密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





栏目介绍
北京大学人民医院急诊科经典学术活动《周三查房》,自2020年11月起入驻中国医学论坛报·壹生急诊重症学院,每周一、三、五定时更新,经典病例结合急诊科核心知识点讲解,全部免费开放,供临床同道交流学习。更多内容,请安装壹生App,关注“急诊重症”频道。
本期课程信息
讲题:血债血“换”——重症TTP两例
讲者:张婧瑶 医生(北京大学人民医院急诊科)
讨论专家:朱继红教授,吴春波教授,黄岱坤教授等
温馨提示:微信搜索“壹生急诊重症学院”,关注后免费获得上课提醒,精彩内容不错过。
知识点总结
病例特点
中年男性,外院转诊,既往体健;
乏力起病,进展出现意识障碍及神经系统异常;并休克、多脏器功能衰竭;
化验提示血栓性微血管溶血(血红蛋白、血小板减低、Coombs试验阴性),血涂片破碎红细胞升高≥5%。LDH及间接胆红素升高,ADAMTS13活性<10%;头颅CT未见明显异常;
入院前后治疗
病例1外院予半量血浆置换及免疫抑制治疗(甲强龙100mg+CTX0.2 qd)
病例2无特殊治疗
入院后两例均予血浆+白蛋白置换方案、免疫抑制治疗(甲强龙1g qd),丙球、成分输血、抗感染、补液支持等治疗
治疗后监测指标(无明显改善)
病例1
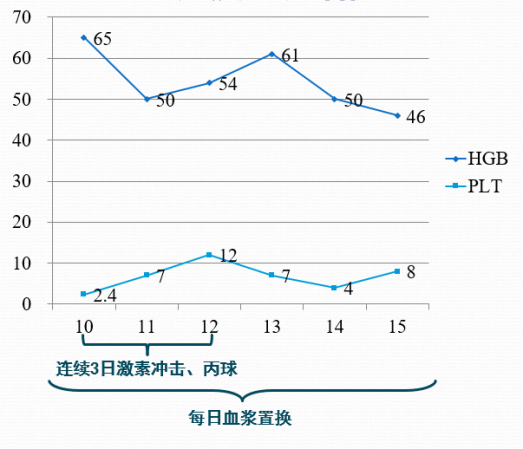
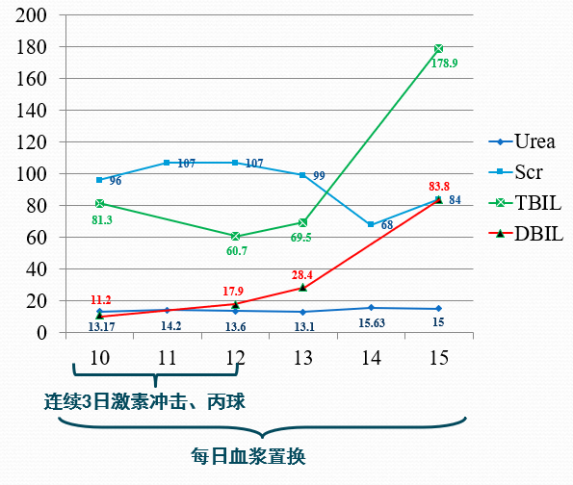
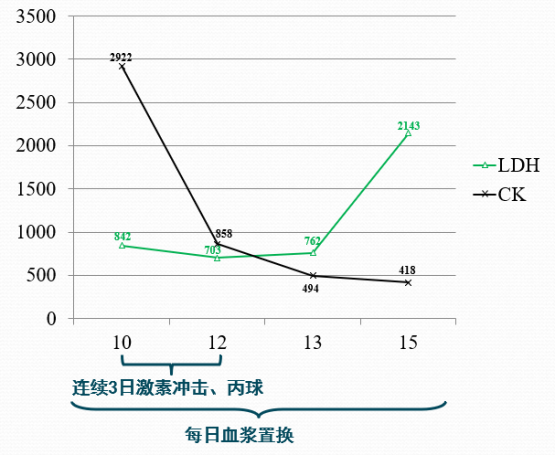

病例2
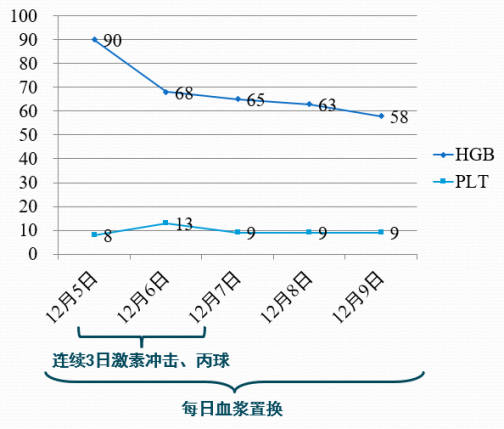

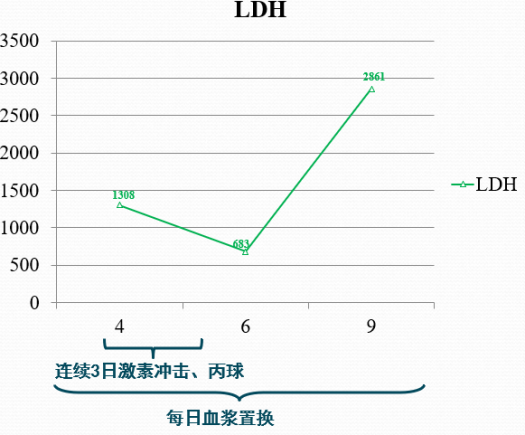
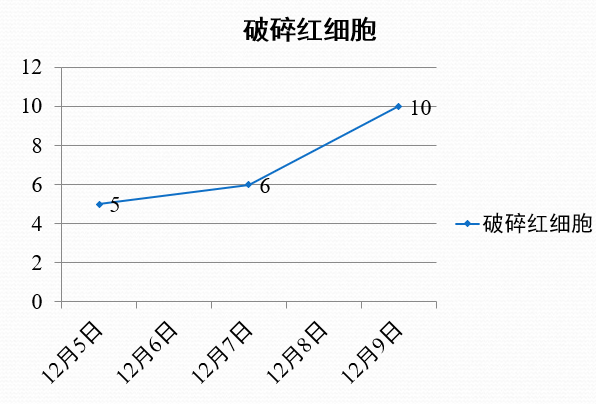
转归
不良结局
知识点拓展:血栓性血小板减少性紫癜 (thrombotic thrombocytopenic purpura, TTP)
定义及流行病学:
血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura, TTP)是一种血管性血友病因子(von Willebrand factor, VWF)裂解酶ADAMTS13活性重度降低引起的血栓性微血管病(thrombotic microangiopathy, TMA)。其特征为小血管内产生富血小板血栓,引起血小板减少、微血管病性溶血性贫血(microangiopathic hemolytic anemia, MAHA),有时还会引起器官损伤。TTP是一种医疗急症,如果不立即开始适当治疗,通常可致命。
TTP可为获得性或遗传性,获得性TTP由一种自身抗体抑制因子引起,遗传性TTP由ADAMTS13遗传突变引起。
成人中获得性TTP的年发病率约为3例/100万。获得性TTP的中位诊断年龄为41岁,年龄范围较广(9-78岁)。儿童中极其罕见获得性TTP。根据我们的估计,18岁以下儿童中获得性TTP的年发病率约为1/1,000万(即大约为成人发病率的1/30)。在儿童中,必须考虑疾病为遗传性TTP而非获得性TTP的可能性。在成人中,获得性TTP大约是遗传性TTP的30倍。
临床表现:
首发症状可能包括乏力、呼吸困难、瘀点或其他出血症状。然而,值得注意的是,并非所有TTP患者的病情都很危重。他们可能自己走到临床医生的办公室,主诉无力和头晕、腹痛、易发瘀斑或恶心和呕吐等轻微不适。
MAHA、血小板减少、发热、急性肾衰竭以及严重神经系统表现全部出现(即“五联征”)的情况也很罕见(<5%)。
TTP患者中的受累器官常为中枢神经系统和/或胃肠系统。肾活检可见肾脏受累,但急性肾损伤并不常见。其他器官(如心脏、胰腺)也可能受累。罕见肺部受累。
实验室及影像学检查
中位血小板计数–10,000/μL;
中位血细胞比容–21%(相当于血红蛋白7g/dL左右);
胃肠道症状– (69%)
无力– (63%)
出血或紫癜– (54%)
严重神经系统表现(如昏迷、脑卒中、癫痫发作、短暂性局灶性异常)– (41%)
轻微神经系统表现(如头痛、意识模糊),33%的患者没有神经系统症状,仅10%的患者出现发热伴寒战。
可能出现血清肌钙蛋白升高,这可能是早期死亡的预兆。
头颅MR可协助脑病诊断。
TTP诊断评分——PLASMIC评分
血小板计数小于30,000/μL
溶血(定义为网织红细胞计数>2.5%、结合珠蛋白无法测得或间接胆红素>2mg/dL)
无活动性癌症
无实体器官移植或干细胞移植
平均红细胞容积(mean corpuscular volume, MCV)小于90fL
国际标准化比值(international normalized ratio, INR)小于1.5
肌酐小于2.0mg/dL
0-4分–TTP的概率低。5分–TTP的概率中等。6-7分–TTP的概率高。
难治性TTP:难治TTP指PEX和免疫抑制治疗效果不好的TTP。
1)PEX和糖皮质激素治疗4日后血小板计数未翻倍。
2)治疗4日无效并不表明疾病对利妥昔单抗抵抗,从作用机制来看,该抗体需要更长时间才会起效。
3)以PEX期间发生新的神经系统异常(不是由其他原因所致,如出血或感染)为特征的TTP。
4)PEX治疗期间或停用后30日内,症状或实验室指标恶化的TTP
治疗方案及监测:
一线治疗:
血浆置换、糖皮质激素、利妥昔单抗、卡普塞珠单抗。
强调早期应用血浆置换、激素及利妥昔单抗进行治疗;
对所有患者采用PEX是因为:如果不治疗,TTP通常会继续进展,病程中常见神经功能恶化、心肌缺血、不可逆性肾衰竭和死亡。
血浆置换:每次血浆置换的推荐用量是估算的血浆量(约40mL/kg)。直至症状及监测指标好转或可除外TTP诊断
激素:甲泼尼龙1g/d 连续3日,若病情好转可逐渐减量激素,序贯口服泼尼松1mg/kg
利妥昔单抗:375mg/m2 连续4周,每周1次
卡普塞珠单抗:建议神经系统症状著、肌钙蛋白升高、脑病证据初始治疗加用
能与VWF结合并阻断VWF与血小板糖蛋白(glycoprotein, GP)Ⅰb-Ⅸ-Ⅴ的相互作用。现认为超大VWF多聚体与血小板的结合是获得性TTP患者小血管微血栓形成的原因,caplacizumab通过阻断VWF-血小板的相互作用减少这些微血栓的形成。
其他治疗:出血、血栓、感染事件预防,支持治疗
二线治疗:
环磷酰胺 —烷化剂,是可用的最强效免疫抑制治疗之一,
硼替佐米 — 是26S蛋白酶体(其可使不当折叠的蛋白降解)的抑制剂,引起淋巴细胞的凋亡。硼替佐米用于治疗浆细胞病和其他淋巴恶性肿瘤。
环孢素 —抑制T淋巴细胞功能的免疫抑制剂
吗替麦考酚酯 — 预防器官移植排斥反应、用于治疗某些自身免疫性疾病,以及用作HCT后GVHD的预防或治疗。
N-乙酰半胱氨酸 — NAC是一种含巯基化合物,其在氧清除、内皮细胞松弛、谷胱甘肽再循环及减少二硫键介导的蛋白多聚化中有潜在作用
脾切除术 — 在使用PEX有效治疗时代之前,脾切除术曾用于治疗TTP。数项病历记录报道了成功使用脾切除术治疗。现很少用。
监测指标:
血小板计数有反应时,我们停用PEX;血小板计数反应是指血小板计数≥150,000/μL
至少2日,或者达到一个在正常范围或高于正常范围的稳定平台并持续3日。每日监测
患者的血小板计数,并在停止血浆置换后每周检测ADAMTS13活性。ADAMTS13活性
恢复到20%-30%以上,则可以逐渐减停糖皮质激素和停用caplacizumab。一周1次的利妥昔单抗需连续用满4周。
若血小板计数在治疗的最初数日内没有上升,可能的原因包括难治性疾病、主要诊断是其他疾病或发生并发症(如导管相关脓毒症)。很多时候需要改变治疗方案,即增加治疗强度,或发现其他情况是导致微血管病性溶血性贫血(MAHA)和血小板减少的初始因素并予以相应治疗[如,另一种原发性血栓性微血管病(TMA)、感染、恶性肿瘤],或处理初始治疗过程中发生的其他情况(如,中心静脉导管感染)。
经验与教训:
1)尽快诊断及展开PEX等治疗对TTP病人尤为关键,建议在ADAMTS13结果回报前进行评分并建议中高风险患者按照TTP处理。
2)建议患者尽可能就地诊治,一线治疗血浆置换+免疫抑制(激素、利妥昔单抗,意识障碍可联用卡普塞珠单抗)。
3)尽可能保持血浆充足,白蛋白替代方案不能补充血浆中非白蛋白成分,效果不明确。
4)监测血小板、血常规、LDH及症状体征变化,重症患者需个体化治疗。
请您为本课程进行评价