查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





引用本文: 闫顺笠, 孙慧敏, 郑朝旭, 刘正, 陈海鹏, 关旭, 庄孟, 黄海洋, 王锡山, 裴炜. 全腹腔镜右半结肠癌根治术后肠梗阻一例并文献复习[J/OL]. 中华结直肠疾病电子杂志, 2021, 10(04): 427-431. DOI: 10.3877/cma.j.issn.2095-3224.2021.04.017
摘要
肠梗阻是腹部外科术后最常见的并发症之一。全腹腔镜技术的应用使得肠梗阻的发生率大大降低,且以粘连型为主,仅有极少数病例需行手术治疗。腹腔镜右半结肠癌根治术后因系膜扭转诱发肠梗阻的病例未见报道。
本病例术后40天左右出现肠梗阻,经保守治疗后缓解不明显,影像学资料并无肠系膜扭转征象,术中见回肠末端狭窄闭锁,吻合口周围小肠系膜部分扭转,行回结肠侧侧吻合后痊愈出院,较为少见。
结直肠癌是消化道常见的恶性肿瘤,目前发病率明显增高。腹腔镜用于结直肠癌的治疗已日趋成熟,国际上多中心研究及临床报道均显示了腹腔镜手术治疗结直肠癌的积极效果和微创优势。
腹腔镜右半结肠癌根治术目前存在几种主流手术技术:
传统腹腔镜辅助右半结肠癌根治术经上腹部正中切口进行消化道重建;
全腹腔镜下右半肠癌根治术经下腹部耻骨上小横切口取标本;
全腹腔镜下右半肠癌根治术经直肠或阴道取标本即王锡山教授提出的腹部无辅助切口经阴道/直肠取标本的腹腔镜右半结肠癌根治术(CRC-NOSES-Ⅷ式A/B法)。
随着全腹腔镜技术的日益成熟,患者损伤效益比大大降低,手术并发症较传统术式并未增加,相对罕见的并发症出现的概率则更少。现将1例全腹腔镜右半结肠癌根治术后并发吻合口扭转、狭窄最终导致梗阻的病例介绍如下,并结合文献对该并发症进行讨论。
一、 临床资料
患者赵某某,男,57岁,以“体检发现升结肠占位1周”为主诉入住中国医学科学院/北京协和医学院肿瘤医院结直肠外科,患者既往体健,无手术史。入院行腹部CT检查提示:升结肠癌,病变周围肠系膜可见淋巴结(
肠镜示:升结肠可见隆起肿物,表面糜烂。病理:结肠中分化腺癌。完善术前准备后于2020年11月3日行全腹腔镜下右半结肠癌根治术经上腹部正中辅助切口取标本。
手术过程与常规中间入路腹腔镜右半结肠癌根治术类似,不同的是右髂前上棘与脐连线中外1/3处置入12 mm套管作为助手主操作孔,腹腔镜下消化道重建时由助手经此操作孔行回肠结肠的功能性端端吻合(
术程顺利,手术时间200 min,出血量50 mL。术后第1天开始进清流食,术后第3天患者肠道功能恢复,进软食后未诉特殊不适,于术后第9天出院。
患者术后无发热、无腹痛腹胀及肛门停止排气排便。术后病理示:结肠盘状隆起型中分化腺癌。肿瘤浸透结肠壁肌层达浆膜下脂肪组织,间质可见较多混合性炎细胞浸润,淋巴结未见转移癌(0/62)。
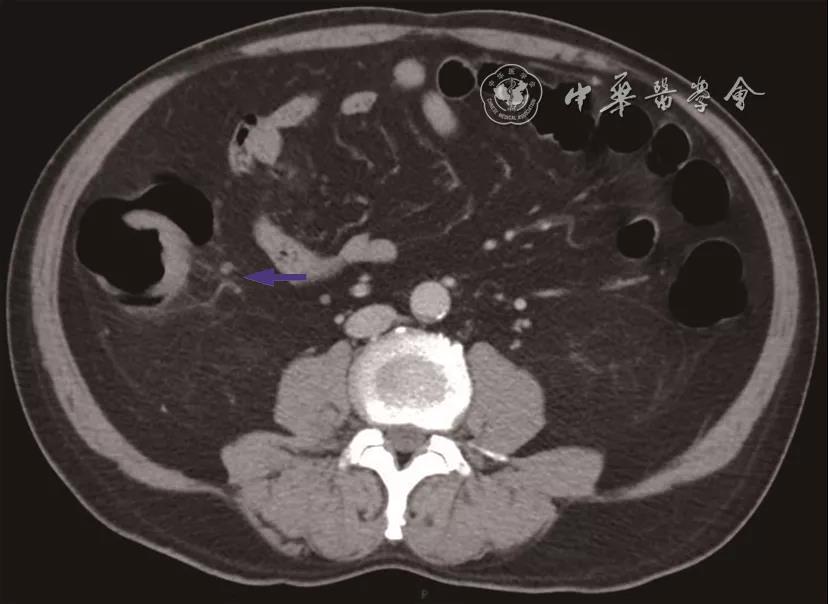
图1 入院腹部CT检查示:升结肠癌,病变周围肠系膜可见淋巴结(蓝色箭头所示)
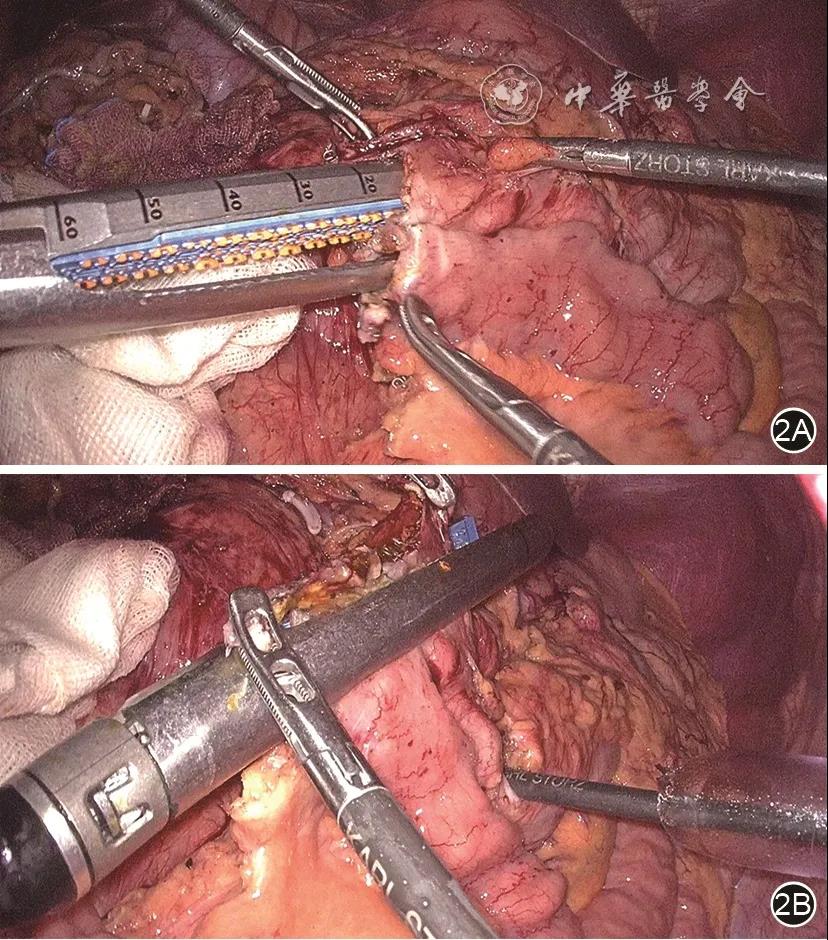
图2 术中行回肠结肠的功能性端端吻合
术后43天(2020-12-16),患者以“结肠癌术后1个月,腹痛4天”为主诉就诊于中国医学科学院北京协和医学院肿瘤医院急诊科,查体:腹膨隆,腹部正中可见一长约7 cm手术切口瘢痕,可见肠型及蠕动波,上腹部及脐周压痛,无反跳痛,肠鸣音活跃可闻及气过水声,未闻及金属音。腹部CT检查提示:结肠癌术后,结肠-小肠吻合口扩张欠佳,局部软组织影稍厚(
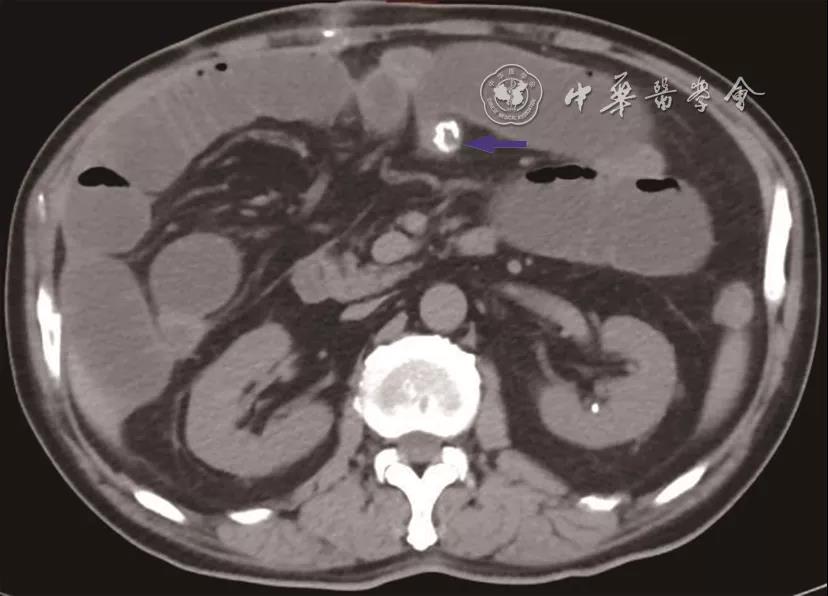
图3 腹部CT检查(2020-12-16)提示:结肠-小肠吻合口扩张欠佳,局部软组织影稍厚(蓝色箭头所示)
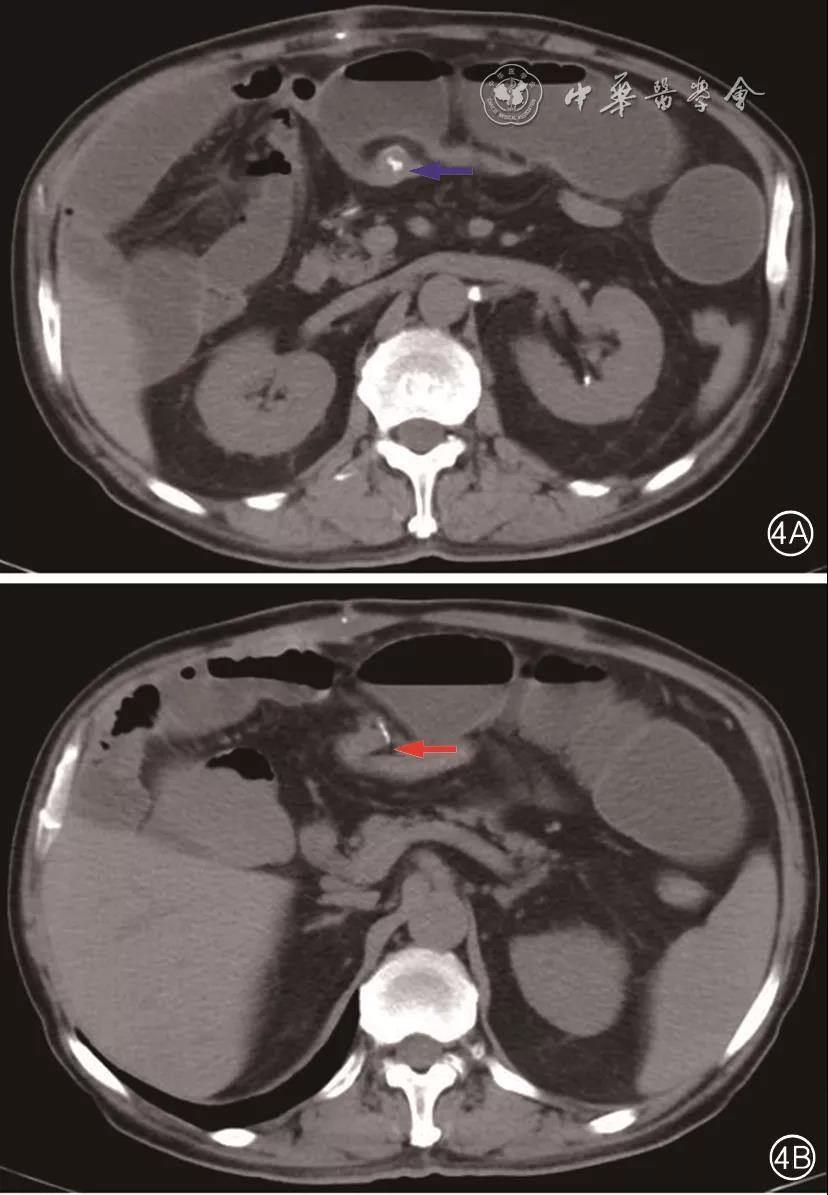
图4 CT检查(2020-12-31)示:结肠癌术后,结肠-小肠吻合口扩张欠佳。4A:局部软组织影稍厚(蓝色箭头所示);4B:吻合口下游结肠空虚缩窄(红色箭头所示)
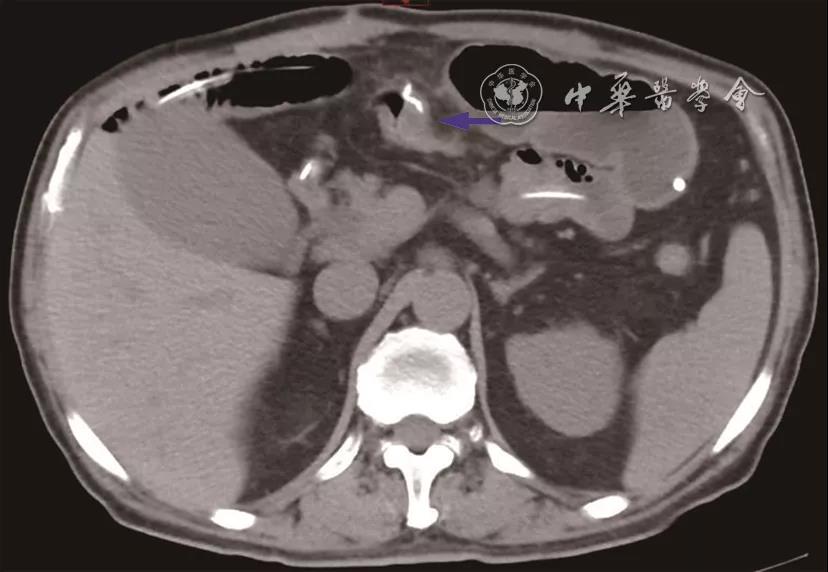
图5 CT检查(2021-01-19)示:小肠肠管广泛扩张、积气积液,多发气液平面考虑肠梗阻,肠管内新见置管影;结直肠肠管未扩张,肠壁皱缩;右半结肠呈术后改变,结肠吻合口未扩张,壁厚(蓝色箭头所示)
从原手术切口入腹并延长切口,探查见(
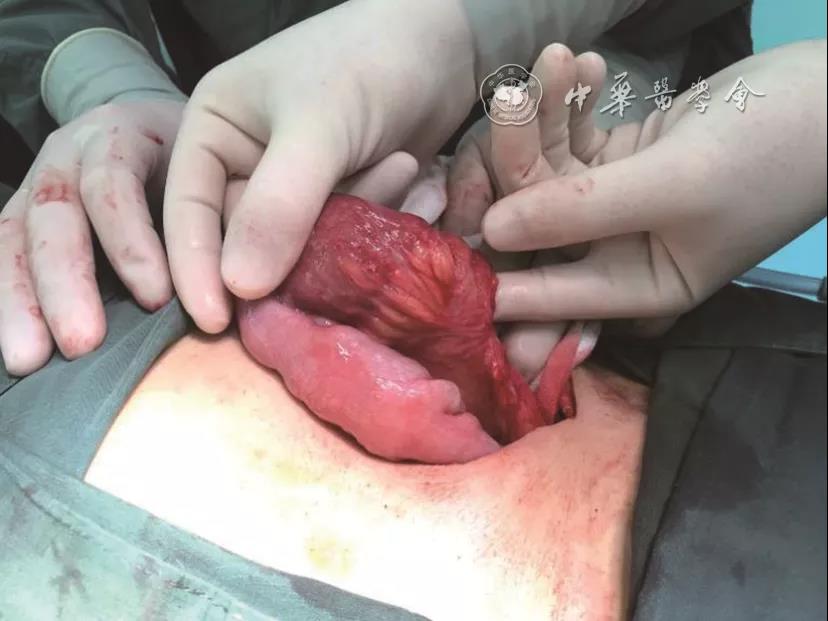
图6 术中见吻合口上游扩张的小肠及部分扭转的系膜
二、 讨论
随着腔镜辅助技术的不断完善和发展,NOSES手术技术逐渐的推广应用,全腹腔镜操作已经成为趋势。有研究表明,全腹腔镜结直肠癌手术不会增加手术并发症的风险。人们在享受全腹腔镜操作带来的微创、快速康复、美容等成果的同时也承担着其较为隐蔽的风险,如全腹腔镜操作下吻合口加固、系膜裂孔关闭缝合、小肠系膜扭转等一系列问题。吻合口漏是所有消化道手术中最严重的并发症之一,吻合口狭窄、吻合口出血亦不少见,因内疝系膜扭转引起小肠缺血坏死合并梗阻的病例也不在少数。
本病例术后40天左右出现肠梗阻,经保守治疗后缓解不明显,直至最终发生完全梗阻。腹腔镜下右半结肠切除并重建消化道后,系膜裂孔不再缝合关闭,术后的横结肠相对较为固定。理论上,小肠可以反复进出系膜裂孔,可能因系膜扭转造成回结肠吻合口的小肠段缺血、挛缩、狭窄并逐渐纤维化最终形成瘢痕、完全闭锁。似乎可以解释术中见到小肠端有扭转数周纤维条索连接于小肠结肠之间的现象。大部分患者发生急性扭转后会发生剧烈的腹痛、腹胀,实验室检查炎性指标升高,影像学检查可提示旋涡征等表现,腹腔穿刺抽出血性液则提示肠管缺血坏死。本病例从发病之初就表现为类似粘连性肠梗阻的表现,并无实验室检查及影像学检查支持该患者发生了急性肠扭转。另外一种可能性就是,全腔镜下操作、术中体位改变、末端回肠系膜裁剪、腔镜下小肠横结肠吻合过程中,小肠系膜易发生扭转。该患者体型瘦长,小肠系膜相对游离,扭转相对较为隐蔽,术后随着肠道蠕动,扭转的小肠肠周逐渐汇聚到消化道重建后回结肠吻合口附近,刚开始保守治疗后扭转的小肠还能轻微回旋,造成保守治疗成功的假象,随着疾病进展,逐渐形成末端小肠缺血挛缩并纤维化。
全腔镜下右半结肠癌根治术消化道重建常用的吻合方式有回-结肠侧侧吻合、回-结肠改良的三角吻合或重叠式三角吻合。无论哪种方法进行消化道重建,吻合口均较开腹消化道重建的端侧吻合大。因此,并非所有腹腔镜右半结肠癌根治术肠梗阻的发生均可归因于吻合口狭窄。Boeckxstaens等阐述了术后肠梗阻的发生是由于局部炎症过程损害了肠道的收缩活动,而且还激活了抑制性神经通路,并可能触发远未接触区域的炎症,导致胃肠运动的全身性损伤,并认为位于肠壁外肌层的巨噬细胞和肥大细胞是这种炎症级联反应的关键参与者。这充分解释了绝大部分术后肠梗阻的患者保守治疗成功的原因。闫瑞承等对161例腹腔镜下右半结肠癌根治术患者的临床资料分析发现,术前营养不良和不完全性肠梗阻是腹腔镜下右半结肠癌根治术后胃肠功能紊乱发生的独立危险因素。
为了预防术后梗阻,建议:
(1)术前充分评估患者营养状况,并给予必要的营养支持治疗;
(2)仔细询问病情,了解有无机械性肠梗阻的情况;
(3)充分做好术前肠道准备,最大程度上减轻肠壁水肿;
(4)术前预防性抗生素的使用可极大程度上减少因术前梗阻诱发的肠道菌群移位,减轻肠壁炎症反应,以免刺激炎症级联反应的发生。
本文参考国内8家大型医院结直肠外科报道的腹腔镜右半结肠癌根治术930例,其中有30例患者术后发生肠梗阻,发生率为3.23%。腹腔镜右半结肠癌根治术后因系膜扭转诱发肠梗阻的病例未见报道。高英超等对169例腹腔镜右半结肠切除术中不关闭系膜裂孔的患者进行随访观察(随访时间中位数29个月)发现,1例经系膜裂孔内疝导致肠坏死,生于术后26天,内疝发生率为0.6%(1/169),肠梗阻发生率为8.9%(15/169),且以粘连型为主占73.3%(11/15),其中12例保守治疗缓解,3例再次手术。本病例患者从发病到住院行第二次手术治疗共经历了40余天时间,行3次CT检查,影像学结果均提示:结肠-小肠吻合口扩张欠佳,局部软组织影稍厚,结直肠肠管未扩张,肠壁皱缩。
患者术后出现肠梗阻情况,予以采取保守治疗的原因有两点:
(1)患者腹部体征和影像学资料显示有保守治疗机会。腹腔镜右半结肠切除术后肠梗阻以粘连型为主,仅有极少数病例需行手术治疗,绝大部分患者经保守治疗后痊愈出院。
(2)患者及家属方面,手术意愿不强烈,毕竟顾虑到短时间内做两次大手术对个体的创伤打击较大;医生方面,患者术后时间短,腹腔粘连重,手术困难程度可能会超出想象。
综上,肠梗阻是消化外科手术最常见的并发症之一,全腹腔镜技术的应用使得肠梗阻的发生率大大降低。绝大多数肠梗阻患者经保守治疗后缓解,一旦保守治疗无效,需尽早决定手术。全腹腔镜操作尽量减少小肠大幅度翻动,消化道重建之前需再次从小肠系膜根部确认小肠情况,体型瘦长患者,小肠系膜更薄、更游离、更易发生扭转。术前充分评估患者营养状况和不完全性肠梗阻的情况,给予充分肠道准备,肠内肠外营养支持,预防性抗生素使用,最大程度减轻肠壁水肿和炎症级联反应的发生。
中华结直肠疾病电子杂志 平台发布
查看更多