查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





血管组 张怡然
“时间就是大脑”是急性卒中一个不可争辩的事实。对于急性前循环大血管闭塞性卒中,各种指南无一例外推荐6小时时间窗内的血管内治疗。既往的研究表明[1],到达急诊后每延误15分钟,患者致残率(mRS2-6)增加4%。那是否自最后正常时间超过6小时的患者就不能从取栓获益了呢?2018年的两项随机对照试验[2, 3]采用严格的影像学手段筛选患者,均显示了血管内治疗的有效性。但是上述两项研究局限于北美,同时自动化定量化的影像学评估手段并未广泛在全球开展,试验结果的可推广性尚需要大样本、不同种族、更实用的评估方法加以证明。
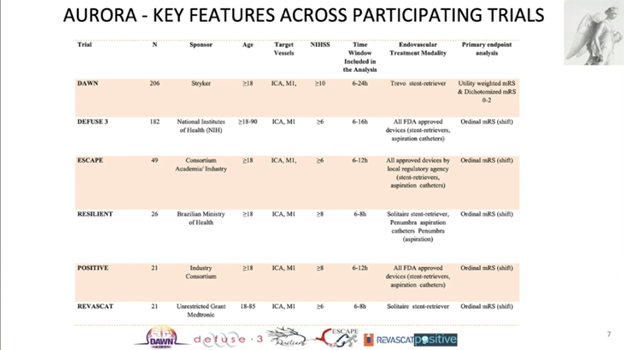
2021年3月19日美国中部时间10:30,来自Cooper神经研究所的Jovin教授在国际卒中大会上展示了AURORA的终极汇集分析(pooled analysis)结果。该项研究汇集了DAWN, DEFUSE3, ESCAPE, POSITIVE, REVASCAT和RESILIENT这6项随机对照试验,它们均旨在研究取栓术在前循环近端大血管闭塞型卒中的效应,并纳入了最后正常到随机时间超过6小时的患者。尽管6项研究都表明了取栓术的有效性,但汇集分析的意义在于更准确界定超窗(late window)患者中取栓获益的点估计,并用更强的检验效能探索亚组间是否存在差异。
研究人群:
· 最后正常(Time Last Seen Well)到随机时间>6小时
· CTA/MRA证实前循环近端大血管(ICA,M1)闭塞性卒中
干预措施:现代取栓设备(取栓支架,抽吸导管)
对照措施:最佳药物治疗
主要终点:90天mRS序列分析(shift analysis)
次要终点:90天功能独立(mRS 0-2)
安全结局:症状性颅内出血,90天内死亡率
同时,本研究针对主要终点、次要终点、90天内死亡率按照预先界定的亚组进行了异质性检验。
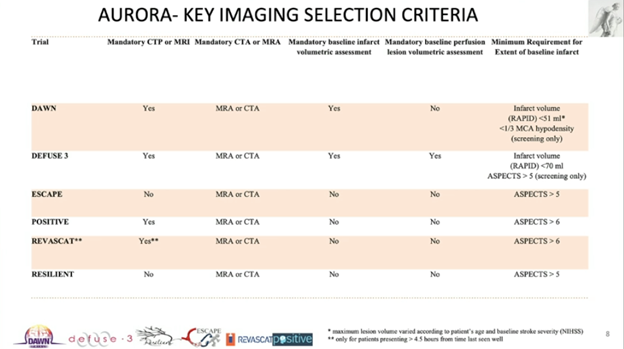
6项试验中共505名患者被纳入分析(干预组266人,对照组239人)。其中,主要的样本量来自DAWN和DEFUSE3,约占总样本的3/4。上述两个试验采用严格的影像标准,使用RAPID对灌注影像进行梗死核心的定量化分析,要求核心大小不得超过上限,分别提出临床不匹配(clinical mismatch)和影像不匹配的入选标准。另外四项研究中或没有强制要求灌注影像,或未强制对基线梗死体积进行定量评估,但均对半定量的ASPECTS评分做出最低要求(ASPECTS>5/6)。NIHSS入选标准为大于等于6到10不等。支架取栓术为主要首次取栓技术,也有部分首先使用抽吸取栓。
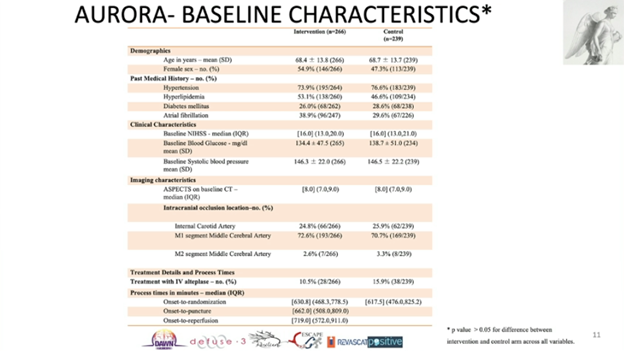
干预组和对照组的基线特征没有明显差异。基线NIHSS评分中位数为16,基于平扫CT的ASPECTS评分中位数为8(7-9),发病到随机时间约10.5小时。
主要终点分析显示动脉内取栓术能带来获益,矫正后的cOR为2.54(1.83-3.54),减少残疾(mRS评分降低1分)病人需要治疗的人数(NNT)为3。各个研究中心之间的疗效未见显著异质性(P=0.18)。在血管内治疗组中,81%(216/263)达到了血管成功再通。干预组和治疗组在症状性颅内出血(5.3% vs 3.3%)和90天内死亡(16.5% vs 19.3%)事件发生率上无显著差异。亚组分析显示,除发病到随机时间在12-24h组EVT疗效(cOR 5.86,3.1-10.94)显著由于6-12h组以外(cOR 1.76,1.18-2.62,P=0.06),各亚组间未见疗效的异质性。
查看更多