查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





重磅活动,免费报名,点击进入:
作者及来源:刘丽萍,周宏宇,段婉莹,等. 中国脑血管病临床管理指南(第2版)(节选)——第4章 缺血性脑血管病临床管理推荐意见[J]. 中国卒中杂志, 2023, 18(8): 910-933.
我国的卒中发病率仍在持续上升,每年新发病例占全球的四分之一。在我国40岁及以上的人群中,缺血性卒中约占所有卒中类型的86.8%。自2019年中国脑血管病临床管理指南发布以来,缺血性卒中急性期再灌注治疗及二级预防抗血小板治疗等领域取得了多项进展。我刊将《中国脑血管病临床管理指南》(第2版)(节选)——第4章 缺血性脑血管病临床管理推荐意见分为上下两篇进行介绍,本篇就缺血性卒中急性期评估及诊断、再灌注治疗、抗血小板治疗、其他治疗、常规支持治疗及并发症管理更新推荐意见。
01
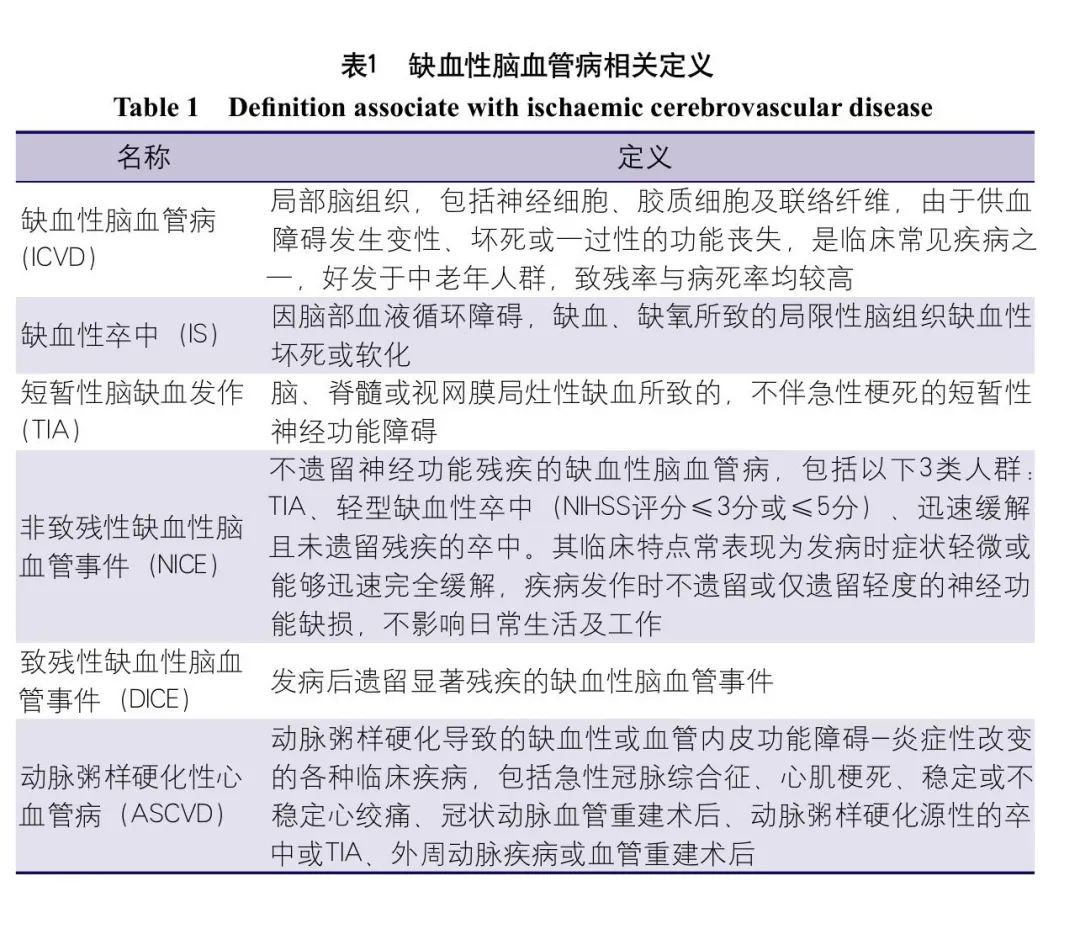
缺血性脑血管病相关定义
缺血性脑血管病相关定义见表1。
02
缺血性卒中患者的急诊评估及诊断
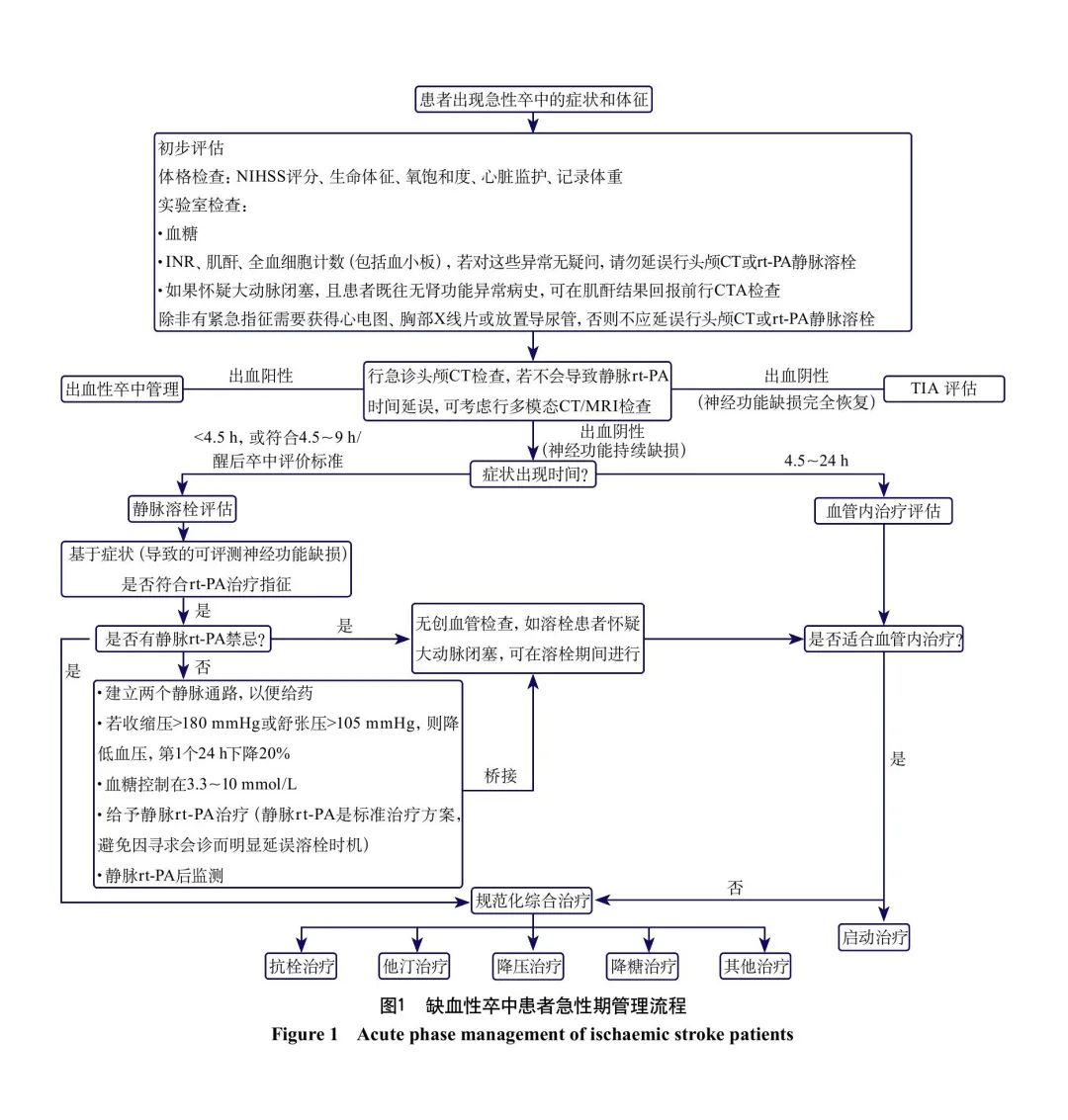
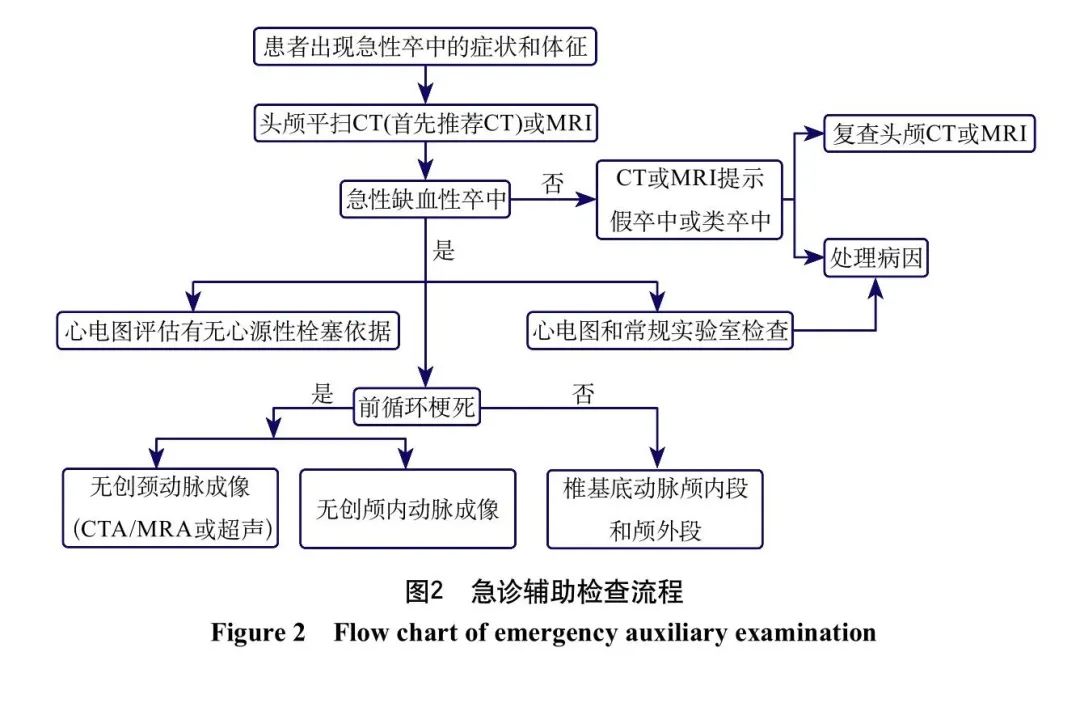
缺血性卒中患者急性期管理流程见图1。怀疑缺血性卒中患者入急诊后的头颅影像学检查流程见表2。急诊辅助检查流程见图2。

推荐意见:
应成立包括医师和护士在内的卒中评估团队,进行仔细且规范的神经系统查体(Ⅰ类推荐,B级证据)。
建议应用NIHSS评分评估卒中的严重程度(Ⅰ类推荐,B级证据)。
应建立专门的影像系统,以便有溶栓和(或)机械取栓适应证的患者能够尽早进行脑影像学检查(Ⅰ类推荐,B级证据,新增)。
所有疑似卒中的患者首次抵达医院时,在接受任何卒中特殊治疗前,都应接受紧急的脑影像学检查(Ⅰ类推荐,A级证据,新增)。
怀疑缺血性卒中患者到达急诊后尽可能在30 min内完成头颅影像学检查(Ⅰ类推荐,B级证据)。
首先推荐急查NCCT排除脑出血,以尽快启动溶栓治疗(Ⅰ类推荐,B级证据,新增)。
对于有溶栓适应证患者,不得因进行多模态影像检查(包括CTP和MRP)而延误溶栓治疗的启动时间(Ⅰ类推荐,B级证据)。
对于某些特殊患者,如醒后卒中、发病时间不明的卒中和发病6~24 h卒中,推荐进行CTA+CTP或MRA+MRI来评估溶栓或机械取栓是否获益(Ⅱa类推荐,A级证据,新增)。
对于怀疑LVO且既往没有肾功能损害的患者,可直接进行头颈CTA检查,避免因等待肌酐结果延误治疗时机(Ⅰ类推荐,B级证据)。
对于发病时间不明但距离最后正常时间>4.5 h或醒后卒中患者,完善MRI检查来确定DWI阳性/FLAIR阴性的区域有助于评估患者是否能从静脉溶栓中获益(Ⅱa类推荐,B级证据,新增)。
对于怀疑LVO但尚未进行无创血管成像检查的卒中患者,应尽快(可以在溶栓的同时)行MRA或CTA检查以确定是否具备血管内治疗的指征(Ⅰ类推荐,A级证据,新增)。
对于有机械取栓适应证的潜在患者,除颅内血管成像外,进行颈动脉和椎动脉颅外段血管成像有助于判断血管内治疗的适应证和治疗方案(Ⅱb类推荐,C级证据,新增)。
对于有潜在机械取栓适应证的患者,侧支循环状态的评估有助于治疗的选择(Ⅱb类推荐,C级证据,新增)。
对于发病6~24 h、符合前循环LVO的AIS患者,推荐有条件的医院为患者进行CTP或DWI及PWI检查后,按照DAWN和DEFUSE 3研究的入组标准筛选,进行血管内治疗(Ⅱa类推荐,B级证据)。
对于发病6~24 h、可疑急性基底动脉闭塞的AIS患者,推荐有条件的医院为患者行CTA或MRA或DSA,证实急性基底动脉闭塞后,按照ATTENTION研究或BAOCHE研究的入组标准筛选,进行血管内治疗(Ⅱa类推荐,B级证据,新增)。
对于符合静脉溶栓治疗适应证的患者,不常规推荐MRI检查排除CMBs(Ⅰ类推荐,A级证据,新增)。
对于既往MRI提示有少量CMBs(1~10个)且有静脉溶栓适应证患者,进行静脉溶栓治疗是合理的(Ⅱa类推荐,B级证据)。
对于既往MRI提示CMBs评分高(>10个)的患者,静脉溶栓治疗与症状性出血转化风险的增加相关,治疗是否获益尚不明确,如果有潜在实质性获益依据,静脉溶栓治疗可能是合理的(Ⅱb类推荐,B级证据)。
所有患者在进行溶栓治疗前都应进行血糖检测(Ⅰ类推荐,B级证据)。
建议患者进行基线心电图评估,但不应因此延误溶栓治疗的启动时间(Ⅰ类推荐,B级证据)。
建议患者进行基线电解质、肾功能、含血小板计数的血常规、含INR的凝血功能和心肌缺血标志物检测,但不应因此延误溶栓或机械取栓的启动时间(Ⅰ类推荐,C级证据)。
考虑到普通人群中血小板异常和凝血功能异常的发生率很低,在没有理由怀疑化验结果异常时,不应因等待血液化验结果而延误静脉溶栓治疗(Ⅱa类推荐,B级证据)。
对于无急性肺病、心脏病或肺血管疾病证据的超早期AIS患者,进行胸部X线检查是否获益尚不清楚。如果进行胸部X线检查,不应因此延误溶栓治疗的启动时间(Ⅱb类推荐,B级证据)。
推荐基于CT的ASPECTS评分,为血管内治疗提供参考;但是AIS再通治疗的决策医师必须接受正规的NIHSS评分和ASPECTS评分培训,验证一致性后才能在临床中使用(Ⅱa类推荐,B级证据)。
在发病6 h内的前循环LVO且ASPECTS评分≥6分的AIS患者,评估机械取栓获益程度时,CT+CTA或MRI+MRA优于其他影像(Ⅰ类推荐,A级证据,新增)。
03
急性缺血性卒中再灌注治疗
3.1 静脉溶栓治疗
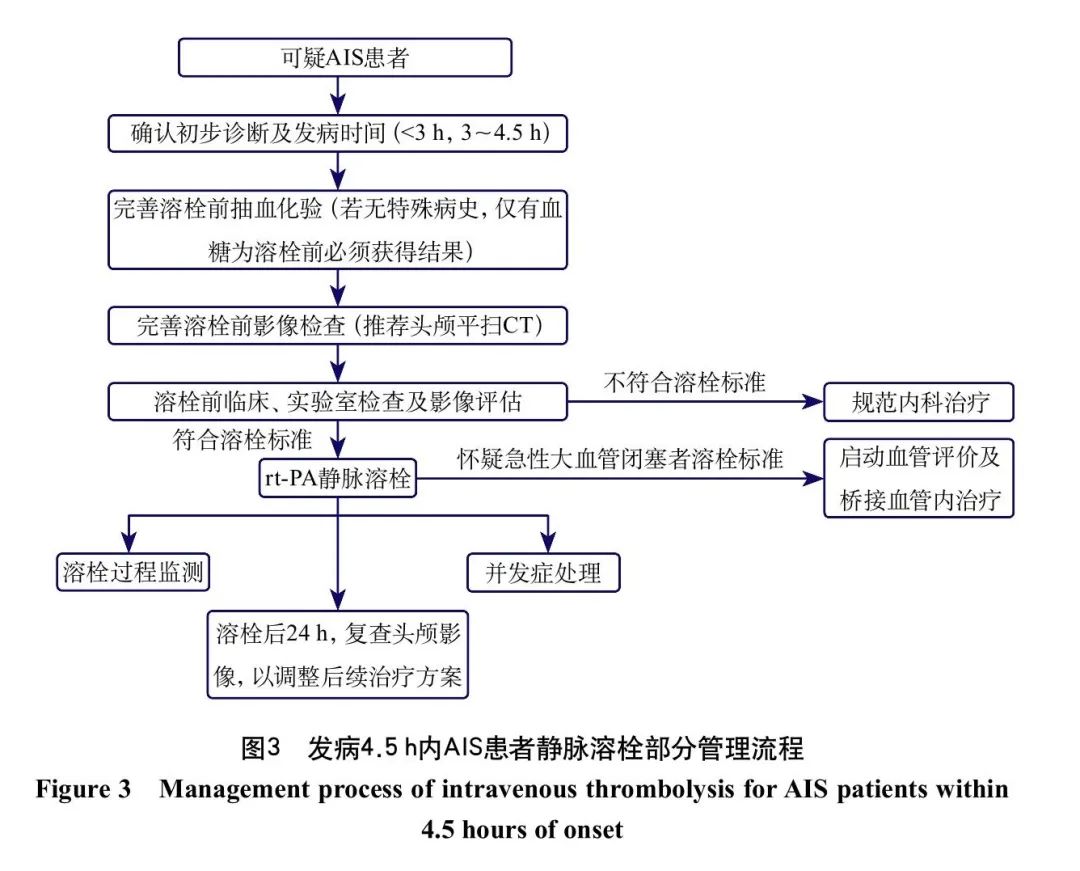
发病4.5 h内AIS患者静脉溶栓部分管理流程见图3。发病4.5~9 h的AIS或醒后卒中患者静脉溶栓部分管理流程见图4。静脉溶栓的监护及处理见表3。
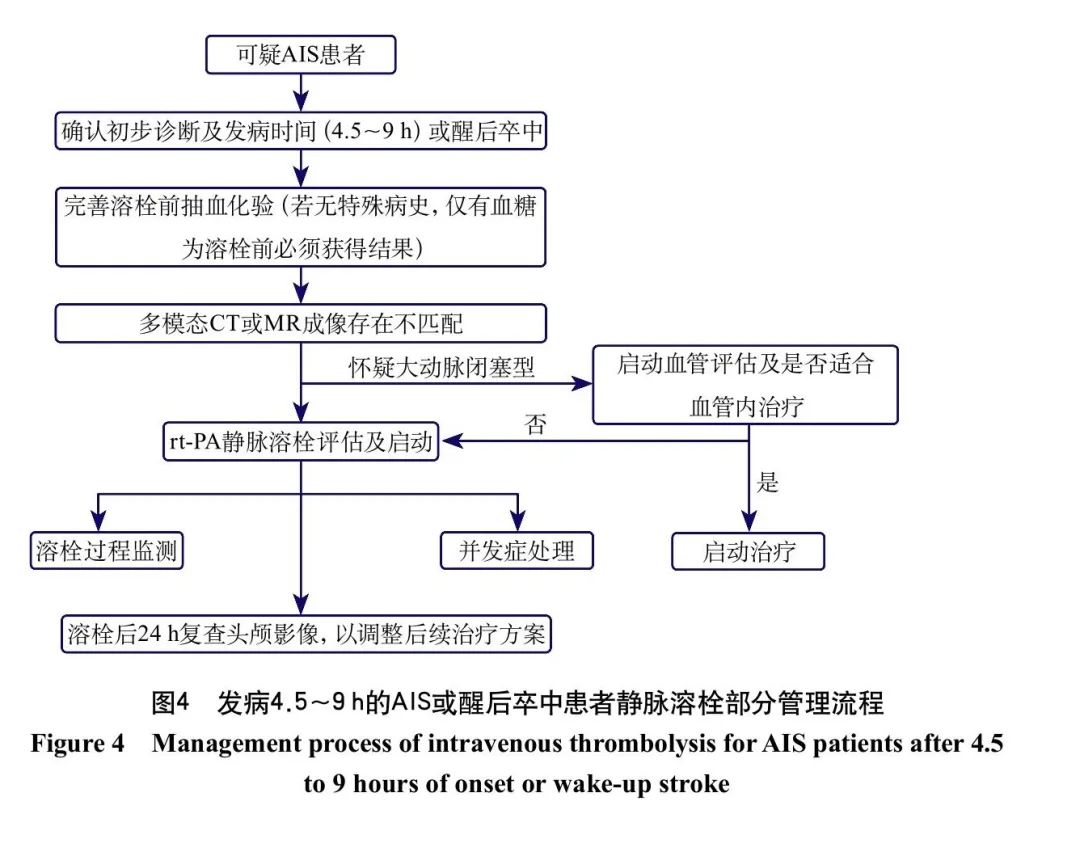

推荐意见:
对于发病3 h内的AIS患者,应进行阿替普酶静脉溶栓治疗(0.9 mg/kg,建议使用负荷剂量, 即总量的10%在1 min内经静脉推注,剩余90%以输液泵静脉滴注,持续1 h以上,60 min内最大剂量为90 mg)(Ⅰ类推荐,A级证据)。
对于发病3~4.5 h的AIS患者,推荐阿替普酶静脉溶栓治疗(Ⅰ类推荐,B级证据)。
对于高龄(年龄>80岁)、发病<4.5 h的AIS患者,阿替普酶静脉溶栓治疗是合理的(Ⅱa类推荐,B级证据,修订)。
对于发病>4.5 h但DWI病变<1/3大脑中动脉供血区或FLAIR阴性的AIS患者,接受静脉注射阿替普酶治疗是获益的(Ⅱa类推荐,B级证据,新增)。
对于发病4.5~9 h的AIS患者,如果除了头颅CT无其他脑影像支持,不推荐静脉溶栓治疗(Ⅲ类推荐,B级证据,新增)。
对于发病4.5~9 h的AIS患者(包括发病时间不明患者),如果CTP或MRP存在不匹配区域提示进行血管开通治疗可获益时,若不计划或不推荐机械取栓治疗,则推荐阿替普酶静脉溶栓治疗(Ⅰ类推荐,A级证据,新增)。
对于醒后卒中患者,如果DWI-FLAIR不匹配,若患者不计划或不推荐机械取栓治疗,则推荐阿替普酶静脉溶栓治疗(Ⅱa类推荐,B级证据,新增)。
所有AIS患者在进行静脉溶栓前都应进行血糖检测(Ⅰ类推荐,B级证据)。
在AIS患者中应当纠正低血糖(血糖<60 mg/dL)(Ⅰ类推荐,C级证据)。
相对于正常血糖,院内24 h内持续的高血糖与不良预后相关,建议纠正高血糖并维持在7.8~10 mmol/L(140~180 mg/dL),密切监测以防止低血糖事件(Ⅱa类推荐,C级证据)。
血压升高而其他方面都适合阿替普酶静脉溶栓治疗的患者,应当在溶栓前谨慎降压,使收缩压<180 mmHg,舒张压<105 mmHg(Ⅰ类推荐,B级证据,修订)。
未接受静脉溶栓而计划进行血管内治疗的患者,手术前保持血压≤180/105 mmHg可能是合理的(Ⅱb类推荐,B级证据,修订)。
阿替普酶静脉溶栓治疗期间和治疗后24 h内血压应维持<180/105 mmHg(Ⅰ类推荐,B级证据,修订)。
对于发病<4.5 h且有静脉溶栓指征的患者,推荐使用标准剂量的阿替普酶(0.9 mg/kg)静脉溶栓治疗(Ⅰ类推荐,A级证据,新增)。
静脉溶栓治疗后24 h内应用抗栓治疗的风险尚不明确(Ⅱb类推荐,B级证据,新增)。
静脉溶栓治疗开始90 min内不得应用阿司匹林静脉注射(Ⅲ类推荐,B级证据,新增)。
对于发病<4.5 h且合并多发病、虚弱或卒中前残疾的AIS患者,也可以考虑阿替普酶静脉溶栓治疗(Ⅱb类推荐, B级证据,新增)。
对于轻型致残性AIS患者,如在发病4.5 h内,推荐进行阿替普酶静脉溶栓治疗(Ⅱa类推荐, B级证据,新增)。
对于轻型非致残性(NIHSS评分0~5分)的AIS患者,如在发病4.5 h内,不常规推荐静脉溶栓治疗(Ⅲ类推荐,B级证据,新增)。
静脉溶栓治疗过程中,医师应充分准备应对紧急的不良反应,包括出血并发症和可能引起气道梗阻的血管源性水肿(Ⅰ类推荐,B级证据)。
有潜在出血风险或凝血障碍疾病的AIS患者,阿替普酶静脉溶栓治疗的安全性和有效性尚未确定(Ⅲ类推荐,C级证据)。
发病到治疗的时间会对预后产生重大影响,不能推迟阿替普酶静脉溶栓治疗来观察症状是否改善(Ⅲ类推荐,C级证据)。
AIS合并既往消化道或泌尿系统出血,阿替普酶静脉溶栓治疗可能获益(Ⅱb类推荐,C级证据)。
手术后14 d内可考虑AIS静脉溶栓治疗,但需要谨慎考虑手术部位出血风险与溶栓带来的获益(Ⅱb类推荐,C级证据)。
AIS近期重大外伤史(14 d内),而未影响头部,应谨慎考虑阿替普酶静脉溶栓治疗,需要权衡伤口处出血风险以及卒中的严重程度及致残程度(Ⅱb类推荐,C级证据)。
AIS患者若有7 d内不易压迫部位血管穿刺史,予以阿替普酶静脉溶栓治疗的安全性及有效性尚不确定(Ⅱb类推荐,C级证据)。
7 d内进行过腰椎穿刺的AIS患者,阿替普酶静脉溶栓治疗安全性尚不确定(Ⅱb类推荐,C级证据)。
基线血糖异常[<50 mg/dL(2.78 mmol/L)或>400 mg/dL(22.2 mmol/L)]的AIS患者,随后血糖正常,阿替普酶静脉溶栓治疗获益不确定(Ⅱb类推荐,C级证据)。
以惊厥发病的AIS患者,若有证据认为肢体功能障碍来自卒中,而非癫痫发作后麻痹,阿替普酶静脉溶栓治疗可能获益(Ⅱa类推荐,C级证据)。
AIS患者伴有已知或拟诊为颅外段颈动脉夹层,发病时间<4.5 h,可谨慎选择阿替普酶静脉溶栓治疗(Ⅱa类推荐,C级证据)。
AIS患者伴有已知或拟诊为颅内段颈动脉夹层,阿替普酶静脉溶栓治疗的有效性和安全性尚未明确(Ⅱb类推荐,C级证据)。
AIS患者伴有小或中度(<10 mm)未破裂颅内动脉瘤,可谨慎考虑阿替普酶静脉溶栓治疗(Ⅱa类推荐,C级证据)。
在合并巨大未破裂或不稳定颅内动脉瘤的AIS患者中,阿替普酶静脉溶栓治疗风险和有效性尚不确定(Ⅱb类推荐,C级证据)。
AIS伴未破裂或未治疗颅内血管畸形,阿替普酶静脉溶栓治疗的安全性及风险尚不明确(Ⅱb类推荐,C级证据)。
AIS同时合并神经外胚层肿瘤,阿替普酶静脉溶栓治疗可能获益(Ⅱa类推荐,C级证据)。
AIS合并急性心肌梗死,可考虑先按照AIS合适的阿替普酶剂量给予静脉溶栓,再给予PCI或支架治疗急性冠脉综合征(Ⅱa类推荐,C级证据)。
AIS合并近期心肌梗死(>3个月),如果为非ST段抬高心肌梗死,或ST段抬高心肌梗死累及右心室/下壁,阿替普酶静脉溶栓治疗可能获益(Ⅱa类推荐,C级证据)。
AIS合并近期心肌梗死(>3个月),如果为ST段抬高心肌梗死,累及左心室/前壁,阿替普酶静脉溶栓治疗的安全性与风险尚不确定(Ⅱb类推荐,C级证据)。
重度AIS合并急性心包炎,可能导致重度残疾(mRS评分3~5分),阿替普酶静脉溶栓治疗获益不明确。需要心内科专家紧急会诊(Ⅱb类推荐,C级证据)。
轻度或中度AIS合并急性心包炎,或合并左心房或左心室血栓,阿替普酶静脉溶栓治疗获益和危险未知(Ⅲ类推荐,C级证据)。
重度AIS合并左心房或左心室血栓,或合并心房黏液瘤,或合并心脏乳头状弹力纤维瘤,可能导致重度残疾(mRS评分3~5分),阿替普酶静脉溶栓治疗的安全性与有效性尚不明确(Ⅱb类推荐,C级证据)。
AIS合并心血管或脑血管DSA术后,阿替普酶静脉溶栓治疗可能获益,需谨慎评估患者适应证、禁忌证、相对禁忌证(Ⅱa类推荐,A级证据)。
AIS合并恶性肿瘤患者,阿替普酶静脉溶栓治疗的有效性和安全性未知。如果预计生存期>6个月,无其他禁忌证,没有凝血功能异常或出血,可谨慎考虑阿替普酶静脉溶栓治疗(Ⅱb类推荐,C级证据)。
妊娠期女性发生中到重度卒中,如果静脉溶栓获益超过子宫出血的风险,可能从阿替普酶静脉溶栓治疗获益(Ⅱb类推荐,C级证据)。
产后14 d内的AIS,阿替普酶静脉溶栓治疗的获益和风险尚无充分证据(Ⅱb类推荐,C级证据)。
对于发病6 h内不适合阿替普酶静脉溶栓治疗的AIS患者给予尿激酶治疗,具有一定安全性。但有效性尚需大样本和高质量的随机对照试验进一步证实(Ⅱb类推荐,B级证据)。
尚无证据表明静脉注射替奈普酶(0.4 mg/kg)治疗轻型AIS的安全性及有效性优于或不劣于阿替普酶。对于轻度神经功能缺损且不伴有颅内LVO的患者,可以考虑应用替奈普酶(0.25 mg/kg)治疗(Ⅱb类推荐,B级证据,新增)。
对于发病<4.5 h的患者,如果患者不适合机械取栓,阿替普酶静脉溶栓是否优于替奈普酶尚无证据(Ⅱb类推荐,B级证据,新增)。
对于发病<4.5 h的前循环LVO型AIS患者,如果在机械取栓前进行静脉溶栓预处理,替奈普酶(0.25 mg/kg)静脉溶栓治疗不劣于阿替普酶(0.9 mg/kg)静脉溶栓治疗(Ⅱa类推荐, B级证据,新增)。
除了临床试验,不建议将超声溶栓作为静脉溶栓的辅助治疗,不建议影像学指导下的去氨普酶溶栓治疗(Ⅲ类推荐,B级证据)。
3.2 发病6 h内患者——桥接/血管内治疗
AIS血管内治疗救治流程见图5。
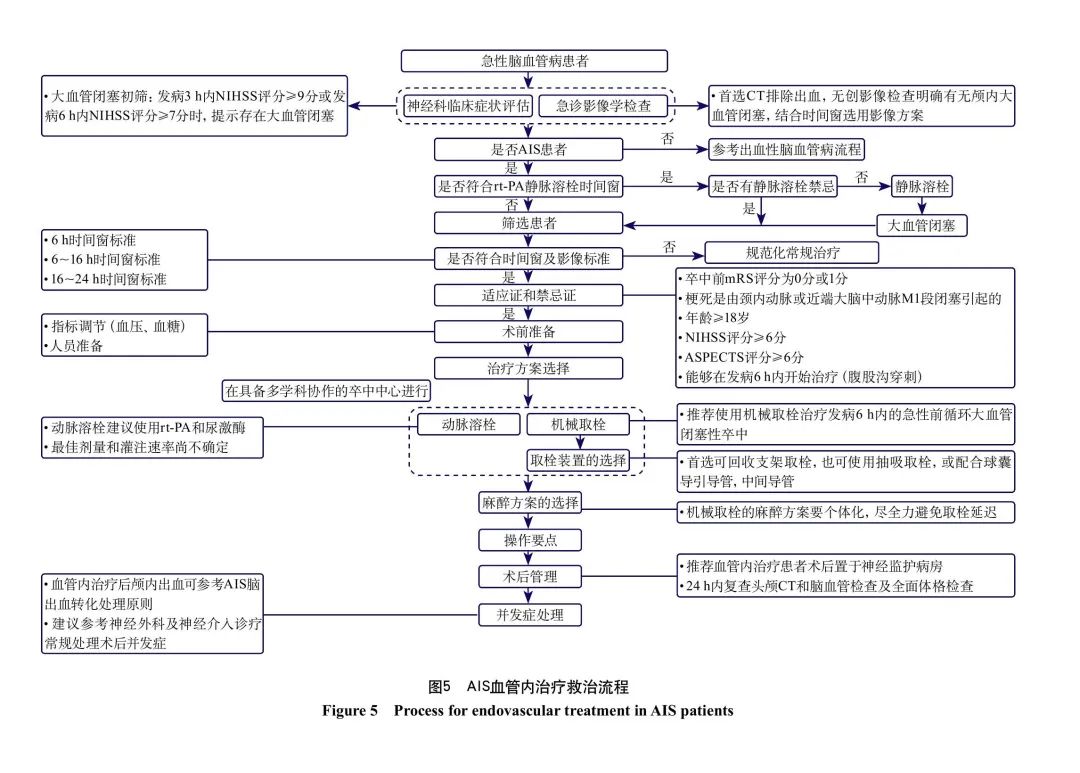
推荐意见:
发病6 h内,符合以下标准时,强烈推荐机械取栓治疗:①卒中前mRS评分为0~1分;②AIS由颈内动脉或大脑中动脉M1段闭塞引起;③年龄≥18岁;④NIHSS评分≥6分;⑤ASPECTS评分≥6分(Ⅰ类推荐,A级证据)。
发病6 h内的急性基底动脉闭塞的患者,符合ATTENTION研究入组标准时,推荐使用机械取栓治疗(Ⅱb类推荐,B级证据,新增)。
机械取栓时,可以在静脉溶栓基础上对部分适宜患者进行动脉溶栓(Ⅱa类推荐,B级证据,新增);机械取栓再通(mTICI 2b~3级)的患者,给予动脉内阿替普酶溶栓治疗,改善远端灌注可能是合理的(Ⅱb类推荐,B级证据,新增)。
发病6 h内的大脑中动脉供血区AIS,当不适合静脉溶栓或静脉溶栓无效且无法实施机械取栓时,严格筛选患者后实施动脉溶栓是合理的(Ⅱa类推荐,B级证据)。
有血管内治疗指征的患者应尽快实施治疗。当符合静脉rt-PA溶栓标准时,应首先进行静脉溶栓治疗,同时直接桥接机械取栓治疗(Ⅰ类推荐,A级证据)。
发病6 h内适合取栓的患者,在无静脉溶栓禁忌时,选择替奈普酶静脉溶栓(静脉团注0.25 mg/kg,最高25 mg),而非阿替普酶,可能是合理的(Ⅱb类推荐,B级证据,新增)。
静脉溶栓禁忌的患者,建议将机械取栓作为符合条件的LVO的治疗方案(Ⅱa类推荐,A级证据)。
大脑中动脉M2或M3段闭塞的患者,可以考虑在发病6 h内(股动脉穿刺)进行机械取栓治疗(Ⅱb类推荐,B级证据)。
大脑前动脉和大脑后动脉闭塞患者,可以考虑在发病6 h内(股动脉穿刺)进行机械取栓(Ⅱb类推荐,C级证据)。
卒中前mRS评分>1分,ASPECTS评分<6分或NIHSS评分<6分的颈内动脉或大脑中动脉M1段闭塞的患者,可以考虑在发病6 h内(至股动脉穿刺时间)进行可回收支架机械取栓,需要进一步随机对照试验数据证实(Ⅱb类推荐,B级证据)。
3.3 发病6~24 h内患者——血管内治疗
推荐意见:
距最后正常时间6~16 h的前循环LVO型患者,当符合DAWN研究入组标准或DEFUSE 3研究入组标准时,强烈推荐机械取栓治疗(Ⅰ类推荐,A级证据)。
距最后正常时间16~24 h的前循环LVO型患者,当符合DAWN研究入组标准时,推荐使用机械取栓治疗(Ⅱa类推荐,B级证据)。
发病6~12 h的急性基底动脉闭塞患者,符合ATTENTION研究或BAOCHE研究入组标准时,推荐使用机械取栓治疗(Ⅱa类推荐,A级证据,新增)。
发病12~24 h的急性基底动脉闭塞患者,符合BAOCHE研究入组标准时,推荐使用机械取栓治疗(Ⅱa类推荐,B级证据,新增)。
发病24 h以上的LVO患者,机械取栓的获益性尚不明确(Ⅱb类推荐,C级证据)。
04
急性缺血性脑血管病抗血小板聚集治疗
AIS患者抗血小板聚集治疗流程见图6。
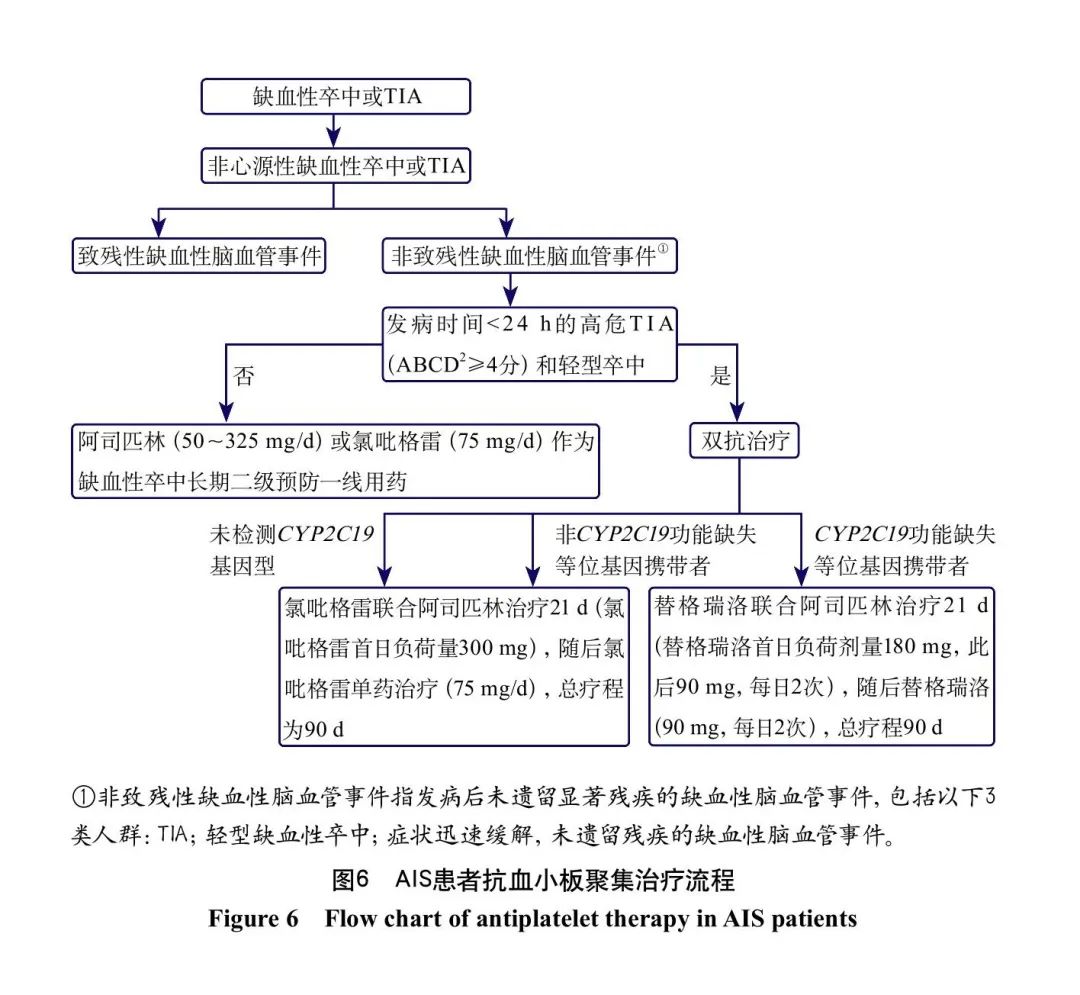
4.1 单药抗血小板聚集治疗
推荐意见:
建议AIS患者在发病后24~48 h内服用阿司匹林。对于阿替普酶静脉溶栓治疗的患者,通常推迟到24 h后服用阿司匹林(Ⅰ类推荐,A级证据)。
阿司匹林(50~325 mg/d)或氯吡格雷(75 mg/d)单药治疗均可以作为首选抗血小板药物治疗方法(Ⅰ类推荐,A级证据)。
不建议替格瑞洛(代替阿司匹林)用于轻型AIS和TIA的急性期治疗(Ⅲ类推荐,B级证据)。
对于阿司匹林不耐受(有胃肠反应或过敏等)及高出血风险的IS患者,使用吲哚布芬作为替代治疗(100 mg,每日2次)是可行的(Ⅱb类推荐,B级证据)。
不推荐阿昔单抗治疗AIS(Ⅲ类推荐,B级证据)。
替罗非班和依替非巴肽的疗效尚未完全确定,需要进一步研究证实(Ⅱb类推荐,B级证据)。
4.2 双联抗血小板治疗
推荐意见:
对于轻型AIS及高危TIA患者,在发病24 h内启动双联抗血小板治疗[阿司匹林100 mg/d,联合氯吡格雷75 mg/d(首日负荷剂量为300 mg)],并持续21 d,后改成单药氯吡格雷75 mg/d,能显著降低90 d卒中复发风险(Ⅰ类推荐,A级证据)。
对发病在24 h内、非心源性轻型AIS(NIHSS评分≤3分)或高风险(ABCD2评分≥4分)患者,有条件的医疗机构推荐进行CYP2C19基因快速检测,明确是否为CYP2C19功能缺失等位基因携带者,以决定下一步的治疗决策(I类推荐,B级证据,新增)*。
对发病在24 h内、非心源性轻型AIS(NIHSS评分≤3分)或高风险(ABCD2评分≥4分)的患者,如已完成CYP2C19基因检测,且为CYP2C19功能缺失等位基因携带者,推荐给予替格瑞洛联合阿司匹林治疗21 d(替格瑞洛首日负荷剂量180 mg,之后每次90 mg,每日2次),此后继续使用替格瑞洛(90 mg,每日2次)单药治疗,总疗程90 d(Ⅰ类推荐,A级证据,新增)。
*本章节中涉及脑血管病二级预防管理的相关推荐意见参考《中国缺血性卒中和短暂性脑缺血发作二级预防指南20220》(中华神经科杂志2022年10月第55卷第10期)。
4.3 三联抗血小板治疗
推荐意见:
05
急性缺血性脑血管病其他治疗
5.1 神经-血管-脑细胞保护
推荐意见:
在基础及临床前研究中有证据提示神经-血管-脑细胞保护治疗可能获益,依达拉奉右莰醇注射用浓溶液能进一步改善AIS患者的临床结局(Ⅱa类推荐,B级证据,新增)。
尚需更多的临床研究证实与血管开通联合神经-血管-脑细胞保护治疗药物的安全性及有效性,相关研究正在进行中(Ⅱb类推荐,B级证据)。
5.2 低温
推荐意见:
诱导低温治疗AIS患者的疗效及安全性尚不明确,尚需要更进一步的研究。多数研究表明诱导低温与感染风险增加有关,包括肺炎。诱导性低温治疗应仅在临床研究中进行(Ⅱb类推荐,B级证据)。
5.3 氧疗
推荐意见:
不推荐高压氧治疗AIS,除非空气栓塞导致卒中。高压氧治疗与幽闭恐惧症、中耳气压伤以及癫痫发作风险增加相关(Ⅲ类推荐,B级证据)。
5.4 机械血流量增加法
推荐意见:
用于机械血流量增加法的装置治疗AIS患者的方法尚不完善,疗效不肯定,只能用于临床研究(Ⅱb类推荐,B级证据)。
5.5 扩容及降纤治疗
推荐意见:
不推荐对AIS患者常规使用血容量扩张或血液稀释治疗(Ⅲ类推荐,A级证据)。
对于合并高纤维蛋白血症的AIS患者,降纤治疗的有效性尚未明确(Ⅱb类推荐,B级证据)。
5.6 神经调控相关治疗
推荐意见:
远隔缺血适应治疗对部分AIS患者可能获益(Ⅱb类推荐,B级证据,新增)。
目前没有证据证明经颅近红外激光治疗对AIS患者有益,因此不推荐使用经颅近红外激光治疗AIS(Ⅲ类推荐,B级证据,修订)。
经颅磁刺激治疗可能有助于AIS患者运动功能、认知功能康复(Ⅱb类推荐,B级证据,新增)。
5.7 白蛋
推荐意见:
不推荐对AIS患者常规使用高剂量白蛋白治疗(Ⅲ类推荐,A级证据)。
本章节中本期缩略词表未包含的缩略词注释:
ICVD—缺血性脑血管病;ASCVD—动脉粥样硬化性心血管病;NCCT—非增强计算机断层扫描;LVO—大血管闭塞;MRP—磁共振灌注成像;CMBs—脑微出血;AIS—急性缺血性卒中;PCI—经皮冠状动脉介入治疗;LEVF—左室射血分数;PFO—卵圆孔未闭;DAWN—醒后卒中患者临床-影像不匹配接受Trevo介入治疗;DEFUSE 3—缺血性卒中影像学评估后血管内治疗3研究;ATTENTION—急性基底动脉闭塞血管内治疗研究;BAOCHE—中国急性基底动脉闭塞血管内治疗研究;HAS-BLED—高血压、肾功能/肝功能异常、卒中、出血史或出血倾向、INR不稳定、年龄>65岁、药物/酗酒;ABCD2—以患者年龄、血压、临床特征、症状持续时间和糖尿病为基础的评分系统;SeLECT—以患者卒中的严重程度、大动脉粥样硬化病因、早期癫痫发作、皮质受累和大脑中动脉受累区域为基础的评分系统;CHADS2—充血性心力衰竭,高血压,年龄≥75岁,糖尿病、卒中或TIA病史量表;CHA2DS2-VASc—充血性心力衰竭,高血压,年龄≥75岁,糖尿病、卒中或TIA病史,血管疾病,年龄65~74岁,女性综合评分;ABCD—以患者年龄、血压、临床特征、症状持续为基础的评分系统;PCSK9—前蛋白转换酶枯草溶菌素9;GFR—肾小球滤过率;HbA1c—糖化血红蛋白;OGTT—口服葡萄糖耐量试验;SPI—卒中预后评分工具;CEA—颈动脉内膜剥脱术;CAS—颈动脉支架置入术;GLP—胰高血糖素样肽;SGLT—钠-葡萄糖耦联转运体;ATPP—活化部分凝血活酶时间;PT—凝血酶原时间。
国家神经系统疾病质控中心脑血管病专业组专家撰稿,21篇脑梗死临床诊疗干货文章,精准提升脑血管临床诊疗能力!
华中科技大学同济医学院附属同济医院杨渊教授团队撰写17篇神经心理疾病临床干货文章,神经内科医生需要了解!
国家神经系统疾病质控中心帕金森病专家组倾力打造,2023年度帕金森病规范诊治能力提升培训!
脑血管病影像读图实战训练,跟随天坛医院放射科沈宓老师,练就影像读图火眼金睛!
华中科技大学同济医学院附属同济医院NICU王芙蓉教授团队撰写实用文章,解析一线临床神经重症处理难点、要点和常见问题!
喝水少,更易傻?上海六院最新研究:饮用茶、咖啡、牛奶,均可降低患痴呆和阿尔茨海默病风险
查看更多