查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2021年11月4—7日,由中国医师协会、中国医师协会消化医师分会主办的 2021 中国医师协会消化医师分会年会(CGHC 2021)在线上举办。本次年会邀请了国内外知名学者就消化领域最新进展做专题报告及现场演示,希望借助此次机会向众多专业参会人员展示治疗领域的技术新高度,为临床技术的开展提供有效助力。在11月6日的胃食管反流专场,天津医科大学总医院王邦茂教授以“难治性胃食管反流病的鉴别诊断”为题,为大家带来一场精彩报告。

讲者:天津医科大学总医院 王邦茂教授
胃食管反流病(GERD)是由于食管下括约肌松弛,导致胃酸和胃内容物反流到食管、口咽、呼吸道,引起食管黏膜损伤,导致患者出现反酸、烧心、胸口疼痛、吞咽困难,甚至出现消化道出血症状。
一旦这个病人出现反酸烧心症状了,这个病人是胃食管反流病吗?这个病人我们通过PPI治疗有效吗?这个病人除了有胃食管反流以外,还有没有别的病?比如嗜酸性食管炎、功能性烧心、反流高敏感等问题。
胃食管反流病在不同国家患病率存在差异。欧美国家GERD发病率较高,约在15%~25%,东南亚地区GERD发病率较低,约为7.4%。意向纳入108项研究,共460984例受试者的meta分析显示,以至少每周1次反流和(或)烧心为标准,GERD在全世界范围内的患病率为13.3%。我国典型症状GERD的患病率为2.5%~7.8%,低于欧美国家,但有上升趋势,与韩国和日本接近。
GERD由多种因素导致,包括肥胖、年龄(发病率随年龄增加而增加)、吸烟、饮酒、遗传等。其病理机制也较为复杂,包括抗反流功能减弱、食管感觉功能异常、抗损伤因素下降和攻击因素增强(图1),其中酸反流扮演了重要角色。
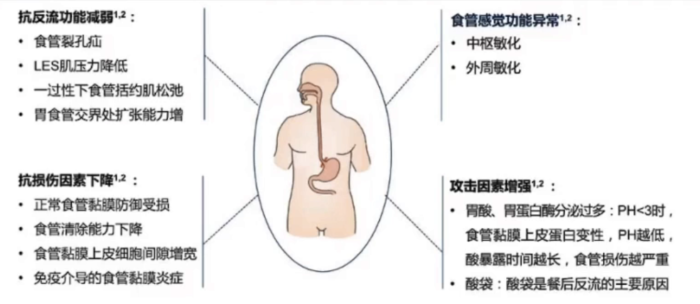
图1 GERD病理机制复杂
如果反流反复发作还可能导致Barrett食管(BE)和食管腺癌。研究显示,10%~15%的GERD患者会发展成BE,且反流持续时间是决定BE发展的最重要因素;而Barrett食管黏膜高度异型增生,还可诱发食管腺癌。
近年来不断更新的指南共识均指出GERD治疗的重要性和治疗方法的多样性,其中以质子泵抑制剂(PPI)或钾离子竞争性酸阻滞剂(P-CAB)为治疗GERD的首选药物,抗酸剂及促动力药也有一定作用,抑或选择手术进行治疗。但是,并非所有GERD患者的症状经以上药物或手术治疗后均可得到有效控制。
难治性GERD指双倍剂量PPI治疗8周后反流、烧心等症状无明显改善者。由于PPI治疗的剂量和疗程尚无统一标准,该定义仍存在争议。王邦茂教授介绍,多种病因可以引起难治性GERD,主要包括:① 持续酸反流,例如不正确的用药时机,患者的用药依从性差,病理性酸反流,PPI快代谢,高分泌状态,解剖一场等;② 持续胃或十二指肠非酸反流;③ 食管黏膜完整性持续被破坏;④ 对酸、弱酸和(或)气体反流的食管高敏感性。PPI治疗无效的原因众多,首先需要检查患者的依从性,优化PPI的使用。
王邦茂教授谈到,胃食管反流病的诊断依靠临床症状、PPI测试、内镜、24h食管阻抗-pH监测、高分辨率食管测压等方法。
临床症状
症状评估是GERD诊断的关键,根据典型的烧心和反流症状可拟诊GERD,相关反流问卷可作为GERD诊断的辅助工具。2015年《世界胃肠病学组织(WGO)全球指南:胃食管反流病》(以下简称《2015年全球指南》)对GERD的症状描述进行完善,特别是非典型症状(图2)。
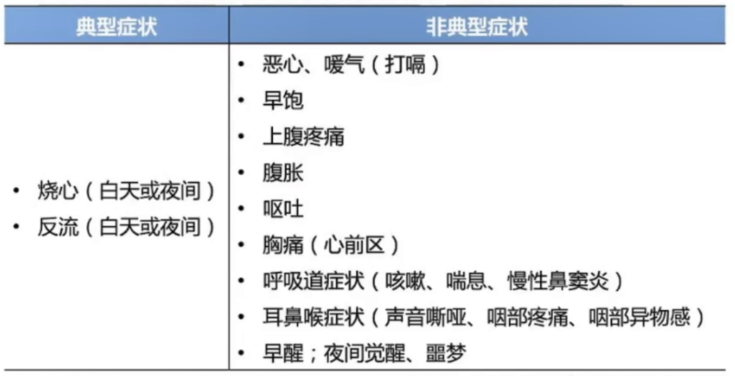
图2 GERD的典型症状和非典型症状描述
但是,还有很多与GERD无关的其他疾病相关症状,他们并非GERD专属。《2015年全球指南》也增加了这部分报警症状(图3)的描述。

图3 GERD报警症状
PPI试验
2020年《中国胃食管反流病专家共识意见》(以下简称《2020年中国共识》)指出,PPI试验性治疗可作为具有典型反流症状患者简便易行的初步诊断方法。PPI试验因使用方便、价格低廉而广受欢迎,但应避免GERD过度诊断及PPI过度使用。该方法并非GERD的确诊方法,对于伴烧心症状的GERD患者,与内镜检查和食管动态反流监测相比,PPI试验诊断敏感性为71%,但特异性仅为44%;对于症状不典型(例如胸痛、慢性咳嗽、咽炎等)或酸暴露正常的反流高敏感GERD患者,PPI试验的诊断率低。
王邦茂教授谈到,目前尚缺乏钾离子竞争性酸阻滞剂(P-CAB)用于GERD诊断性试验的证据,需进一步研究证实其在GERD诊断中的价值。P-CAB治疗反流性食管炎(RE)患者的研究显示,治疗后7d症状缓解率达60%左右,治疗后4周的黏膜愈合率达90%左右。
内镜
建议具有反流症状的初诊患者行内镜检查,内镜检查可排除上消化道恶性肿瘤,诊断反流性食管炎(RE)、反流性狭窄和巴雷特食管。放大内镜联合电子染色内镜有利于观察GERD患者胃食管交界处的细微结构,并筛查早期食管癌。临床尚有一些新的内镜图像增强技术,例如智能分光比色技术等,可提高微小病变的检出率,但其灵敏性和特异性有限。
王邦茂教授强调,由于GERD有一些特殊表现,因此排除嗜酸性粒细胞性食管炎是非常重要的,罗马Ⅳ标准建议行内镜食管活组织检查对其进行排除。同时,食管黏膜病理学,包括炎症、基底细胞增生、乳头状增生、细胞间隙增加等,对于鉴别非糜烂性反流病(NERD)、反流高敏感、功能性烧心和健康对照者也有临床意义。
24h pH监测
24h pH监测也是诊断GERD的一个重要方法。pH胶囊无线检测价格昂贵,使用受限,阻抗-pH值监测优势明显,2018年《胃食管反流病里昂共识》更新了该检测的相关参数,包括酸暴露时间、反流事件、反流后吞咽诱发的蠕动波指数、基线阻抗值,并且提出,阻抗-pH值监测是GERD诊断的“金标准”(图4)。

图4 阻抗-pH值监测是GERD诊断的“金标准”
2020年《中国成人胃食管反流病专家共识》指出,食管反流监测可提供反流的客观证据,以明确诊断;单纯食管pH监测可检测酸反流,食管阻抗-pH监测可同时检测酸反流和非酸反流;食管黏膜阻抗技术通过检测食管黏膜瞬时阻抗值,反映食管黏膜屏障功能,进而判断是否存在长期慢性反流,检测方法微创、方便,食管黏膜阻抗值对于诊断食管炎具有较高的特异性和阳性预测价值。
高分辨率测压
食管高分辨率测压(HRM)也是GERD的重要检测方法。HRM可检测GERD患者的食管动力状态,并作为抗反流内镜下治疗和外科手术前的常规评估手段。内镜下功能性腔内成像探针(EndoFlip)技术用来评价管腔结构扩张程度,该技术将球囊放置于GERD患者的胃食管交界处,通过球囊内阻抗通道测量所在平面等容扩张时压力与横截面积的比值,判断GERD患者胃食管交界处的可扩张性,有利于评估患者抗反流屏障功能和指导抗反流手术。
难治性GERD患者需要行内镜、HRM和食管阳抗-pH监测等检查。对难治性GERD行内镜检查可排除其他食管和胃疾病。
大部分难治性GERD患者内镜检查无阳性发现,因为多数患者可能是NERD或之前存在的黏膜损伤已被PPI治愈。
食管阻抗-pH监测是评估难治性GERD的另一重要手段。PPI停药后或用药时均可行pH监测。
对于难治性GERD,推荐服用双倍剂量PPI再行食管阻抗-pH检测,以便确定难治性症状与反流事件之间的相关性,以及抑酸是否足够。
GERD主要与食管裂孔疝(HH)、嗜酸性粒细胞性食管炎(EoE)、功能性烧心(FH)、反流高敏感(RH)相鉴别。
HH
HH的发生及进展与GERD存在密切相关性,是由于腹腔内容物经过横膜食管裂孔进入食管腔,引起灼热、反酸、吞咽困难等一系列临床症状疾病。同时,HH也是引起GERD难治的重要因素之一。内镜、HRM、食管造影检查均是鉴别GERD和HH的有效方式。
EoE
EoE是一种慢性、局部免疫介导的食管疾病,临床表现为食管功能障碍相关症状,组织学上以嗜酸性粒细胞浸润为主要特征。EoE由多种环境因素引起,如接触特定的食物或通过空气传播的过敏原,同时也与遗传因素有关,经常与其他过敏症状伴随存在,如哮喘、湿疹和食物过敏。内镜检查和活组织检査有助于鉴别GERD和EoE。
FH
FH以发作性胸骨后烧灼感或疼痛为临床表现,是经抑酸治疗后无反应,内镜及病理学检查正常,酸暴露时间(AET)正常,反流和症状无关联的一类疾病。阻抗-pH监测可以监测到包括酸、弱酸和气体反流等在内的所有反流事件,监测过程中反流后吞咽诱导蠕动波指数( PSPWI)可反映患者的食管收缩储备情况,夜间基线阻抗(MNBI)反映食管炎症情况,辅助GERD诊断并有效鉴别RE、NERD、FH和健康人。
RH
RH患者有典型的烧心症状,胃镜检查和食管活检正常,pH-阻抗测正常,但可监测到烧心和反流事件之间密切相关。《功能性胃肠病:罗马Ⅳ》提出,RH是一种食管功能性疾病,常与功能性烧心并存,常伴有心理障碍和精神因素。其诊断主要依靠烧心症状、胃镜、食管活检、食管pH-阻抗和HRM,反流监测酸暴露正常,症状指数或症状相关概率对RH具有诊断意义。值得注意的是,与NERD和GERD不同,RH为正常酸暴露,食管动力试验无动力疾病存在。
王邦茂教授总结,GERD的发病率逐年上升,规范化诊治符合未来医疗发展方向。当前,新诊治手段不断涌现,但新问题也随之出现,推动了指南的不断更新。难治性GERD是临床诊疗中的难题之一,需要尽早完善相关检查,针对性地制定治疗方案,以更好地提高患者的生活质量。多种疾病同样表现出反酸、烧心等典型表现,需要积极将其与GERD相鉴别,因病施治。
中国医学论坛报整理,转载请注明出处
查看更多