查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





糖尿病神经病变是糖尿病最常见的慢性并发症。T2DM患者神经病变的发生发展与糖尿病病程、血糖控制状况、肥胖、胰岛素抵抗和慢性低度炎症等因素相关,病程10年以上者易出现明显的神经病变临床表现。糖尿病神经病变以远端对称性多发性神经病变(DSPN)最具代表性。
糖尿病神经病变的分型及临床表现
1.弥漫性神经病变:
DSPN:双侧远端对称性肢体疼痛、麻木、感觉异常等,最常见类型为大神经纤维和小神经纤维同时受累,部分可为以大神经纤维或小神经纤维受累为主的临床表现。
自主神经病变:可累及心血管、消化、泌尿生殖等系统,还可出现体温调节、泌汗异常及低血糖无法感知、瞳孔功能异常等。
2.单神经病变:
可累及单颅神经或周围神经。颅神经损伤以上睑下垂(动眼神经)最常见,其他包括面瘫(面神经)、眼球固定(外展神经)、面部疼痛(三叉神经)及听力损害(听神经)等。单发周围神经损伤包括尺神经、正中神经、股神经和腓总神经等。同时累及多个单神经的神经病变为多灶性单神经病变,需与多发性神经病变相鉴别。
3.神经根神经丛病变:
最常见为腰段多发神经根神经丛病变,常表现为单侧、以肢体近端为主的剧烈疼痛,伴有单侧、近端肌无力、肌萎缩。
《中国2型糖尿病防治指南(2020版)》建议:
1.所有T2DM患者确诊时和T1DM患者诊断5年后,应进行糖尿病神经病变筛查。随后至少每年筛查1次。(B)
2.评估DSPN应包括详细病史,检查温度觉、针刺觉(小纤维功能)、踝反射、压力觉和震动觉(大纤维功能)。(B)
3.良好的血糖控制可以延缓糖尿病神经病变的进展。(B)
4.普瑞巴林、加巴喷丁或度洛西汀可作为糖尿病痛性神经病变的初始治疗药物。(A)
有哪些针对性的药物用来治疗糖尿病周围神经病变呢?
①抗氧化应激药物
通过抑制脂质过氧化,增加神经营养血管的血流量,增加神经 Na+ -K+ -ATP酶活性,保护血管内皮功能,常用药物为硫辛酸。
硫辛酸注射液的用法为静脉注射或静脉滴注,临床上不良反应少见,该药应遮光保存。
②改善微循环药物
通过扩张血管、改善血液高凝状态和微循环,提高神经细胞的血氧供应,可有效改善糖尿病周围神经病变的临床症状。常用药物有贝前列素钠、胰激肽原酶、前列地尔及活血化瘀的中成药(如银杏叶滴丸、复方丹参滴丸)等。
贝前列素钠片的用法用量通常为饭后口服,孕妇和出血的患者禁用。
③改善代谢紊乱药物
通过抑制醛糖还原酶,进而抑制葡萄糖转化为山梨醇,从而改善神经病变症状,常见代表药物有依帕司他。
依帕司常见用法用量为饭前服用;值得注意的是,服用该药后,尿液可能出现褐红色,此为正常现象。
④营养神经及神经修复
活性维生素B12制剂,常见代表药物:甲钴胺,可以修复并营养神经,改善症状、体征及神经传导速度。
⑤治疗疼痛药物
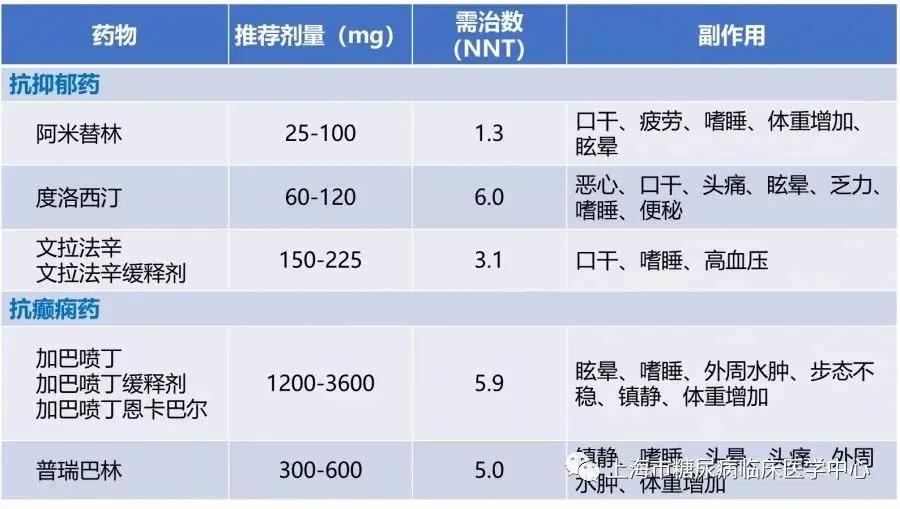
目前推荐用于糖尿病神经病变镇痛治疗的有抗抑郁药(如阿米替林)、抗惊厥药(普瑞巴林、加巴喷丁)、阿片类镇痛药(如曲马多)等。
普瑞巴林片宜从小剂量起服,如果疼痛未得以缓解,可在医生指导下调整用药剂量。注意老年人容易出现头晕、视物模糊、震颤、嗜睡等神经系统不良反应。
绝大部分患者经过规范治疗后,疼痛症状都能显著缓解。但是,神经痛仍难以“根治”,同时,在治疗过程需要注意以下几个方面。
1.药物起效慢,需要耐心
镇痛药物常需数周时间才能达到较好的镇痛效果,疼痛症状往往需要治疗1~2周后才开始减轻,因此4~8周的药物治疗是基本疗程,不要急于求成,频繁换药。
2.关注止痛药的副作用
要注意自己的用药疗效和不良反应,出现明显的消化道、精神、血压等副作用(见下表所示)时,告知医生,及时停药。而属于二线用药的阿片类药物使用极有可能产生依赖性,不宜长期使用。
3.严格控制血糖,保持血糖稳定
有效控糖则是最基础的治疗手段,疼痛的出现就是因为糖代谢异常引起的神经损伤,只有改善糖代谢才能减少疼痛发生,缓解症状。除高血糖外,反复出现低血糖或者血糖波动幅度较大,也会导致疼痛加重。
4.用药效果不理想,试试其他疗法
神经痛的治疗效果个体差异很大,如果有患者接受了大剂量联合药物治疗,疼痛的改善依旧不理想,或是无法耐受药物不良反应的患者,可以在糖尿病和神经内科、疼痛科甚至外科医生的指导下,尝试非药物治疗,如电刺激、针灸、近红外线照射、低强度激光,甚至神经阻断术治疗等。
①《中国2型糖尿病防治指南(2020版)》
②《糖尿病神经病变诊治专家共识(2021 年版)》
③逸仙药学:糖尿病导致的周围神经病变,有哪些治疗药物?
④上海市糖尿病临床医学中心:糖尿病神经痛,止痛治疗七宗“最”
查看更多