查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





细菌性中枢神经系统 (CNS) 感染治疗困难,并且具有很高的复发和死亡风险。药物治疗通常采用全身性抗菌治疗。然而许多抗菌药物在CNS渗透率低,如万古霉素、美罗培南、头孢他啶、头孢曲松等药物可能很难达到脑脊液(CSF)的药代动力学-药动学(PK-PD)目标。此外,合并症、合并用药、年龄、体重、肾脏替代治疗等可能影响血液和脑脊液中的药物浓度,进而影响药物治疗效果。治疗药物监测(TDM)可以通过测量药物浓度来指导临床用药剂量,以达到预期的浓度目标。执行抗菌TDM和优化抗菌剂量的步骤见图1。
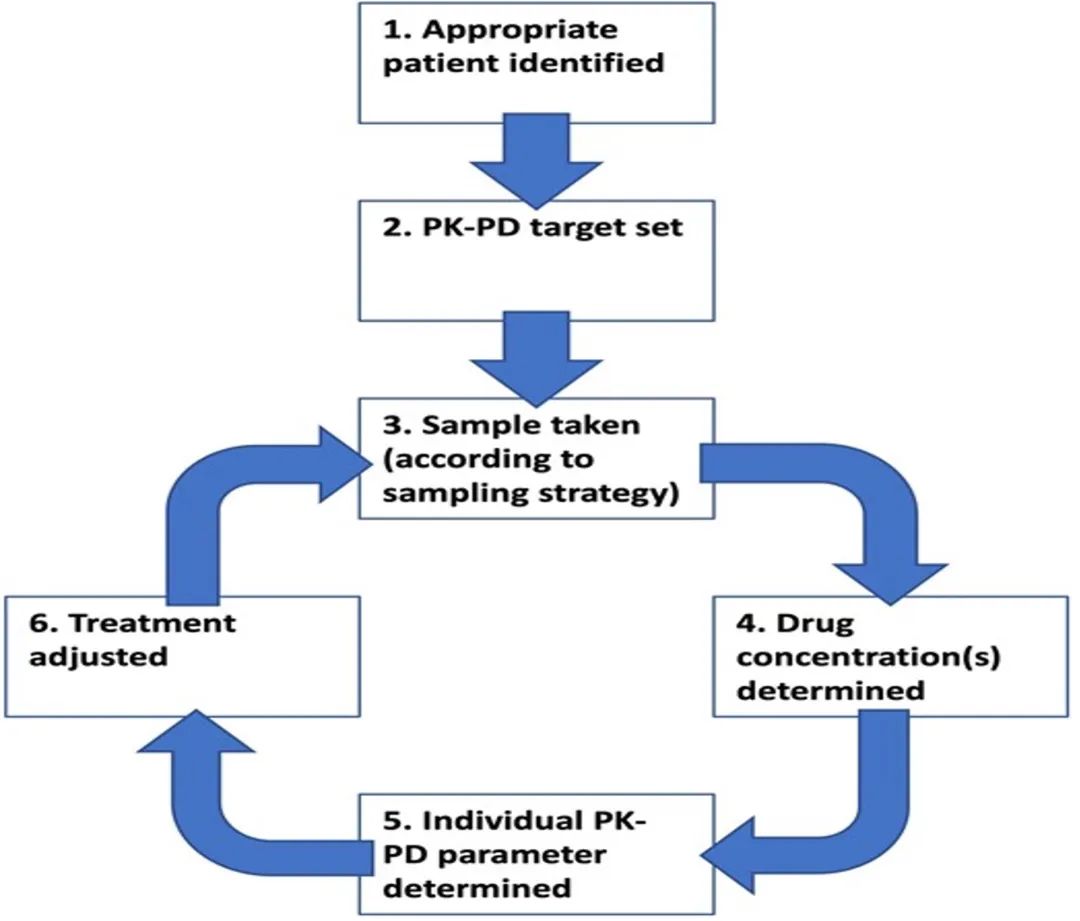
图1. 用于执行TDM和优化治疗的典型步骤
美国感染病学会(IDSA)指南对正在接受脑室内(ITV)抗菌药物给药的个体提出的建议PK-PD目标范围为脑脊液谷浓度/病原菌最低抑菌浓度(MIC)>10~20。而对于全身性药物治疗的患者没有相关的指导建议。
本文根据入排标准进行文献检索(图2),共纳入了12份病例报告和5项回顾性研究,包括68例正在接受疑似/确诊细菌性CNS感染治疗的患者,药物浓度测定被用于这些患者的个体化治疗。患者的临床诊断主要为脑室炎、脑膜炎和脑脓肿。有18例患者报告了致病微生物,包括凝固酶阴性葡萄球菌(7/18)、革兰阴性杆菌(5/18)和金黄色葡萄球菌(3/18),其中有12例报告了对应致病菌的MIC。68例患者使用TDM的目的主要为当地医院护理标准要求、患者临床效果不佳、多重耐药(MDR)细菌感染等。
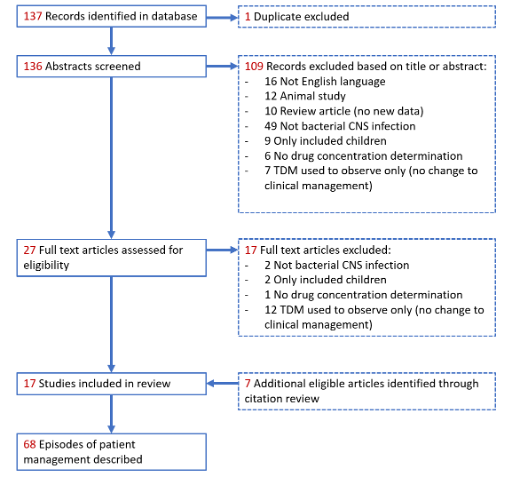
图2. 文献检索、纳入及排除流程
大多数纳入的研究描述了CNS感染患者使用万古霉素后脑脊液和/或血液的TDM,万古霉素通常与美罗培南、哌拉西林/他唑巴坦、庆大霉素、左氧氟沙星、环丙沙星等药物联合使用。还有研究描述了CNS感染患者使用利奈唑胺、氟氯西林、黏菌素、头孢他啶/阿维巴坦等药物后脑脊液和/或血液的TDM。
万古霉素
1981年至2021年间纳入的研究中,有12项研究对万古霉素进行了监测,其中8项研究进行了脑脊液和全血、血清或血浆采样,2项研究仅对血浆或全血进行采样,2项仅对脑脊液进行采样。在10项脑脊液TDM研究中,涉及的PK-PD指数包括T>MIC (3/10)、抑菌商数(1/10)、峰浓度(1/10)、谷浓度(1/10)、T>MIC(1mg/L)(1/10)和未提及(3/10)。CSF采样时间点差异很大,例如峰浓度采样(5/10)、给药间隔中点或随机时间点采样(4/10)和谷浓度采样(5/10)。在10项全血、血清或血浆TDM研究中,涉及的PK-PD指数包括谷浓度(2/10)、峰浓度和谷浓度(1/10)、AUC(2/10)和未提及(5/10)。血液样本采样时间点包括峰浓度采样(3/10)、给药间隔中点或随机时间点采样(2/10)和谷浓度采样(6/10)。根据万古霉素TDM进行的调整剂量方案主要是改变药物剂量和给药时间间隔(9/12),其中剂量调整方法包括通过临床决策支持软件(1/12)、根据PK参数估计值(2/12)或未提及(9/12)。其他剂量调整方案包括使用脑室内给药方案及加用或改用其他抗菌药物。共有9项研究评估了TDM前后的临床结局,有5项表明万古霉素TDM是有利的。
β-内酰胺类
2012年至2021年间发表的6项研究对29例使用β-内酰胺类抗菌药物的患者进行了监测。β-内酰胺类药物包括头孢他啶/阿维巴坦(1/6)、氟氯西林(1/6)、美罗培南(3/6)和哌拉西林/他唑巴坦(1/6)。其中头孢他啶/阿维巴坦和氟氯西林单独给药,美罗培南和哌拉西林/他唑巴坦与其他抗菌药物联用。所有研究都进行了脑脊液和血液取样。脑脊液中的PK-PD指标为T > MIC (1/6)、50%T > MIC (1/6)、100%T > MIC (2/6)、坪浓度> 2 mg/L (1/6)和未提及(1/6)。有5项研究决定根据TDM结果调整剂量,但是没有说明剂量调整的依据;另一项研究依据TDM结果主动决定不改变剂量。
讨论
纳入的文献在使用TDM的临床标准、PK-PD靶值、采样策略、药物浓度测定方法、剂量调整、临床结局报告方式等方面差异很大。所有文献均没有纳入未接受TDM的对照组。因此,缺乏高质量的证据来指导细菌性CNS感染患者进行TDM。
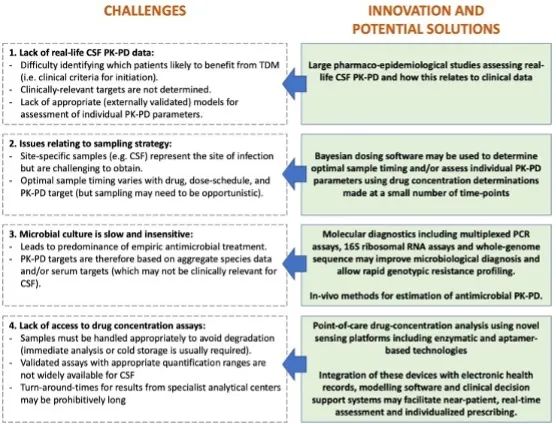
图3.细菌性中枢神经系统感染实施TDM的挑战以及潜在的解决方案
个体化实施TDM治疗CNS感染的挑战可能包括以下4点(图3)。
缺少设计合理的较大规模的观察性研究,最有可能从TDM中受益的患者群体尚不明确。需要设定临床相关的PK-PD指数,选择适当的经过外部验证的模型来评估PK-PD指数并进行剂量调整是具有挑战性的。需要标准化的大规模的脑脊液中TDM的临床研究数据来提高对脑脊液中PK-PD的理解。
患者的最佳采样策略依赖于使用的抗菌药物、剂量方案、给药途径、PK-PD靶值及单个PK-PD参数。脑脊液样本的获取比血液样本困难,可能更适合于稀疏采样或机会性抽样策略,贝叶斯采样软件可用于确定最佳采样时间和/或使用稀疏时间点进行TDM来评估PK-PD目标。
脑脊液和/或脑组织标本的微生物培养缓慢且阳性率不高,因此患者通常接受经验性治疗。个体PK-PD靶值常基于汇总的MIC数据或血清靶值,而不同抗菌药物的血脑屏障的通透性并不一致,因此不一定适用于脑脊液。分子诊断的发展如qPCR、16S RNA测定和全基因组测序可改善微生物诊断,此外,新型的体内PK-PD方法可能有助于CNS-TDM的发展。
药物浓度测定方法尚未广泛普及,并且样本周转时间及检测时间较长,影响临床实际操作。目前,用于快速或实时检测和监测抗菌药物浓度的新型即时护理方法正在开发中,此外,与电子健康记录、建模软件和临床决策支持系统集成的诊断设备将有助于对患者进行个体化评估。

点评
抗菌药物的低渗透率通常会导致脑脊液中药物浓度不足,因此对细菌性CNS感染的患者实施TDM指导下的个体化治疗可能是有益的。但目前缺乏高质量的临床研究,需要一种标准化的方法来研究和评估TDM,从而让TDM成为改善临床治疗的工具。目前TDM的逐渐出现许多创新性研究方法,未来可结合新的技术更好的规范临床治疗中CNS感染的TDM。
摘译:曲星伊
来源:华山抗生素所

查看更多