查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





近30年来,我国糖尿病患病率迅速上升,目前已1.164亿糖尿病患者,位于世界首位。优化糖尿病管理,减少并发症的发生,改善患者预后是临床面临的重大课题。在糖尿病管理中,基础胰岛素在国内外指南推荐中均占据着不可替代的位置,如何合理规范应用基础胰岛素,助力糖尿管理,是临床医生普遍关注的问题。
在近期举行的“基础胰岛素临床使用共识区域演讲”线上会议中,我国内分泌领域的专家对基础胰岛素的临床规范应用、血糖监测和评估等话题进行了交流讨论,其中,中国医学科学院北京协和医院内分泌科李玉秀教授对新近发布的《基础胰岛素临床应用常见问题指导建议——三十三问》(以下简称“三十三问指导建议”)进行了解读,以下将报告内容整理如下。
李玉秀教授
李玉秀教授介绍,目前我国基础胰岛素治疗还存在诸多问题,如ORBIT研究表明,我国糖尿病患者起始胰岛素治疗时间晚,且剂量调整不积极,治疗达标率低,这不利于患者的血糖管理。为了进一步规范基础胰岛素的临床应用,提高中国糖尿病患者治疗血糖达标率以及减少并发症的发生率,进一步改善患者的远期预后,中华医学会糖尿病学分会神经病变学组制定了《基础胰岛素临床应用常见问题指导建议——三十三问》,以实用的问答形式对基础胰岛素临床应用的常见问题进行解读,便于理解和使用。
此次指导建议的亮点,李玉秀教授将其总结为以下两点。
第一,对基础胰岛素联合多种常用口服降糖药及注射制剂,基础胰岛素联合餐时胰岛素的启用时机、起始剂量和剂量调整、疗效、低血糖发生情况、心血管安全性以及癌症风险等均做了详细描述,包括新型降糖药物如钠‐葡萄糖共转运蛋白-2(SGLT-2)抑制剂和胰高糖素样肽‐1 受体激动剂(GLP‐1RA)与基础胰岛素的联合应用,全方位解决临床需求。
第二,新增了一种基础胰岛素治疗选择,即德谷胰岛素,并对其作用机制、疗效以及安全性进行了详细介绍,为临床实际应用新一代基础胰岛素类似物提供了数据翔实的应用参考及指导。
对于指导建议的内容,李玉秀教授首先即对联合治疗方案中基础胰岛素的规范化应用进行了讲解,包括口服药物联合基础胰岛素以及基础胰岛素联合餐时胰岛素两种方案。
基础胰岛素联合口服降糖药 对于使用1种以上口服降糖药规范治疗+生活方式干预3个月以上血糖控制仍未达标(HbA1c≥7%)的患者,即可考虑起始基础胰岛素治疗,起始剂量可为 0.1~0.2 U/(kg·d),肥胖人群需进行个体化调整。起始基础胰岛素治疗后,需根据患者的空腹血糖(FPG)及时调整胰岛素剂量,并预防低血糖的发生。在遵循个体化的原则下,医生也可指导患者进行简便易行的自我胰岛素剂量调整, 通常每3天调整一次直至FPG达标,但仍需注意遵循个体化原则。基础胰岛素可以与所有的口服降糖药联合应用,GLP-1RA尽管是一种注射类制剂,也可以联用,联用效益和注意事项如表1所示。
表1 基础胰岛素联合其他降糖药物的联合效益和注意事项

基础胰岛素联合餐时胰岛素 基础+餐时胰岛素方案主要适用于以下几类人群:1)使用口服降糖药联合基础胰岛素治疗,空腹血糖已经达标但 HbA1c仍未达标的患者;2)使用口服降糖药联合基础胰岛素治疗,基础胰岛素剂量较大[>0.5 U/(kg·d)],但HbA1c仍未达标的患者;3)使用多次预混胰岛素治疗,血糖控制不佳的患者或波动较大的患者;4)需在短时间内纠正高血糖的患者;5)高血糖伴明显高血糖症状的新诊断2型糖尿病患者。餐时胰岛素的起始剂量需根据不同的患者类型进行个体化制定(表2),而对于后续的剂量调整,建议血糖监测方案需每周至少3天,每天测3~4个点血糖;条件允许时,在起始胰岛素治疗的早期可通过住院密切监测血糖,每天调整胰岛素剂量;根据FPG,调整基础胰岛素剂量1~4 U,根据三餐前血糖水平,调整餐时胰岛素剂量1~2 U;每3~5天调整1次,直到血糖达标。
表2 基础+餐时方案中的基础胰岛素起始剂量
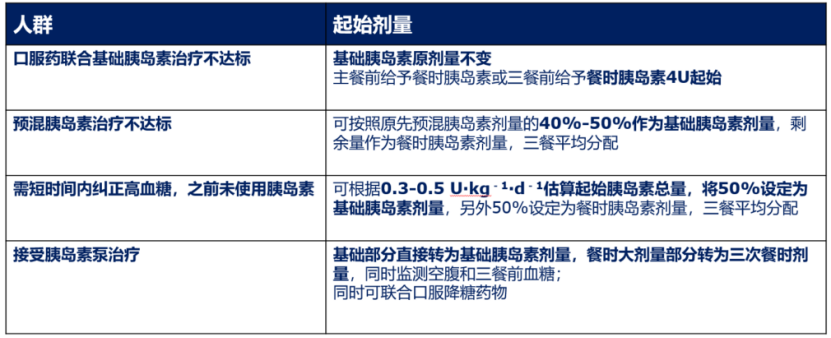
在基础+餐时方案的基础上,还可以联用的口服降糖药,包括BG、AGI、TZD、DPP4i、SGLT2i;GLP-1RA也可以联合使用,但需注意胰岛素剂量的调整,预防低血糖发生风险。而胰岛素促泌剂与基础+餐时与胰岛素方案联用时可能增加低血糖风险,不建议联合使用。
确定基础胰岛素治疗方案后,如何选择基础胰岛素是每个临床医生面临的问题。李玉秀教授指出,从NPH到德谷胰岛素,在逐步地更新换代中,基础胰岛素制剂通过创新,自身特性不断改进,疗效与安全性不断加强,以更好地满足临床需求。李玉秀教授从低血糖风险、降糖疗效、心血管安全性及适用人群四个方面对不同基础胰岛素的临床应用特点进行了介绍。
在低血糖发病率方面,与NPH相比,长期使用甘精胰岛素的2型糖尿病患者低血糖风险更低;而ORBIT研究证实,地特胰岛素的总体低血糖、严重低血糖发生率与甘精胰岛素相当。后续,多项大型临床研究进一步证实了德谷胰岛素在降糖安全性及有效性方面的优越性:一项大型真实世界研究EU-TREAT表明,2型糖尿病患者接受其他基础胰岛素转为德谷胰岛素治疗6-12个月,可持续改善血糖控制,显著减少低血糖事件;而SWITCH 2研究和DEVOTE研究分别在低血糖高风险和心血管高危的T2DM患者中证实,与甘精胰岛素相比,德谷胰岛素显著降低低血糖发生率23%和严重低血糖发生率40%。在确保低血糖风险低的关键指标——降糖疗效的变异性方面,研究显示,德谷胰岛素日间降糖疗效变异性仅为甘精胰岛素的1/4。
在降糖疗效方面,ORBIT研究显示,在改善HbA1c和FPG水平方面,地特胰岛素与甘精胰岛素相似,显著优于NPH;而ONCE LONG 和DEVOTE研究显示,德谷胰岛素在改善2型糖尿病患者的FPG方面显著优于甘精胰岛素(图1),EU-TREAT研究则表明,由其他基础胰岛素转为德谷胰岛素治疗,2型糖尿病患者的HbA1c、FPG显著改善。

图1 多项随机对照研究显示:T2DM中,德谷胰岛素相比甘精胰岛素可显著改善FPG
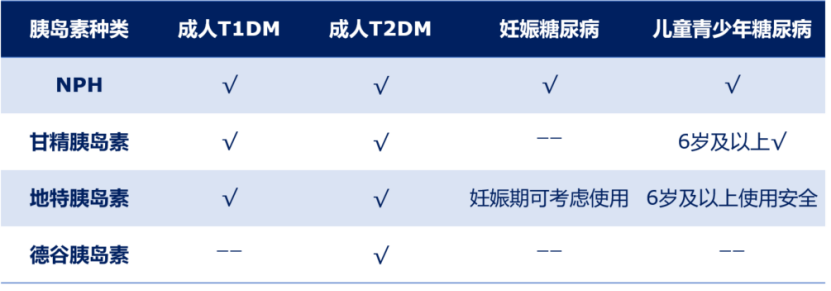
在基础胰岛素使用过程中,心血管安全性也是临床非常关注的一个方面。目前多项大型研究以高质量的循证证据证实了基础胰岛素的心血管安全性。而对于不基础胰岛素的适用人群,指导建议中也进行了明确推荐,具体如表3所示。
表3 不同基础胰岛素的适用人群
在报告总结时,李玉秀教授指出,此次发布的“指导建议——三十三问”以问答的方式对基础胰岛素临床应用中的常见问题进行了解读,为临床实际应用基础胰岛素提供了指导。在临床实践中,应及时起始基础胰岛素治疗,并对剂量进行个体化调整。面对不同的患者,则应综合考虑疗效、低血糖风险、心血管安全性等选择合适的基础胰岛素,以更好地满足患者的降糖需求。
本文由李玉秀教授审校
查看更多