查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:江苏省人民医院 段俗言
狼疮性肾炎(LN)是系统性红斑狼疮(SLE)引起的肾脏损害,大大增加了SLE相关的死亡率和发病率。现有的诱导治疗方案对增殖性LN的完全缓解率偏低,且LN容易复发。因此,科学、规范地诊断和治疗LN十分重要。近年来,LN新的生物标志物与新药不断涌现,相应地使LN的诊断、治疗与随访出现明显变化。本文主要对LN前沿进展做汇总总结。
一、 LN肾脏损伤的发病机制
①LN的发病机制:主要是由免疫复合物沉积引发的炎症级联反应。
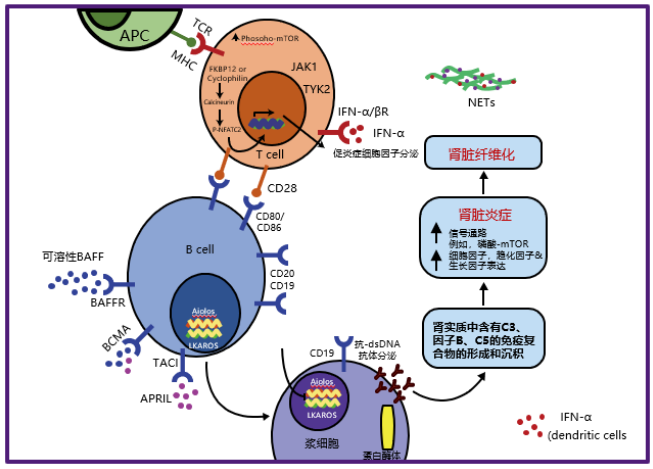
②LN的简要发病机制
注:LN狼疮性肾炎、SLE系统性红斑狼疮、PAMPs病原体相关分子模式、DAMPs损伤相关分子模式,DC树突状细胞、BAFF B细胞活化因子、白细胞介素、JAK-Janus激酶、PRRs模式识别受体、BCMA B细胞成熟抗原、APRIL a增殖诱导配体、I型干扰素受体IFNAR拮抗剂,CKD慢性肾脏疾病,RAS肾素-血管紧张素-醛固酮系统,dsDNA双链DNA
LN的发病机制大致分为系统性红斑狼疮的发病机制、肾损伤的发病机制和慢性肾脏病(CKD)的进展。
SLE:遗传和环境因素促进对染色体颗粒的耐受性丧失,内源性核酸在dsDNA和核蛋白的呈递过程中起到自身佐剂的作用。自身反应性T/B细胞和浆细胞克隆提供针对这些自身抗原的持续免疫记忆和持续适应性免疫。
肾脏:循环抗体和免疫复合物沉积在肾脏微血管中,在那里它们激活Fc受体和补体级联,导致肾脏炎症和损伤。过滤屏障处的足细胞直接或间接损伤会导致蛋白尿,因此蛋白尿被认为是活动性狼疮肾炎的生物标志物。
LN的持续性或复发性活动会促进累积的不可逆肾损伤,即进行性CKD。一系列风险因素会调节肾功能下降的速度,如药物不依从性、既往肾损伤、肥胖、高盐饮食和糖尿病,主要是通过加重剩余肾单位的血流动力学和代谢负荷(过度过滤和过度重吸收)。
③免疫复合物介导的LN起病隐匿, 2023年KDIGO LN指南提出早期积极评估极为重要:
LN诊断起始于临床和实验室检查,SLE患者出现血清肌酐、尿蛋白、尿液分析和血清学标志物异常时,应进一步做蛋白尿定量分析和肾功能检测,尿蛋白≥ 500 mg/d 或伴肾功能下降者建议肾活检。
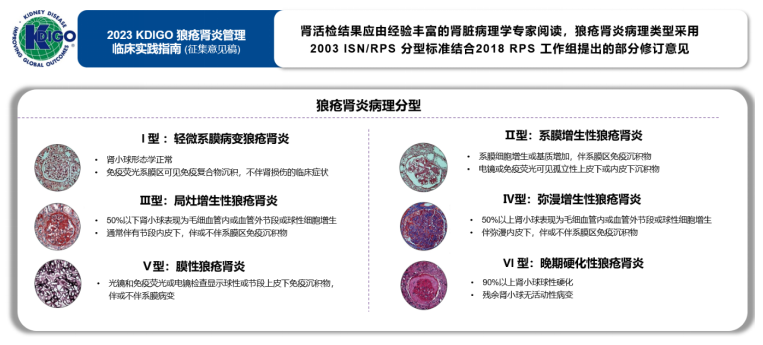
表1 LN的主要国际治疗建议
注:APLAR,亚太风湿病协会联盟;AZA,硫唑嘌呤;CNI,钙调神经磷酸酶抑制剂;CYC,环磷酰胺;EDTA,欧洲透析和移植协会;ERA欧洲肾脏协会;GC、糖皮质激素;IV、 静脉注射;IVIG,静脉注射免疫球蛋白;KDIGO肾脏疾病改善全球结果;LN、狼疮性肾炎;霉酚酸酯;MMPA、霉酚酸类似物(MMF或MPA);MPA,霉酚酸;NS,未特指;Tac,他克莫司。
2023KDIGO狼疮肾炎指南指出:建议Ⅲ/Ⅳ型±V型狼疮肾炎患者初始治疗采用激素冲击+快速减量方案。
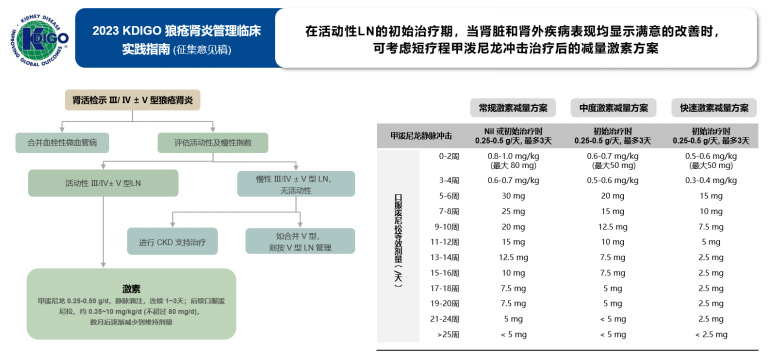
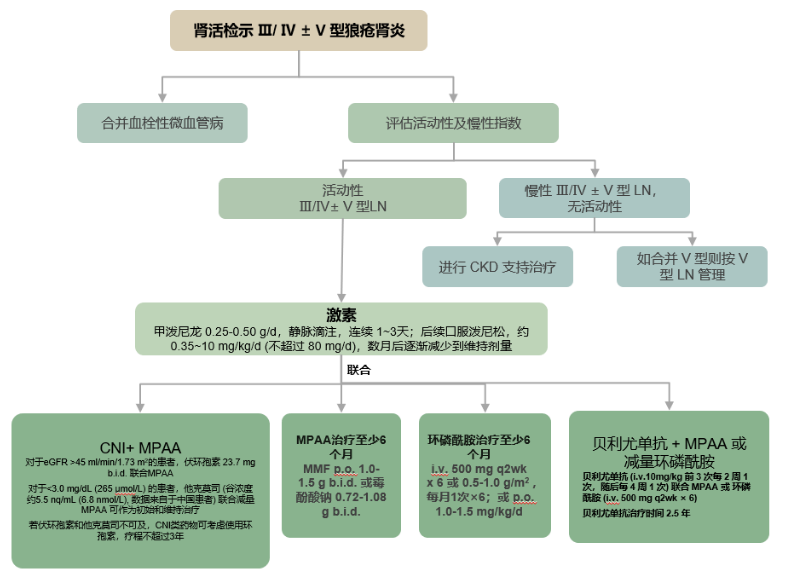

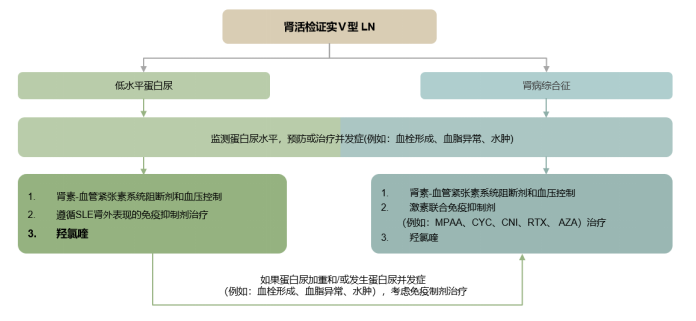
尿蛋白和肾功能是LN治疗临床缓解的常规评估参数。
1. 双重治疗:将不同作用机制相的免疫抑制剂结合,可能会产生协同效应。例如低剂量MMF-他克莫司组合、新型的钙调磷酸酶抑制剂Voclosporin等。
2. 新型B细胞靶向疗法:例如利妥昔单抗和贝利尤单抗联合治疗对难治性LN更优越。
3. 靶向I型干扰素:例如Anifrolumab。
4. 双靶点单克隆抗体:rozibafusp alfa在类风湿关节炎中的安全性已被证明,相关RCT正在针对LN进行研究。
5. 其他细胞和细胞因子靶点:例如针对B细胞表面抗原和生长因子的治疗药物。
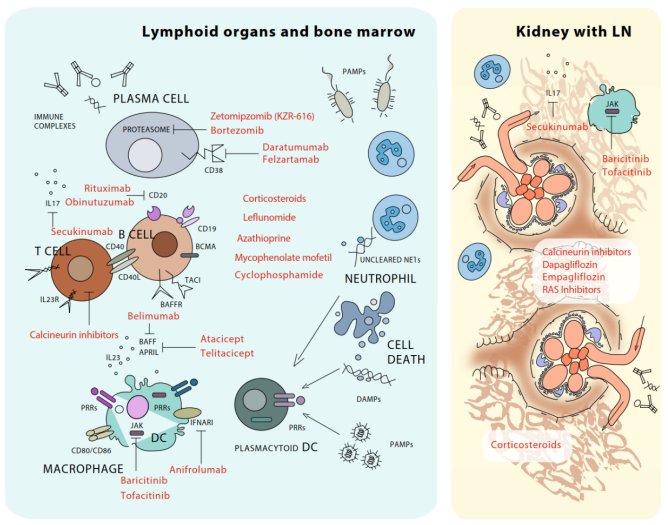
LN新型治疗剂的免疫靶点
注:BAFFR,BAFF受体;BCMA,B细胞成熟抗原;TACI,跨膜激活剂和钙调节剂亲环素配体相互作用物
免疫系统的许多方面是SLE和LN的潜在治疗靶点。这些靶标包括B细胞表面分子、生长因子和细胞内信号通路的成分,如CD19、CD20、CD22、B细胞受体(BCR)、片段结晶性Fc受体(FcR),包括新生儿FcR、B细胞活化因子(BAFF)、增殖诱导配体(APRIL)和Bruton’s酪氨酸激酶(BTK)。其他靶标包括共刺激分子,如诱导型T细胞共刺激因子(ICOS)和ICOS配体(ICOSL)、CD40和CD40配体(CD40L)、CD80/CD86和CD28、T细胞表面分子和细胞内信号通路,如T细胞受体(TCR)、干扰素受体、钙调神经磷酸酶和哺乳动物雷帕霉素靶标(mTOR)。靶点还包括浆细胞表面分子和细胞内结构,如CD38和免疫蛋白酶体,树突细胞表面分子血液树突细胞抗原2(BDCA2)和免疫球蛋白样转录物7(ILT7),细胞因子,细胞因子受体和下游细胞内信号通路,如IL-2、IL-12、IL-17、IL-23和Janus激酶(JAKs),以及补体途径成分C5a和因子B。
表2 LN的新型生物治疗试剂
注:BAFF,B细胞活化因子;BDCA-2,血液树突状细胞抗原2;CAR-T,嵌合抗原受体T细胞;ILT7,免疫球蛋白样转录物7;JAK,Janus激酶;LN、狼疮性肾炎;mTOR,雷帕霉素的哺乳动物靶点;P1,第一阶段;P2,第二阶段;P3,第三阶段;SLE系统性红斑狼疮;TYK2,非受体酪氨酸蛋白激酶TYK2。
LN的发病机制多样化,表现为B细胞自我耐受性丧失、自身抗体的分泌以及肾脏的慢性炎症。在当前的LN诊疗中,患者的复发率、SLE患者的死亡率仍是该领域备受关注亟待解决的关键问题。大量针对B细胞、T细胞、炎性因子、细胞信号通路的新型生物制剂的有前景的药物正在研制中,这提高了人们对改善LN患者预后和提高治疗耐受性的极大热情,期待更多新型治疗药物能够尽早应用于临床,为LN患者的个性化、精准化治疗带来福音和希望。
来源:整理自中国医学论坛报“狼疮性肾炎规范化诊疗”专题,江苏省人民医院张承宁教授审阅
查看更多