查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






大脑半球脑梗死
【病史摘要】
男性,69岁。5天前突然肢体乏力、跌倒伴言语不清。
【CT征象】
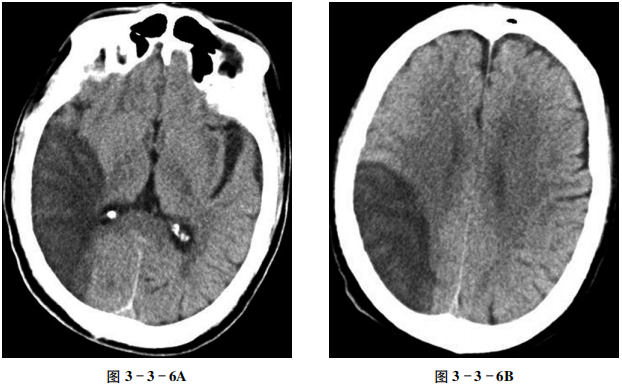
平扫示右颞、枕、顶叶扇形不均匀低密度区,右侧脑室下角略受压,中线结构未见明显偏移(图3-3-6A、B)。
【重要征象】
大脑前中动脉供血区脑组织低密度,边界不清。
【CT拟诊】
①脑梗死。②脑脓肿。③恶性脑肿瘤。
【最终诊断】
缺血性脑梗死。
【评述】
脑梗死是指因血管阻塞而造成脑组织缺血性坏死。在急性脑血管疾病中,脑梗死占50%~80%。根据脑梗死的原因,通常分为脑血管阻塞和脑部血液循环障碍两大类,前者又可分为血栓形成和栓塞,后者多是在脑血管原有病变的基础上由各种原因造成的脑组织供血不足所致。CT平扫对于急性脑梗死的显示能力有限,大多还是要结合临床症状、CT灌注技术及MRI的DWI序列方可正确判断。
CT表现
①缺血性脑梗死在24小时内,58%的患者可见异常。可出现相应部位脑沟变窄或消失、灰白质分界不清,或轻微占位征象,但通常在发病6小时后方可显示。有时候,采用窄窗显示CT平扫图像,可以增加梗死灶与正常脑组织对比度,有利于病灶检出。少数可见血管腔内高密度影,即“致密的大脑中动脉征”。②在2~15日,梗死的低密度病灶显示最清楚,范围与所累及血管的灰白质的分布相一致,常为楔形。有不同程度的脑水肿和占位征象。脑水肿的出现率为20%~70%,一般在梗死第2周水肿基本消退,少数可见少量出血,好发于灰白质交界处。③脑梗死后2~3周,梗死区密度较前增高,在梗死区内和边缘出现弧形或结节状等密度或稍高密度影,病灶边缘可变得不清楚,较小的病灶可完全为等密度,这种变化称为“模糊效应”;占位效应减轻或消失。④在脑梗死后4~5周,梗死病灶密度接近于脑脊液,但范围较急性期小,这与胶质增生有关;邻近脑沟、脑池及脑室扩大。
鉴别诊断
①恶性脑肿瘤:CT平扫肿瘤实性成分呈稍高密度或高密度,瘤周可伴程度不一的指状水肿,占位效应显著。转移瘤多发生在皮髓质交界区,肿瘤实性部分较水肿密度高,瘤周水肿重。②脑脓肿:脑炎早期时CT平扫呈边缘模糊的低密度区,周边伴指状低密度水肿区,CT增强扫描或MRI-DWI序列有助于鉴别。本例仅使用CT平扫,因此单纯依靠影像鉴别两者相对较难,需要密切结合临床病史,或进一步进行MRI检查。
大脑半球脑梗死(亚急性期)
【病史摘要】
男性,69岁。突然肢体乏力、跌倒伴言语不清,脑梗死治疗后15天。
【CT表现】
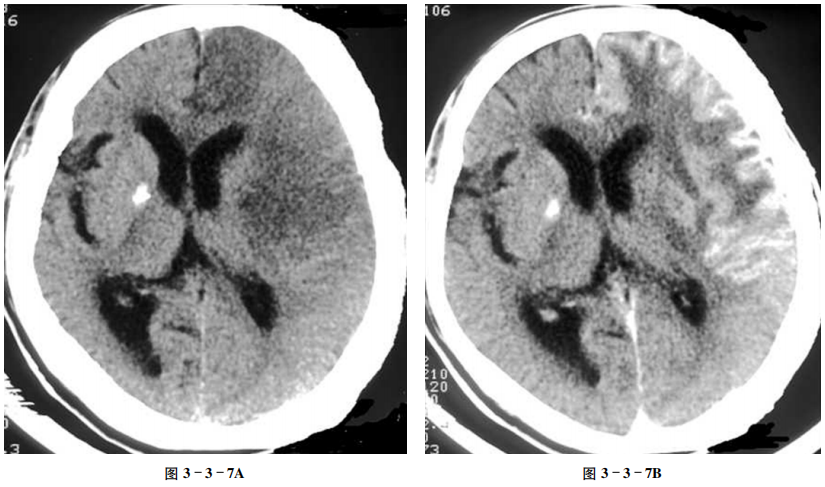
平扫示左侧额、颞叶大片状低密度区,局部脑沟及左侧大脑外侧裂池消失,左侧脑室前角较右侧稍窄(图3-3-7A);增强扫描示病变脑回状强化(图3-3-7B)。
【重要征象】
脑血管分布区大片状低密度,脑回样强化。
【CT拟诊】
①脑梗死。②病毒性脑炎。③脑膜脑炎。④脑肿瘤。
【最终诊断】
大脑半球脑梗死(亚急性期)。
【评述】
在脑梗死早期,尽管梗死区血脑屏障被破坏,血管通透性增加,但因侧支循环尚不充分,CT增强扫描通常不易发生强化。一般在梗死后5~6天出现强化,2~3周后发生率最高,强化也最明显,可持续到第8周。一般认为是与梗死后血脑屏障被破坏、新生毛细血管增生,同时伴侧支循环形成、局部大量血流过度灌注有关。
CT表现
(1)CT平扫病变区为低密度,其不同时期的特点及伴随征象见本节例6。(2)增强扫描80%~93%梗死区可发生强化,多出现在脑皮质及基底核,可表现为:①脑回状强化最常见。②点线状强化。③团块状强化。④环状强化。前两种强化均为灰质强化,后两种强化出现在病变中心,团块状强化的形态可与灰质团块形态一致,环状强化最常见于基底核梗死灶的周围。
鉴别诊断
①脑肿瘤:皮层肿瘤多表现为脑回肿胀,灰白质分界不清,具有占位效应,低级别胶质瘤一般无强化,高级别胶质瘤以花环状强化为主。本例以脑回样强化,在脑肿瘤中相对少见。②脑膜脑炎:CT平扫对直接征象敏感性较低,增强扫描可见大脑半球硬脑膜或柔脑膜呈线样强化。临床症状重,多表现为高热、脑膜刺激、颅内高压等。本例临床症状不支持脑炎。③病毒性脑炎:多位于边缘系统,颞叶、岛叶,增强可出现脑回样强化,但患者多有病毒前驱史,临床多伴有发热等症状。
本文摘自《CT读片指南》
活动页面累计签到4天获半年数字报
活动页面累计签到8天获1年数字报
活动页面累计签到15天同时阅读所有本书荐读章目者获实体书抽奖机会
[抽奖说明:本次活动抽奖名额根据书籍情况不同,本书抽奖限额2名,获奖者免费获赠《CT读片指南》实体书(附赠主编签名照)]

查看更多