查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





69岁老年男性,因咳嗽流涕17天,发热咳痰6天、气促2天入院。
17天前自测新冠抗原阳性,经抗新冠病毒治疗及激素治疗后好转。6天前发热咳黄痰,胸部CT提示肺部感染,痰培养示铜绿假单胞菌,予头孢他啶舒巴坦治疗未好转。2天前气促,复查胸部CT示肺部感染进展,行无创呼吸机辅助通气无效后气管插管机械通气,予甲泼尼龙冲击及广谱抗感染治疗,病情仍恶化转入我院。
既往有冠心病、皮肌炎、间质性肺炎、高血压及2型糖尿病。
入科时心率97次/分,呼吸40次/分,血压110/70 mmHg,血氧饱和度86%,体温正常。查体见瞳孔等大等圆,对光反射迟钝,双肺呼吸音粗。
镇痛镇静,气管插管接呼吸机辅助呼吸,双侧瞳孔等大正圆,对光反射弱,双肺呼吸音粗,腹饱满,无压痛及反跳痛,病理征(-)。

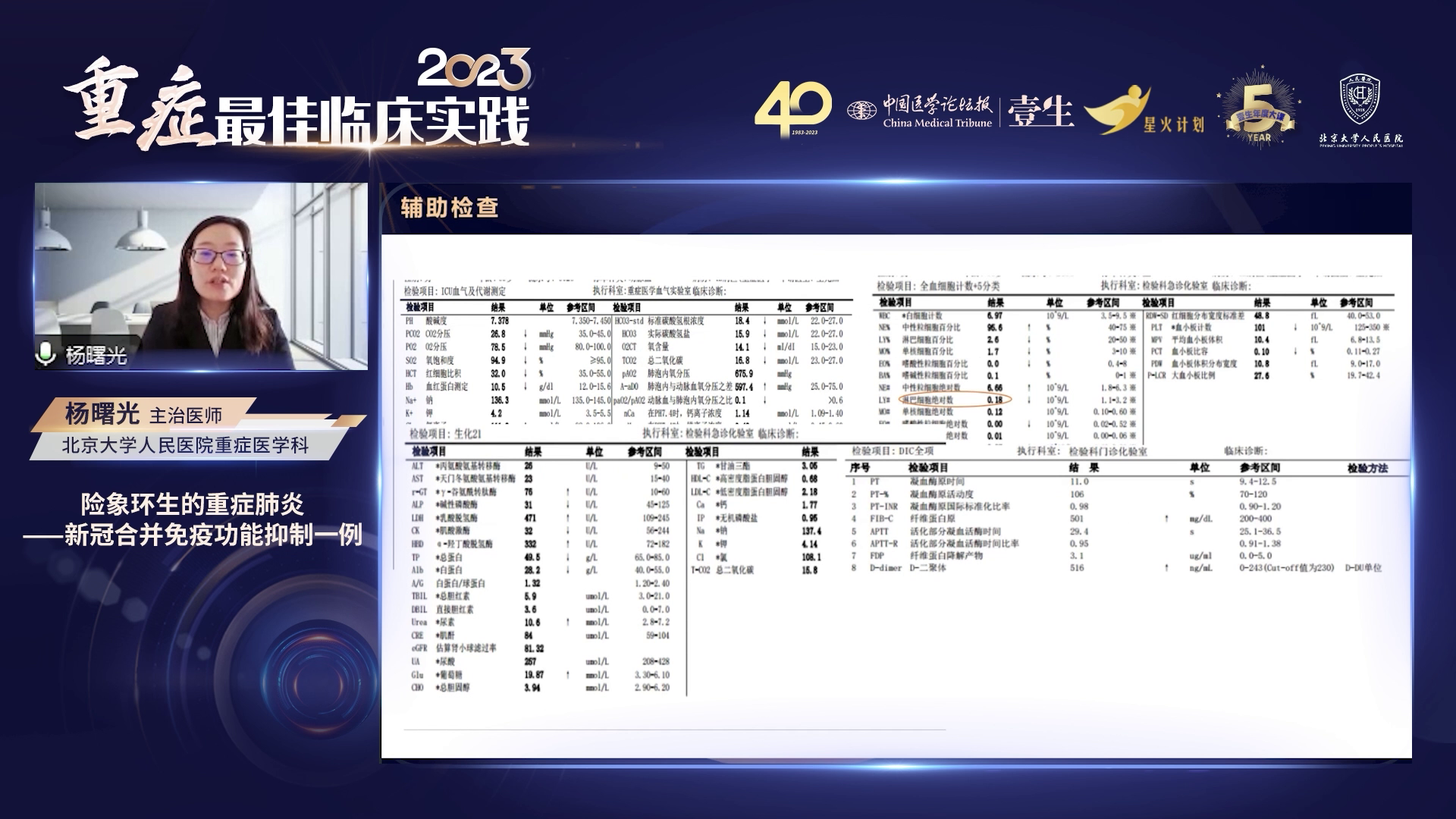
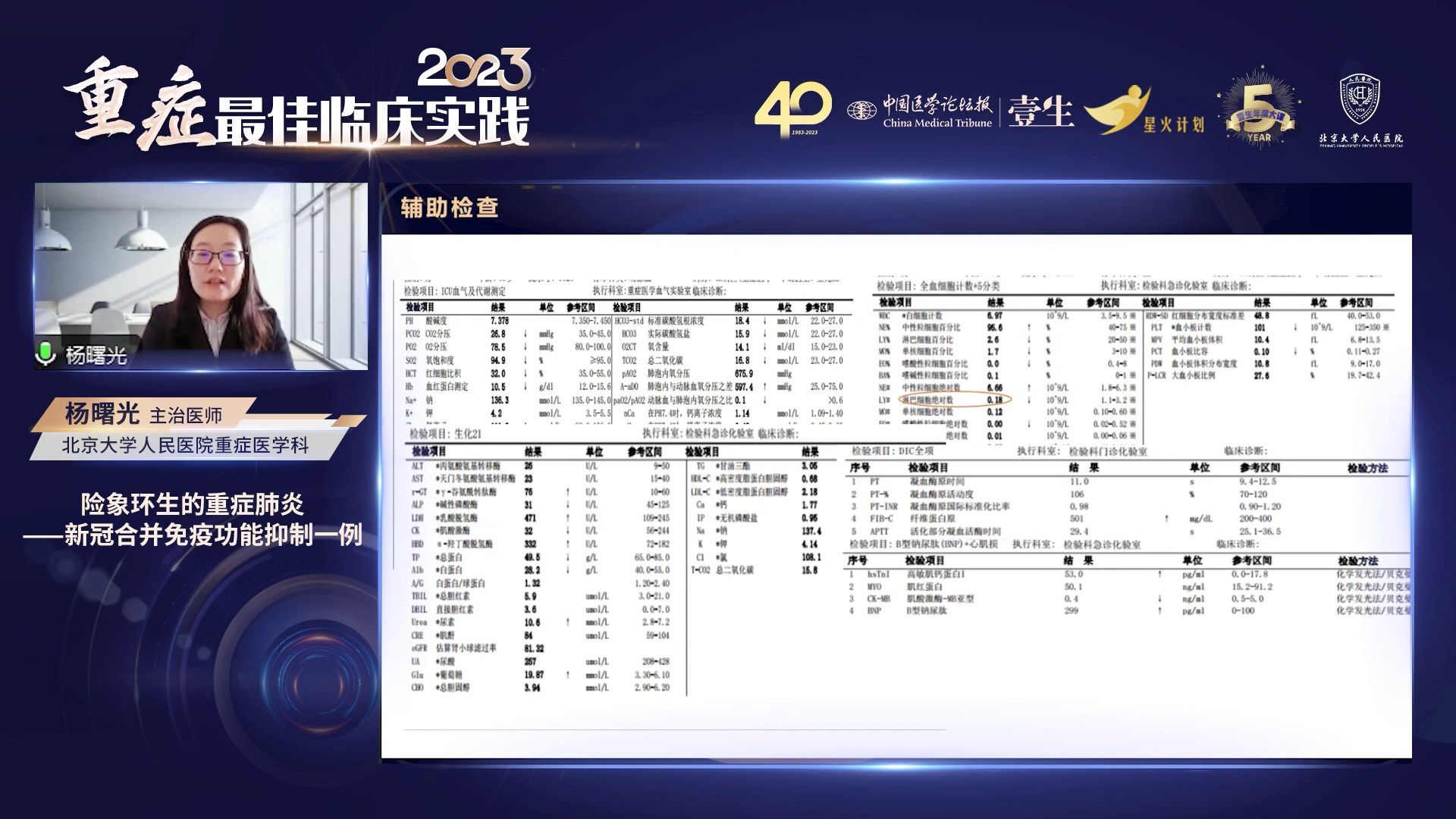
呼吸衰竭、重度ARDS、危重型新冠病毒感染间质性肺炎及既往基础疾病。
初始治疗及病情变化:初始呼吸条件为潮气量400毫升,呼吸频率16次/分,氧浓度100%,滴定最佳PEEP为15 cmH₂O,平台压28 cmH₂O,肺顺应性31 mL/cmH₂O,床旁肺复张无效,脉氧饱和度波动在88%-86%。经文献复习,对患者进行俯卧位通气,时间大于12小时,最佳PEEP设置为16 cmH₂O,同时给予深度镇痛镇静。抗病毒治疗选用帕克斯洛韦(奈玛特韦/利托那韦),根据既往铜绿假单胞菌感染选用头孢哌酮舒巴坦,免疫治疗请风湿免疫科会诊,暂停他克莫司,激素逐渐减至泼尼松20 mg/日,给予肠内营养支持、控制血糖、维持电解质平衡及长期抗凝治疗。入院后肺部渗出逐渐好转,呼吸机条件逐渐降低,但随后出现体温升高、房颤等情况。
1) 感染相关问题:患者入院超十天且中心静脉导管留置超十天,出现体温升高,考虑导管相关性感染,经验性加用万古霉素1g q12h,并更换中心静脉导管,同时因气管插管超两周行气管切开。既往血痰培养报过白色念珠菌,经验性加用卡泊芬净抗真菌治疗。血培养结果为屎肠球菌,根据药敏将万古霉素调成500mg q8h。7月14日再次发热,血培养为烟曲霉,将卡泊芬净换成伏立康唑。之后体温再次超39度,血培养为CRE,升级抗感染药物,但血象变差,白细胞、血红蛋白、血小板降低,肌酸激酶升高,白细胞介素6升高。
综合判断患者符合噬血综合征诊断标准,考虑其病因主要为感染,遂加强抗感染治疗,给予重组人粒细胞刺激因子、输血补充血小板、激素加量、丙种球蛋白冲击治疗。完善肺泡灌洗液检查发现疱疹病毒和巨细胞病毒载量高,血培养为耐碳青霉烯类肠杆菌科细菌,最终选择抗病毒治疗并每日监测血常规调整剂量,加用替加环素覆盖阳性球菌,伏立康唑覆盖烟曲霉,加强护理避免导管相关性感染。
2) 病情反复及处理:8月4日患者再次发热,复查胸部CT显示肺部渗出吸收但空洞病灶进展。更换中心静脉导管、复查血培养、再次行肺泡灌洗检查,痰培养检出嗜麦芽窄食单胞菌,结合炎症指标升高考虑为感染,加用米诺环素。因患者伏立康唑血药浓度达标但肺空洞增加,考虑其对伏立康唑不敏感,调整抗真菌治疗为卡泊芬净和艾沙康唑。复查胸部CT肺空洞逐渐减少,支气管肺泡灌洗液病原体转为阴性,遂进行降阶梯治疗,抗感染药物仅保留哌拉西林他唑巴坦、艾沙康唑和米诺环素,免疫制剂仅保留甲泼尼龙。
3) 脱机锻炼问题:患者在突击锻炼时出现心率快血压高,查体神志清楚但四肢肌力只有二级。为进行脱机锻炼,动态评估心功能,通过床旁超声观察每搏输出量、监测BNP水平,动态评估容量状态减少液体前负荷,给予体外膈肌起搏及肢体锻炼增加肌力恢复,给予精神人文关怀,让家属探视与病人文字交流减轻焦虑,最终患者逐渐脱机转入康复医院,后续好转出院。
查看更多
专家点评
1) 免疫抑制患者的抗病毒治疗:此患者为皮肌炎合并肺间质纤维化,长期使用激素和免疫抑制剂,合并新冠肺炎后,在加强免疫抑制治疗间质性肺炎时,必须高度重视抗病毒治疗,即病因治疗。若未给予强效抗病毒治疗,强化免疫抑制治疗后,肺部病毒感染可能爆发性扩散。
2) 混合感染的应对:免疫受损患者合并新冠肺炎感染后,更易发生混合感染。出现混合感染时,各类临床标本的病原学检测,特别是不同感染部位的微生物分析尤为重要。肺泡灌洗液、血液NGS检测及微生物培养,结合药敏试验,可为精准调整抗感染方案提供重要依据。
3) 综合治疗的重要性:此类患者病程普遍较长,在抗感染治疗同时,康复治疗和营养支持治疗等综合性治疗对病人的恢复起到关键作用,能与抗感染治疗起到协同作用。
4) 免疫抑制剂和激素应用的权衡:治疗病毒性肺炎时,要考虑间质性肺炎损伤及皮肌炎爆发等问题,权衡免疫抑制剂和激素的应用量与感染控制,通过密切监测各项临床指标,达到最优治疗效果。
小结:免疫抑制合并新冠肺炎患者治疗复杂,抗病毒治疗是关键,同时需警惕混合感染;病原学检测及药敏试验对精准抗感染治疗至关重要; 综合治疗包括康复、营养支持等,与抗感染协同促进患者恢复;治疗中需谨慎权衡免疫抑制剂和激素用量,密切监测临床指标。