查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





以奥拉帕利为代表的PARP抑制剂(PARPi)的问世和临床研究为卵巢癌维持治疗带来了真正的转机,也为卵巢癌治疗模式带来了巨大变革——从过去的手术、化疗、观察模式,向手术、化疗、维持治疗模式转变。奥拉帕利自上市以来,始终坚守循证医学精神,坚信用数据说话、以证据用药,既往在多个瘤种领域都已取得累累硕果,且步履不停、继续深耕,一路稳扎稳打,闪耀国际学术舞台。
2020年美国临床肿瘤学会年会(以下简称2020 ASCO)中,奥拉帕利在卵巢癌领域再度光芒绽放,继续向“更深、更广、更远”迈进——既往SOLO2研究已证实了奥拉帕利单药维持治疗为BRCAm 铂敏感复发性(PSR)卵巢癌带来的无进展生存期(PFS)显著获益,本次总生存期(OS)数据报告更首次开创了卵巢癌维持治疗延长OS的崭新时代;既往Study 19研究已让我们看到了奥拉帕利单药维持治疗显著改善了包括non-BRCAm在内的PSR卵巢癌患者PFS,本次OPINION 研究(Poster:228)中期分析数据更用切实的证据再次证实了奥拉帕利可使更广的人群获益;既往我们缺乏PARPi+贝伐珠单抗对比PARPi、PARPi对比贝伐珠单抗的头对头研究数据,本次PAITC分析(Poster:223)间接得出了比较结果,再度印证了奥拉帕利的优效地位。本文撷萃上述3篇重磅研究数据,以飨读者。
(评估奥拉帕利单药维持治疗BRCAm的PSR卵巢癌患者的Ⅲ期研究)
SOLO2研究(ENGOT ov-21; NCT01874353)前期结果已证实,相较于安慰剂,奥拉帕利单药维持治疗显著延长了BRCAm PSR卵巢癌患者的中位PFS 13.6个月 [风险比(HR)=0.30];且显著改善了至第二次进展或死亡时间和质量调整后PFS。本次ASCO年会报告了SOLO2研究预设的最终OS分析结果。
纳入BRCAm、既往接受过≥2线治疗且对最近一次含铂化疗响应的PSR(复发距上一次含铂化疗结束时间≥6个月)卵巢癌患者,按2:1随机接受奥拉帕利片剂(300 mg ,bid)或安慰剂维持治疗,直至疾病进展或发生不可耐受的毒性反应。并根据对前线化疗的响应[完全缓解(CR)或部分缓解(PR)]及无铂间期长度(6~12个月或>12个月)进行分层。主要研究终点为研究者评估的PFS,次要研究终点为OS、第2次无进展生存(PFS2)、至下次治疗的时间(TFST)等。OS数据分析包含将安慰剂组交叉使用PARPi的患者删除后的校正分析,将患者随机入组时错误分层进行校正后的post hoc OS敏感性分析,以及采用Myriad基因检测验证后的胚系BRCA突变(gBRCAm)人群的OS分析。
➤最终数据截至2020年2月3日,数据成熟度达60%,两组中位随访时间均为65个月,关键基线资料相似。
➤未校正安慰剂组交叉使用PARPi患者的情况下,相较于安慰剂组,奥拉帕利组OS延长了12.9个月(51.7个月对38.8个月),降低死亡风险26%,5年生存率提高近10%(42%对33%)。
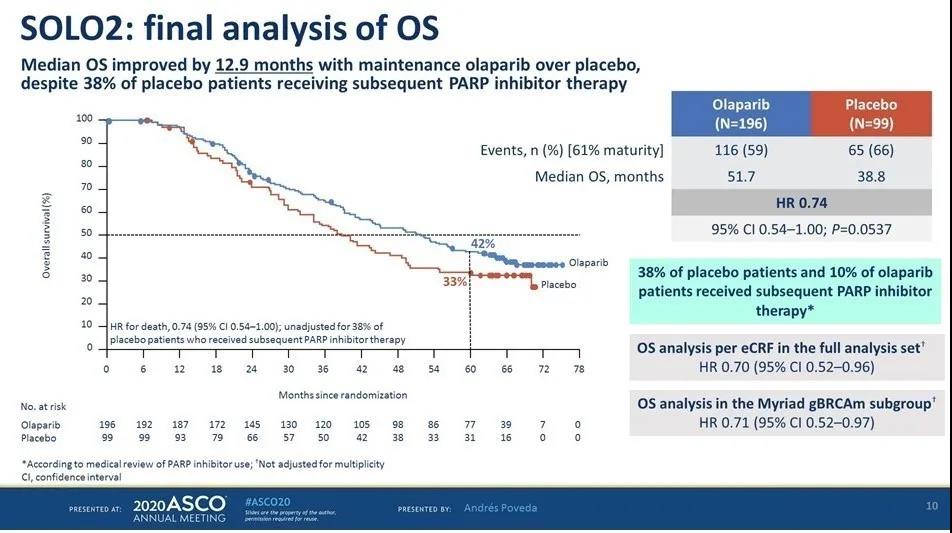
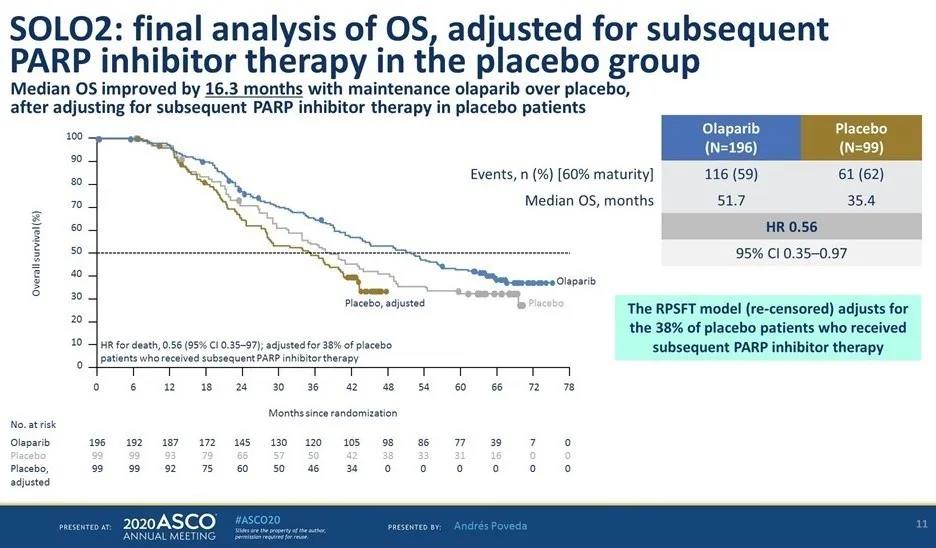
➤安慰剂组38.4%的患者在后续治疗中交叉使用了PARPi,使安慰剂组OS有所延长。校正分析后,相较于安慰剂组,奥拉帕利组OS延长达到16.3个月(51.7个月对35.4个月),降低死亡风险44%。
➤2017年报告数据中,相较于安慰剂组,奥拉帕利组TFST延长了20.2个月(27.4个月对7.2个月),意味着患者可推迟一年半多的时间再接受下一次化疗。而本次更新数据显示,长达5年之后,奥拉帕利组仍有28%的生存患者仍未开始下一次的治疗,而安慰剂组仅为13%。

➤
在超过5年的随访后,仍有22%的患者在继续接受奥拉帕利治疗,表明尚未发生疾病进展和不可耐受的毒性反应,可被认为达到了临床治愈;而安慰剂组仅有9%仍在接受安慰剂治疗。
➤本次报告的奥拉帕利长期不良反应事件(AEs)数据与SOLO2既往报告数据基本一致,AEs以1~2级为主。
相较于安慰剂,奥拉帕利维持治疗前所未有地、极具临床意义地延长了患者OS 12.9个月,同时提高了近10%的5年生存率,显著延长TFST;22%的患者持续使用奥拉帕利超过5年,仍未发生疾病进展,长期安全性良好。本研究是第一项提供了PARPi维持治疗卵巢癌患者长期随访数据及OS数据的Ⅲ期临床研究。奥拉帕利也因此成为目前唯一证明可显著延长卵巢癌患者OS的PARP抑制剂。
晚期卵巢癌5年生存率一直徘徊在30%左右,这是长期以来未获改善的现状。截至2020 ASCO公布SOLO 2研究的OS数据之前,尚无相关研究显示,维持治疗可大幅延长患者OS。SOLO2研究OS数据的发布,意味着该研究成为第一项证明维持治疗能够显著延长OS的临床试验,也标志着维持治疗不再仅仅停留于既往所强调的延长PFS,而是可以更进一步地延长OS——延长12.9个月的中位OS,提升近10%的5年生存率,这都是令人惊叹的突破性数据。自此,卵巢癌维持治疗正式迈进了延长OS时代!
对于接受长期治疗的患者,药物安全性无疑是疗效获益的前提,患者必须在可耐受的情况下,才可能持续接受治疗从而获得好的疗效。奥拉帕利维持治疗长期的安全性数据也体现了其良好的安全性,让临床医生和患者可以更加放心地选择。纵观目前国内PARPi临床应用现状,可及的种类很有限。奥拉帕利的PSR卵巢癌适应证已被纳入国家医保目录,药物可及性大大提高,此次公布的SOLO 2研究OS结果无疑将进一步夯实其作为标准方案的证据。
(评估奥拉帕利单药维持治疗non-gBRCAm PSR卵巢癌患者疗效及安全性的Ⅲb 期研究中期分析)
Study 19研究中,奥拉帕利单药维持治疗显著改善了包括non-BRCAm亚组在内的PSR卵巢癌患者的PFS。SOLO 2研究中,奥拉帕利维持治疗显著延长了gBRCAm PSR卵巢癌患者PFS。为了研究奥拉帕利单药维持治疗在接受≥2线含铂化疗的胚系BRCA无突变(non-gBRCAm)PSR人群中的疗效,研究者发起了此项单臂、Ⅲb期试验—OPINION 研究(NCT03402841)。
纳入既往经含铂化疗获得缓解的高级别或子宫内膜样卵巢癌患者,予奥拉帕利片剂(300 mg,bid)维持治疗至疾病进展或出现不可耐受的毒性。主要终点为研究者评估的PFS(RECIST 1.1),次要终点包括不同同源重组修复缺陷(HRD)状态及体细胞BRCA突变(sBRCAm)状态的PFS。HRD检测采用Myriad myChoice HRD plus,评分≥42为HRD 阳性。中期分析在PFS终点事件达到135例后进行。
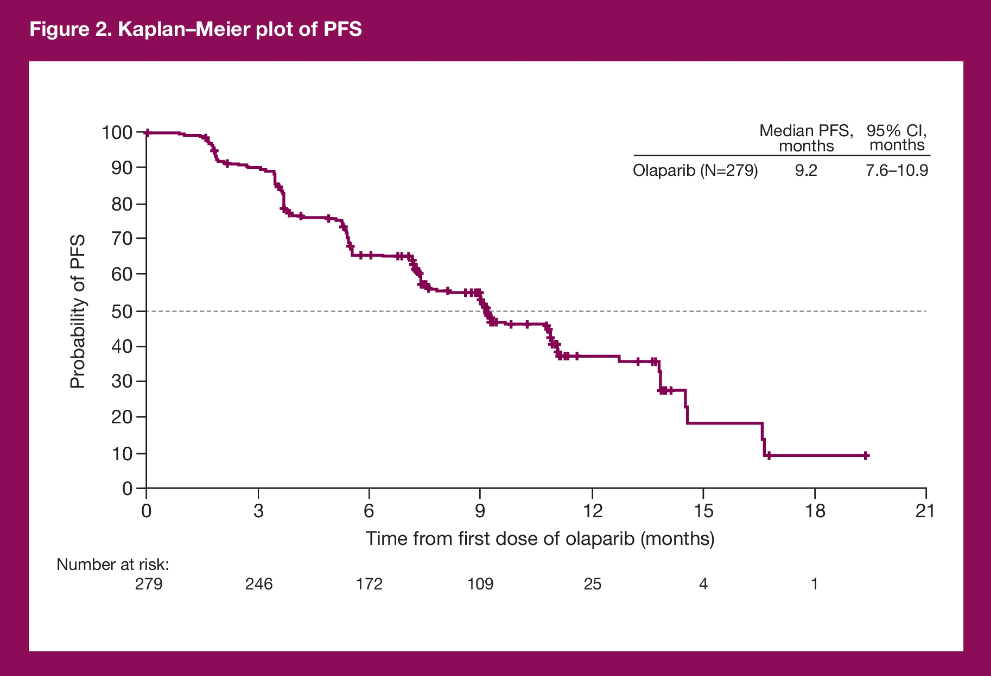
➤共纳入了来自17个国家的279例患者,平均年龄64岁。奥拉帕利中位治疗时间为8.2个月(0~21.3个月)。截至2019年11月15日有152个PFS事件达到终点,数据成熟度为54.5%,mPFS为9.2个月 [95% 可信区间(CI): 7.6~10.9 个月],6个月和12个月PFS率分别为65.6%(95% CI: 59.6~71.0)和37.0%(95% CI: 29.8~44.3)。中位TFST为13.4个月 (95% CI: 11.4~17.7个月)。
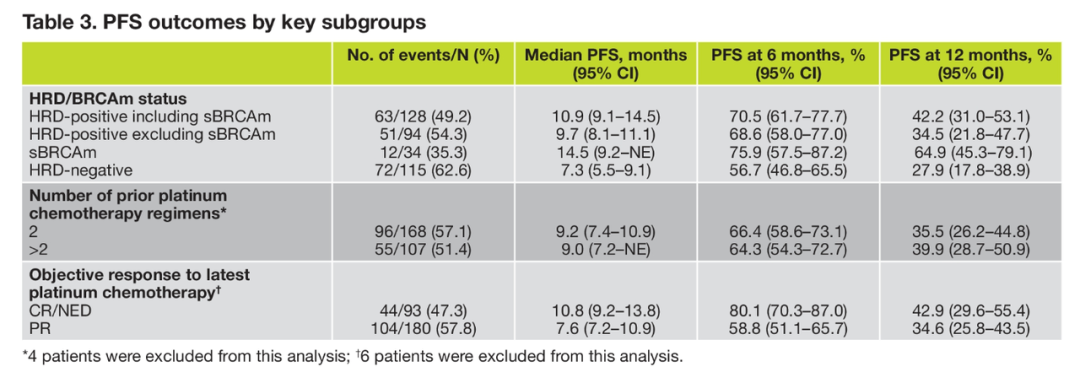
➤亚组数据见下表。
➤AEs以1~2级为主;72例患者(25.8%)出现≥3级AEs,其中3级AEs为24.0%(67例);严重不良事件(SAEs)发生率为18.6%(52例),无AEs相关死亡事件。AEs导致的暂停治疗、减量治疗及停药发生率分别为38.7%(108例)、15.1%(42例)和7.2%(20例)。
对于non-gBRCA PSR卵巢癌患者,奥拉帕利维持治疗是一种有效的治疗方案,安全性与既往研究相似。
对比都涵盖了non-gBRCAm患者的Study 19、OPINION、NOVA这3项研究,Study19研究入组了更多后线治疗患者(3线及以上治疗占57%),OPINION研究则入组了更高比例化疗后PR的患者(占到64.5%),尽管入组患者基线情况更差,但无论Study19研究还是OPINION研究,都仍然获得了理想的PFS结果。
从non-gBRCAm和HRD阴性的人群来看,OPINION中的奥拉帕利治疗组与NOVA研究中尼拉帕利治疗组的PFS非常相似。由此更加可见奥拉帕利对BRCA野生型患者的确切疗效。众所周知,基于Study19研究,奥拉帕利已获批用于铂敏感复发性卵巢癌患者的维持治疗,无论BRCA突变与否,OPINION研究则进一步验证奥拉帕利对于所有铂敏感复发患者的疗效,将进一步增强临床用药的循证证据。
与既往其他PARP抑制剂的同类研究数据相比,奥拉帕利安全性更优,3级以上AEs和减量治疗发生率更低,本次OPINION研究结果分别为25.8%和15.1%。安全性是患者坚持长期用药的保障。本次ASCO年会中公布的OPINIPN研究中期数据,无疑进一步完善并夯实了奥拉帕利为BRCA突变阴性PSR卵巢癌患者带来的显著临床获益。
(PARPi单药或联合贝伐珠单抗vs贝伐珠单抗在新诊断卵巢癌维持治疗中人群调整后间接比较)
对新诊断的卵巢癌患者,贝伐珠单抗、PARPi和PARPi+贝伐珠单抗作为铂类化疗反应后的维持治疗方案已显示出获益。Ⅲ期试验结果已证实,奥拉帕利+贝伐珠单抗相较于安慰剂+贝伐珠单抗(PAOLA-1研究、NCT02477644)、尼拉帕利相较于安慰剂(PRIMA研究、NCT02655016)都显著延长了中位PFS。由于没有随机头对头研究PARPi+贝伐珠单抗对比PARPi、PARPi对比贝伐珠单抗,研究者对这些方案进行了间接比较。
使用PAOLA-1研究中亚组的患者个人数据进行非锚定PAITC,包括Ⅳ期患者、初始减瘤术后有残留灶的Ⅲ期患者、不能手术的Ⅲ期或接受新辅助化疗的所有患者。采用倾向权重匹配PRIMA研究中患者的基线特征。根据已发表的PFS曲线重建PRIMA研究数据集。将两个数据集合并,采用加权Cox回归和Kaplan-Meier法评估疗效。对所有患者(未进行生物标志物区分)和HRD阳性(截断值为42分)亚组患者进行PAITC分析。
➤纳入PAOLA-1研究(n=806,其中HRD阳性387例)中595例患者(其中HRD阳性266例)。匹配后PAOLA-1研究的有效样本量为532例(其中HRD阳性242例,权重0.241~2.37)。不同队列患者加权基线数据平衡。
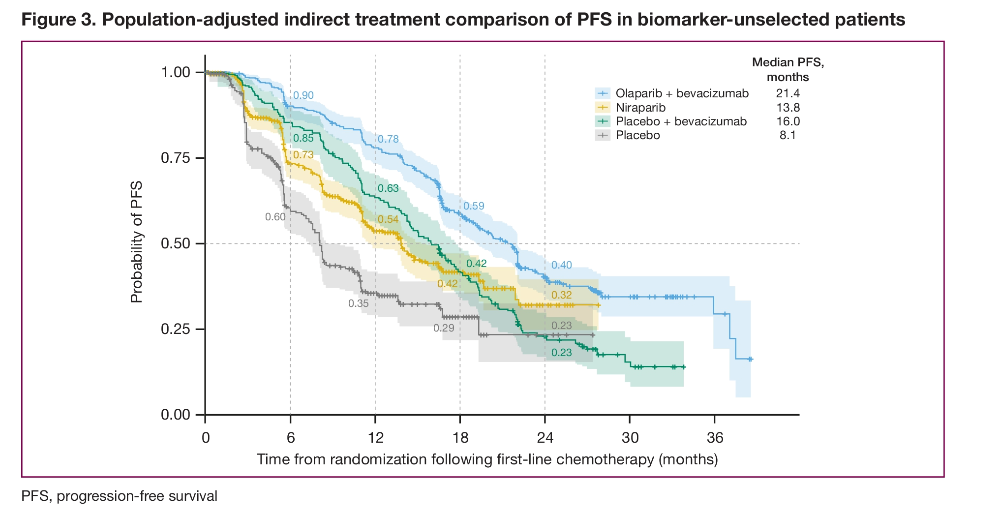
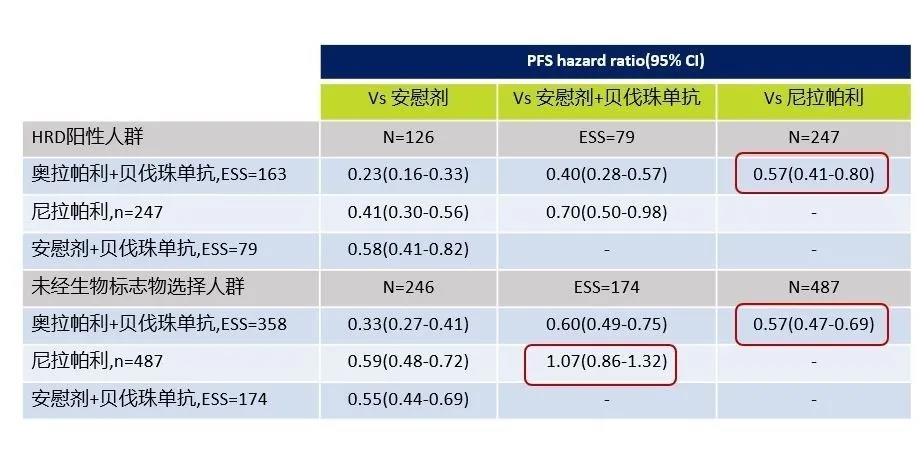
➤在未进行生物标志物区分的所有患者中,相较于尼拉帕利单药或贝伐珠单抗单药,奥拉帕利联合贝伐珠单抗可显著改善患者PFS
(奥拉帕利联合贝伐珠单抗 vs 尼拉帕利 21.4个月 vs 13.8个月,HR=0.57, 95%CI:0.47~0.69;
奥拉帕利联合贝伐珠单抗 vs 贝伐珠单抗 21.4个月 vs 16.0个月,HR=0.60, 95%CI:0.49~0.75)。
尼拉帕利单药与贝伐珠单抗单药患者的PFS无显著差异(HR=1.07,95%CI:0.86~1.32)。
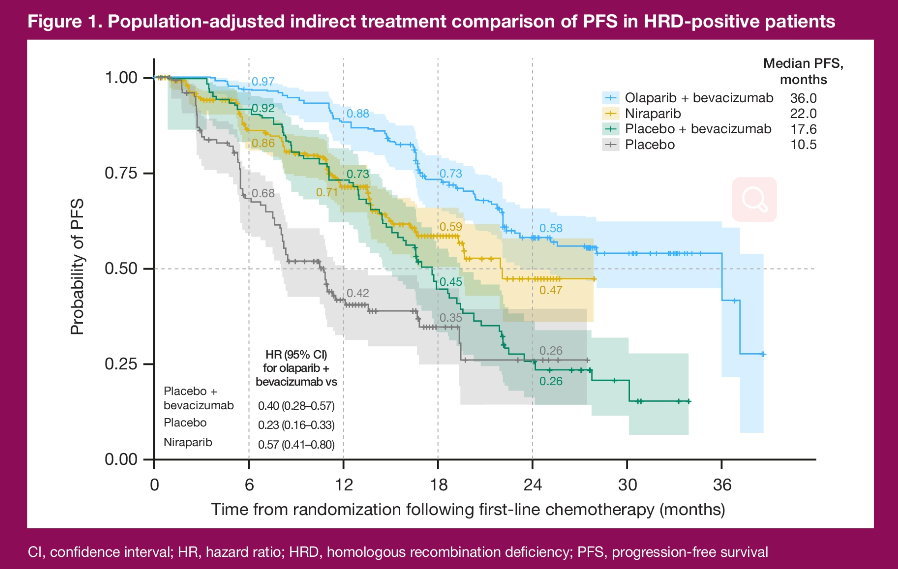
➤在HRD阳性人群中,相较于尼拉帕利单药或贝伐珠单抗单药,奥拉帕利联合贝伐珠单抗可显著改善患者PFS
(奥拉帕利联合贝伐珠单抗 vs 尼拉帕利:36.0个月vs 22.0个月,HR=0.57, 95%CI:0.41~0.80;
奥拉帕利联合贝伐珠单抗 vs 贝伐珠单抗36.0个月vs 17.6个月,HR=0.40, 95%CI:0.28~0.57)。
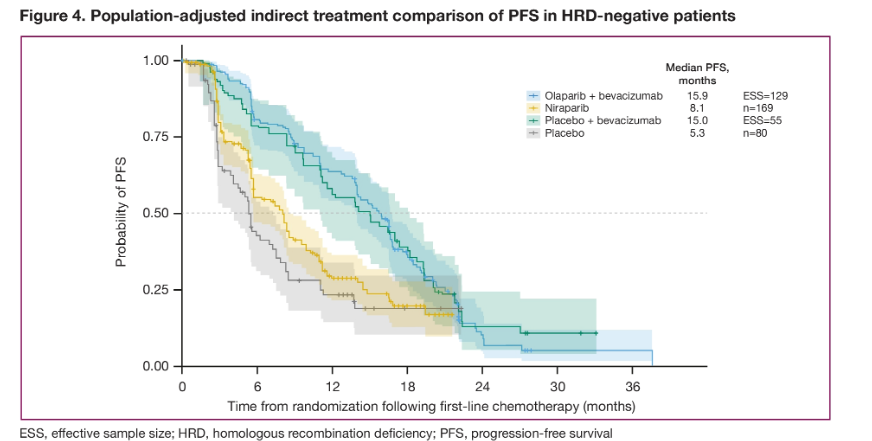
➤在HRD阴性人群中,相较于尼拉帕利单药,贝伐珠单抗单药组的PFS更优(15.0个月对8.1个月,HR=0.53, 95%CI:0.37~0.76)。
对新诊断的晚期卵巢癌患者,无论在未进行生物标志物区分的全人群还是HRD阳性人群,相较于尼拉帕利单药或贝伐珠单抗单药,奥拉帕利联合贝伐珠单抗都可显著延长患者PFS。
首先,就本研究意义而言,研究者基于已有的经典研究数据、采用间接比较的统计学分析方法,回答了目前临床上尚缺乏直接高级别循证医学证据、但又为临床医生所迫切知晓的疑问——新诊断卵巢癌维持治疗,在全人群中、在HRD阳性亚组中,PARPi+贝伐珠单抗、PARPi单药、贝伐珠单抗单药方案到底孰优孰劣,孰更胜一筹?尽管并非随机的头对头比较数据,但对后续的临床实践、研究设计而言,无疑都是重要的方向指引,具有重要的参考价值。
其二,回归到本研究得出的结果,总体而言,是在临床医生和研究者意料之中的。或许可以用一个稍显“简单粗暴”的公式来展现这一结果:
在全人群(未进行生物标志物区分)中,奥拉帕利+贝伐珠单抗>尼拉帕利单药/贝伐珠单抗单药;
在HRD阳性亚组中,奥拉帕利+贝伐珠单抗>尼拉帕利单药>贝伐珠单抗单药。
诚然,本研究的参考价值不可否认,但一方面,具体临床实践中,我们还需要根据患者具体情况进行个体化综合决策;另一方面,此项间接分析数据仍有待头对头的RCT或更长随访时间、更大样本量的真实世界研究进一步证实。
其三,“真金不怕火炼”,作为继SOLO-1研究之后的第二项奥拉帕利一线维持治疗晚期卵巢癌的阳性Ⅲ期试验,PAOLA-1研究数据经过本次二次分析,仍与原研究结果高度一致——不囿于BRCA突变患者,即无论BRCA突变状态如何,奥拉帕利联合贝伐珠单抗在全人群中均有明显获益,尤其是在HRD阳性人群PFS达到37.2个月,超过3年。因此,奥拉帕利受益人群的进一步扩大,对于占卵巢癌多数的BRCA野生型患者,无疑是巨大的福音,PARPi治疗卵巢癌的时代已然到来!
审校:重庆医科大学附属第一医院 何翠瑶
查看更多