查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





56岁中年男性,入院诊断喉癌(声门型cT3N0M0)。
部分喉切除+双侧颈部淋巴结清扫+气管切开术
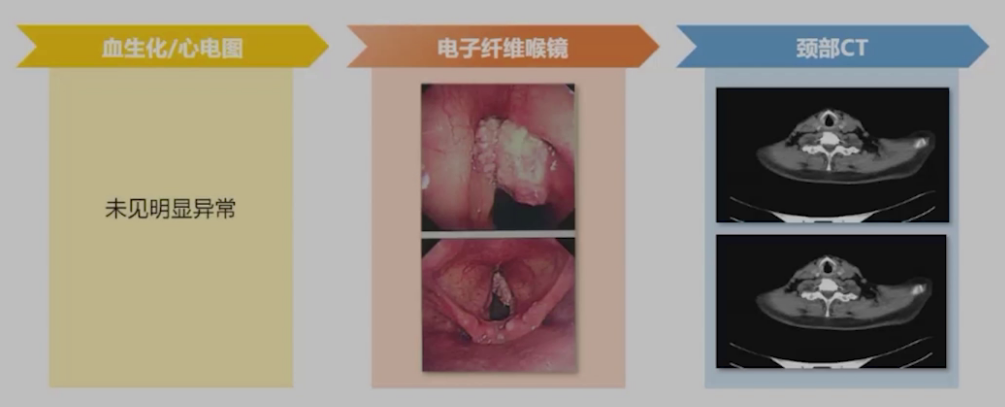
(1)术前查体:一般情况为神志清楚,心肺腹未见异常;专科情况显示右侧声带存在新生物,其表面欠光滑,累及前联合、喉室及室带;气道评估结果为颈部活动度良好,张口度达3横指,Mallampati分级Ⅱ级,甲颏距离正常。
(2)术前检查:
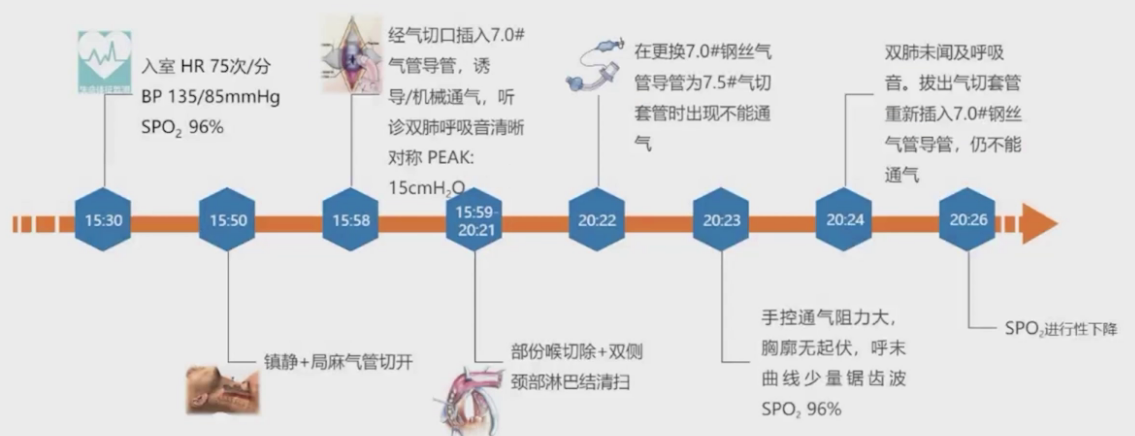
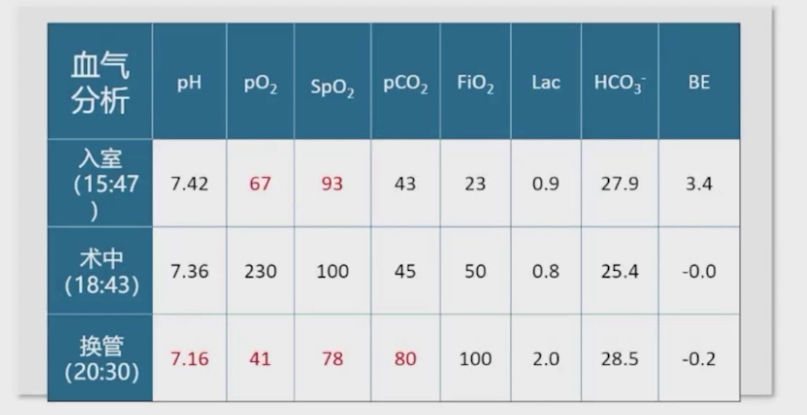
患者于15:30入室,生命体征平稳,脉搏血氧饱和度96%。15:50在镇静及局麻下开始气管切开术,15:58气管切开成功并插入7.0号钢丝加强气管导管,诱导机械通气后听诊双肺呼吸音清晰对称,气道压15cmH₂O。15:59-20:21完成部分喉切除术加双侧颈部淋巴结清扫术。手术结束常规更换气管导管,将7.0号钢丝加强导管换为7.5号短型易护理气管导管后,出现呼吸机无法有效通气的异常情况,表现为气道阻力极高,气道压力显著升高,机控通气时气道压达40cmH₂O,手动通气及皮囊通气均遇极大阻力,胸廓无起伏,呼气波形可见锯齿波,潮气量仅40ml,脉氧饱和度维持在90%-96%。
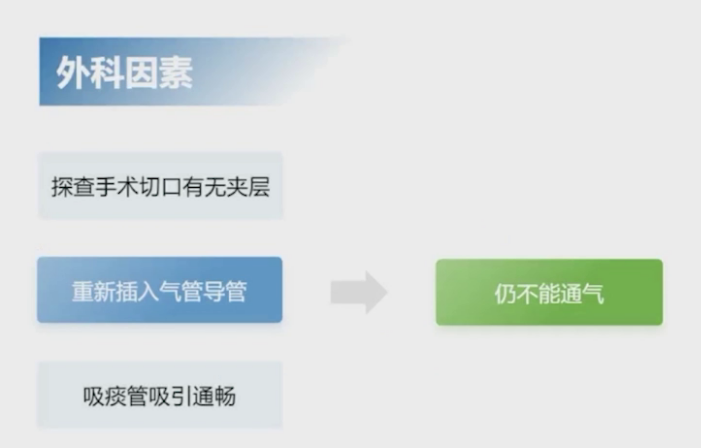
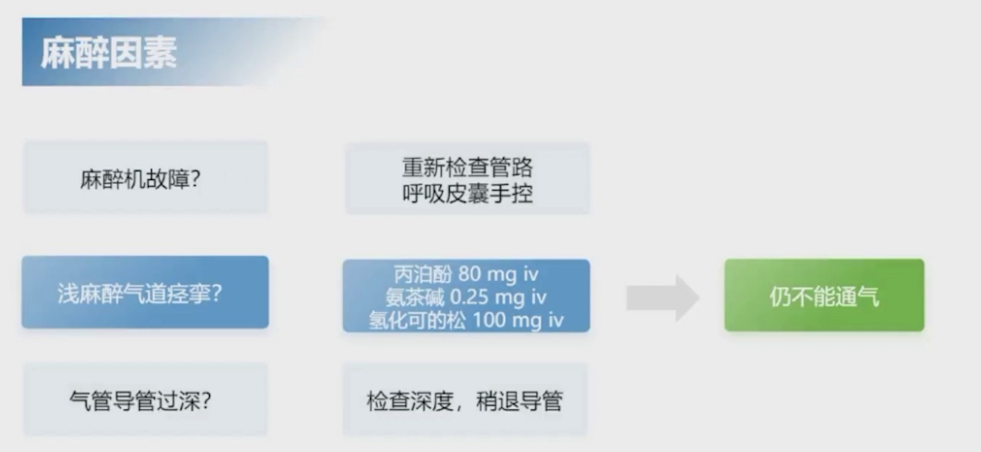
针对这一情况,首先考虑外科因素,怀疑气管导管未插入气道而是进入手术切口夹层,但探查后排除该可能。重新插入气管导管仍不能通气,且吸痰管通畅无血凝块或新鲜血液。随后考虑麻醉因素,检查麻醉机及呼吸机管路无问题,越过麻醉机用简易呼吸囊手控通气也不能通气,加深麻醉并使用氨茶碱静注无效,调整气管导管深度也未见改善。
20:27患者脉氧饱和度降至62%,检查皮肤无红疹排除过敏反应,20:30发现患者左侧胸廓稍饱满,经左侧锁骨中线第二肋间穿刺能抽出气体,遂呼叫胸外科紧急会诊。20:33患者脉氧饱和度降至52%,20:34纤维支气管镜到位,从气管内插入纤维支气管镜无法看见正常气管结构,视野呈暗红色。拔出器械导管后,从气切口用纤维支气管镜引导气管插管,成功看到气道正常结构并固定,气道阻力下降,脉氧饱和度从50%升至80%,后缓慢上升到93%。20:31听诊左肺呼吸音低,右肺未闻及呼吸音,考虑双侧气胸。
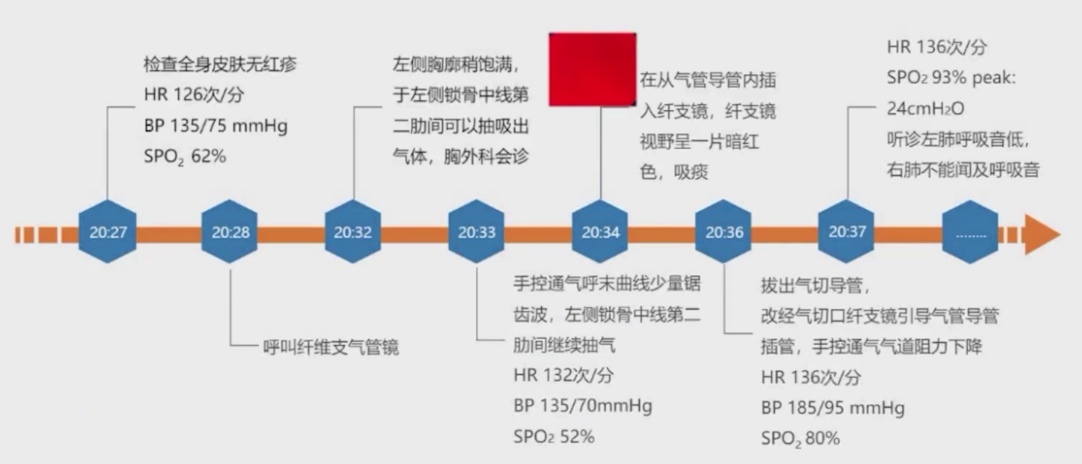
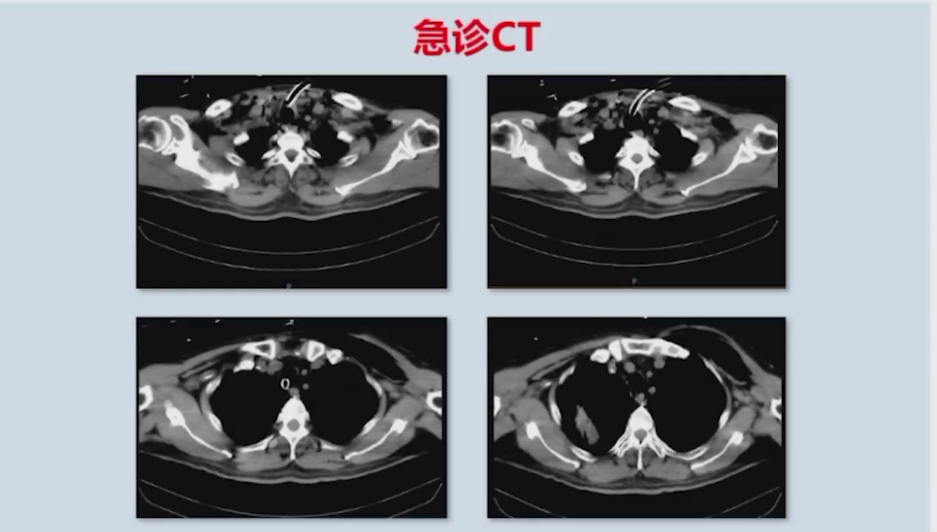
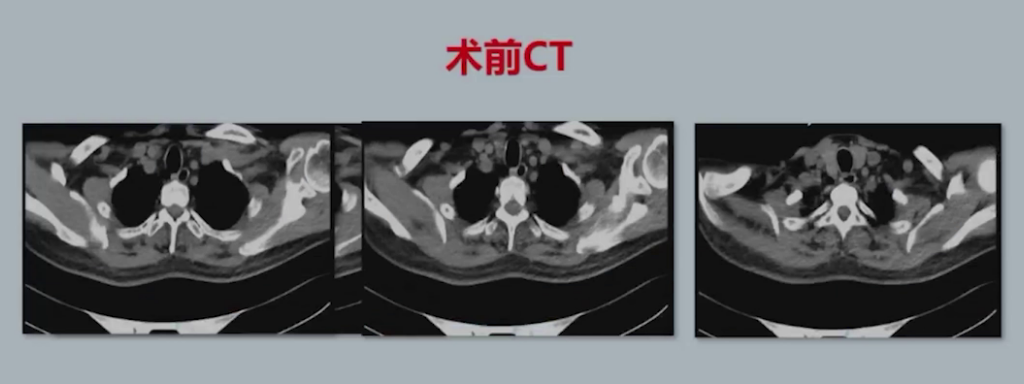
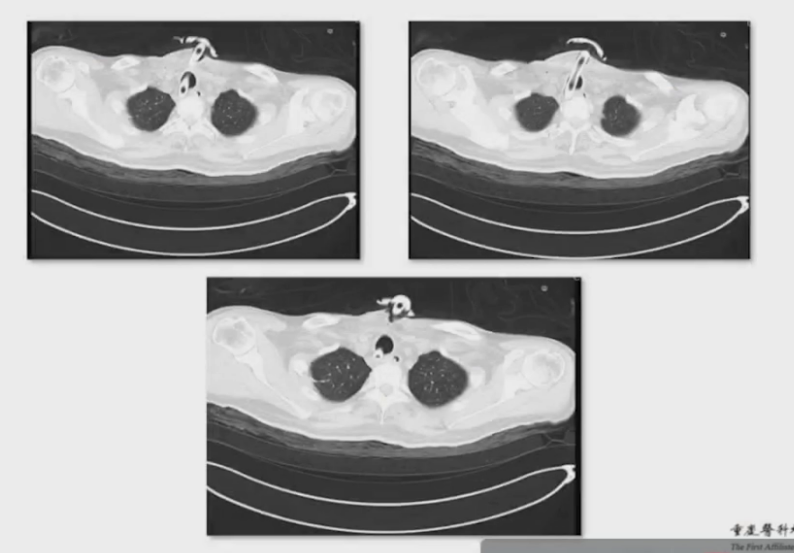
送患者至CT室检查,发现右肺压缩约80%,左肺压缩90%,纵隔可见气体积聚,同时发现气管导管位于气管内,但气管环结构不连续呈环形改变,复查术前CT显示气管3-4个层面存在气管环不连续的环形结构,范围约2cm。
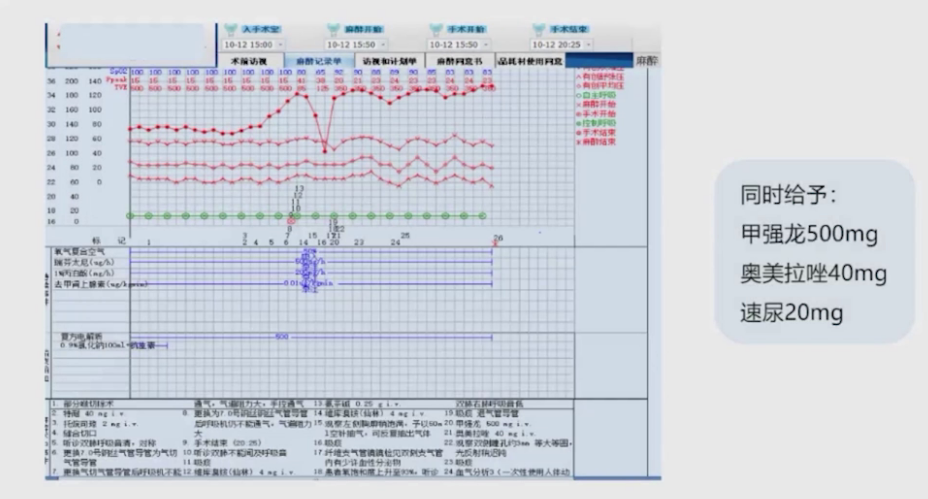
在抢救过程中,给予患者甲强龙、奥美拉唑及激素进行器官保护。
患者术后行颈胸部CT检查后立即转入重症监护室,进行胸腔闭式引流术,术后氧饱和度上升到95%,进入ICU半小时后意识恢复。术后第5天拔出双侧胸腔闭式引流管回到普通病房,但在病房再次出现呼吸困难,发现气管导管误入气道憩室,调整导管位置后好转。术后第10天封堵气管切口,患者呼吸正常,术后第13天顺利出院,远期随访无不适。
查看更多
专家点评
气道憩室是累及气管支气管的良性病变,以气管壁局限性膨出形成囊肿为特征,其发病率不高,但随着CT及三维重建技术的普及,近年来报道逐渐增多。
结合文献报道,气道憩室对麻醉插管可能产生显著影响。针对此类患者的麻醉管理,应把握以下核心要点:首先需强化风险意识,避免医源性操作加重憩室损伤甚至引发穿孔,导致纵隔气肿、气胸等严重并发症。在麻醉方式选择上,应优先考虑局麻、区域麻醉或椎管内麻醉,以尽可能避免气管插管;若必须实施全麻,则需通过影像学明确憩室与导管的解剖关系,评估其对插管路径及导管末端的影响,并选择合适型号的气管导管。插管操作应在纤支镜辅助下进行,确保导管末端准确到达声门开口以下,避免误入憩室。术前评估尤为重要,麻醉医生应仔细研读CT影像及三维重建结果,而不仅依赖于报告文字,以全面掌握憩室的具体情况。术中需加强监测,密切关注呼吸音、血氧饱和度及气道压力变化,一旦出现气道压力骤升、不明原因的气胸或纵隔气肿,应优先考虑与气管憩室相关的问题,并及时排查处理。
总结本次喉癌术后更换气管导管误入气管憩室的病例,其核心教训在于临床工作中需提高对气道憩室的认知与围术期管理意识。术前精准的影像学评估、术中纤支镜辅助下的插管操作,以及严密的呼吸功能监测,是降低此类患者麻醉风险的关键环节。医护人员应重视这一相对少见但潜在风险较高的病变,通过规范的评估与操作,切实保障患者的围术期安全。