查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





女,20岁,主诉:胰头肿物切除术后反复腹痛6年余。
患者6年前行胰头肿物切除术,术后数次因胰腺炎、胰于我院及外院就诊,予对症支持治疗后好转。3年余前胰腺引流液减少,遂于我院拔除引流管后出院。出院后每年发作胰腺炎约1-2次,当地医院保守治疗后均好转。近半年腹痛频次增加,因“胰腺炎”在外院住院3次,外院CT检查提示胰管扩张明显。2周余前前往我院门诊,行MRCP检查示:1.胰头术后改变2.原胰头、十二指肠周围微量积液,现已基本吸收。3.胰管扩张,较前明显,最宽处内径约23 mm。为进一步治疗入院。
胰头肿物切除术后。
胰头肿物切除术后,胰管梗阻,复发性急性胰腺炎。

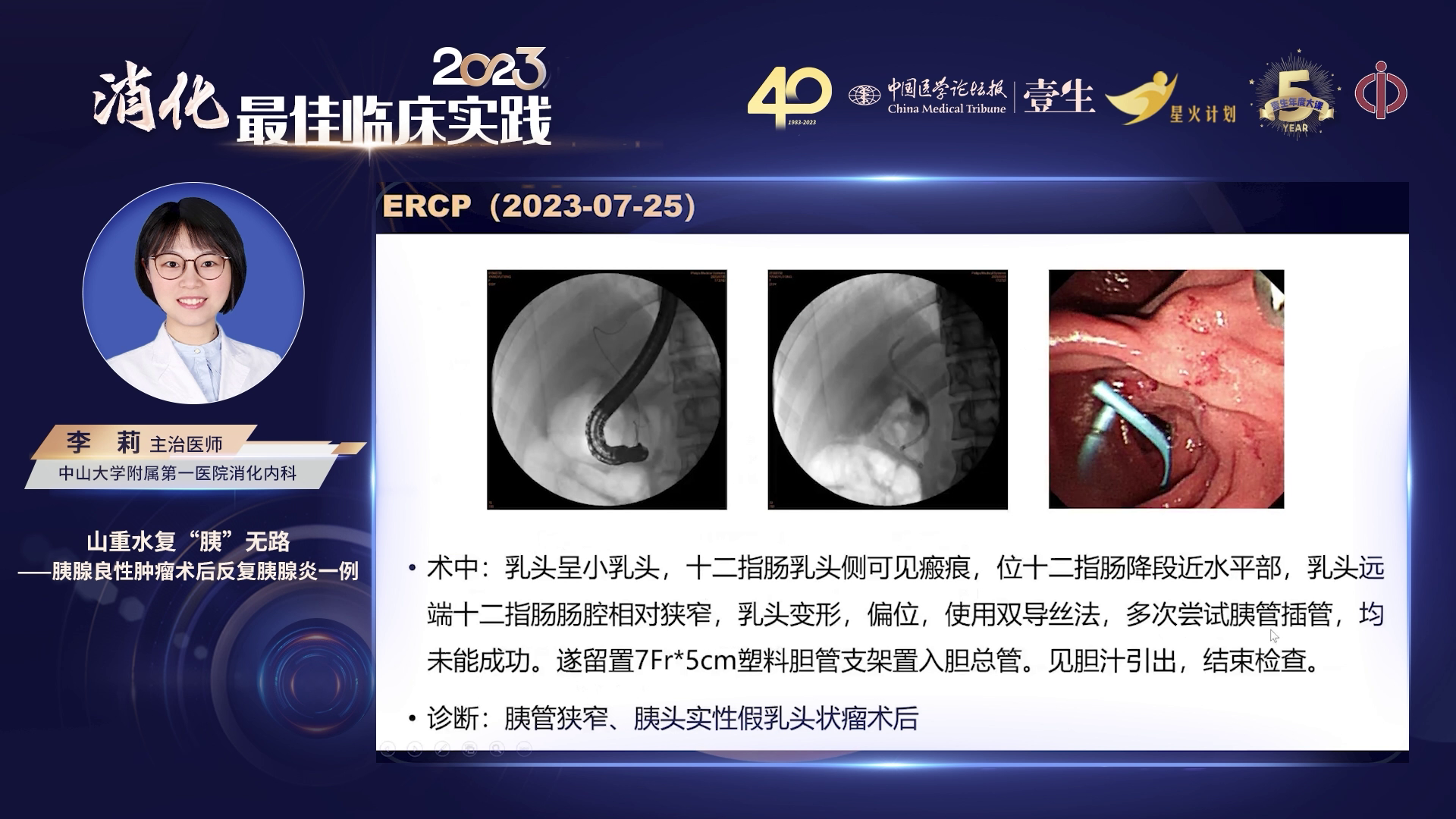
1) ERCP尝试:对该患者进行ERCP检查,使用双导丝法,发现胆总管较易进入,但胰管插管未成功,遂在胆总管放置支架,术后诊断为胰管狭窄。
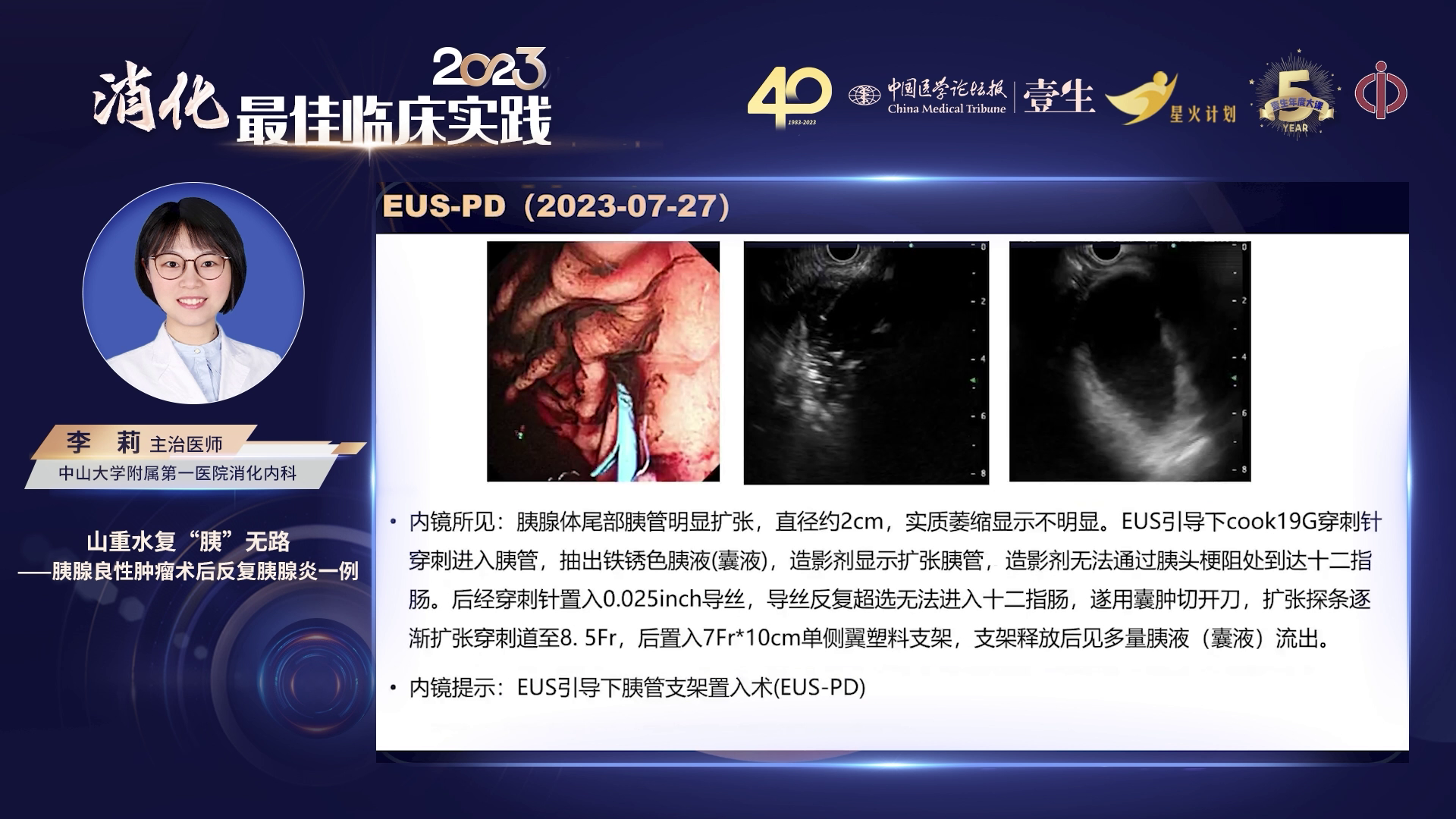
2) 超声内镜介入:经多学科讨论后,患者转至消化内科行超声内镜检查。超声内镜下见胰体尾部胰管明显扩张,直径约2.2 cm,胰腺实质萎缩不明显,穿刺抽出铁锈色液体并行胰管造影,造影剂无法通过胰头梗阻处到达十二指肠,经导丝反复尝试仍无法进入,最终行胃胰管跨壁引流术(UD)。术后复查见引流管在位通畅,1个月后胰管扩张完全消退,患者症状显著改善,术后4个月无腹痛、发热等复发,已行单根胰管塑料支架植入,计划6-12个月定期更换支架。
3) 病因分析:该患者术后形成胰瘘,胰瘘在修复过程中纤维组织增生导致胰管梗阻,进而引发胰腺炎反复发作。
4) 治疗难点与策略:对于胰管或胆管梗阻,常用内镜方式为ERCP,但该患者在外科行ERCP时,导丝虽可进入胰管,但胰头部段完全封闭,无法插入胰体尾,无法放置胰管支架。此时考虑超声内镜下的PD引流,但PD风险较大,一旦失败可能形成新的胰瘘,且操作难度高于BD。该患者在PD操作中遇到诸多困难,如导管无法切开胰管,尝试多种工具后,最终靠穿刺针针尖穿入胰管,再用探条和导丝逐步打开通道并放置支架。
1) 超声内镜的优势:在ERCP无法解决胰管梗阻问题时,超声内镜可为胰管引流提供新途径。如本病例,在常规方法无法打通胰管的情况下,超声内镜发挥了关键作用,为患者开辟了引流通道,改善了病情。
2) PD操作的注意事项:PD操作风险大,内镜医生需谨慎选择。一旦PD失败,虽可尝试经体表的PTCD引流,但仍可能造成严重并发症。操作过程中,因胰管梗阻常伴纤维化,增加了操作难度,需准备多种工具应对不同情况。
查看更多
专家点评
1.病因与诊断:本例复发性胰腺炎的根源是术后胰瘘及炎症修复导致的胰管纤维化性梗阻。对于术后反复胰腺炎的患者,应积极通过影像学(如MRCP)评估胰管通畅性。
2. 治疗挑战:当ERCP因完全梗阻无法通过常规手段解决时,超声内镜引导下的引流(EUS-PD) 成为关键替代方案。此技术能“无路开路”,直接建立引流通道,但操作难度与风险(如胰漏)均较高。
3. 技术要点与决策:本例操作历时2小时,使用了电切、机械扩张、针尖穿刺等多种方式,凸显了处理纤维化严重梗阻的难度和所需的技术耐心。选择EUS-PD需充分评估,因其“不成功则成仁”,一旦失败可能造成新发胰漏且后续处理棘手。
4. 治疗价值:成功引流后,患者胰管高压迅速解除,症状显著改善,证明了解除梗阻是治疗的关键。该病例展示了EUS作为消化内镜有力工具,在处理复杂胆胰管梗阻中的决定性作用。