查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





25岁青年女性,因腹胀呕吐20年、腹泻1年就诊。
幼年期进食后腹胀、大便干结,需长期对症治疗。8岁时症状加重,进食后1小时左右出现明显呕吐,以胃内容物为主,无呕血,呕吐后症状好转,大便基本成型。曾在当地儿童医院行胃镜检查,提示幽门糜烂伴狭窄,接受两次内镜下幽门球囊扩张治疗。2013年12月,因内科治疗难以缓解症状,当地医院行横结肠切除术以解决巨结肠问题,术前发现远端狭窄,扩张后好转,但肠管蠕动运输缓慢,当时诊断为先天性巨结肠。
然而术后患者情况未明显好转,次年因回肠下端狭窄、回肠中段和空肠继发性扩张以及幽门部狭窄加重,再次接受手术,病理检查发现肌间神经节细胞缺失,仍考虑巨结肠。术后六七年患者情况有所好转,虽每年有3-4次不全性肠梗阻发作,但通过灌肠和营养支持等物理方法,整体较年幼时改善。2018年12月结肠镜检查显示吻合口充血,无其他特别黏膜异常。
2021年,患者因情绪波动引发急性肠梗阻,当地医院手术切除剩余结肠,将小肠与残端直肠吻合,病理仍提示肌层神经节细胞减少,符合先天性巨结肠。此次术后患者每日有十多次糊状便,无明显黏液脓血和黑便。2021年8月术后四个月肠镜检查发现多处肠腔狭窄、蠕动减慢,患者一般情况未改善。2021年起患者长期住院治疗,10月出现头晕、乏力、面色苍白等症状,11月食欲下降,因多次贫血需在外院输注白蛋白等支持治疗。2022年3月再次肠道治疗,肠镜显示病变较上次加重,出现多发溃疡病灶,美沙拉嗪治疗效果欠佳,后续出现不全性肠梗阻。2022年10月起,患者大便由糊状变为血便,伴大量黏液,多次就诊。2023年4月,患者病情进展至最重阶段,白蛋白降至17 g/L,遂就诊于北京协和医院急诊科。
自2021-6末次手术以来,患者精神可,普通饮食,每日3-4餐,间断食欲减退、恶心呕吐小便正常,每日10余次糊状便,2022-10以来间断黑便,偶有黏液血便,夜间排便3-4次睡眠差。2021-6术前体重49 kg,2021-11体重最低33 kg,近期体重基本稳定41 kg。
患者共经历三次手术,第二次手术效果相对较好,第三次术后病情极不稳定。因反复疾病困扰被诊断为抑郁焦虑,给予精神类药物治疗。患者婴儿期无明显吐奶、腹部膨隆不适,生长发育情况与同龄人相近。家族史方面,父亲因幽门肥厚、小肠和空肠扩张,多次进行肠梗阻手术治疗,2021年因术后并发症去世,两个姑姑和一个姐姐无相关问题。
P:76次/分 BP:110/52mmHg BMI:15.6kg/m2。营养不良,贫血貌,脸结膜苍白,双肺呼吸音清,心律齐,腹部多处手术疤痕,舟状腹,叩诊鼓音,腹软,无压痛,肠鸣音1次/分,双下肢无水肿。



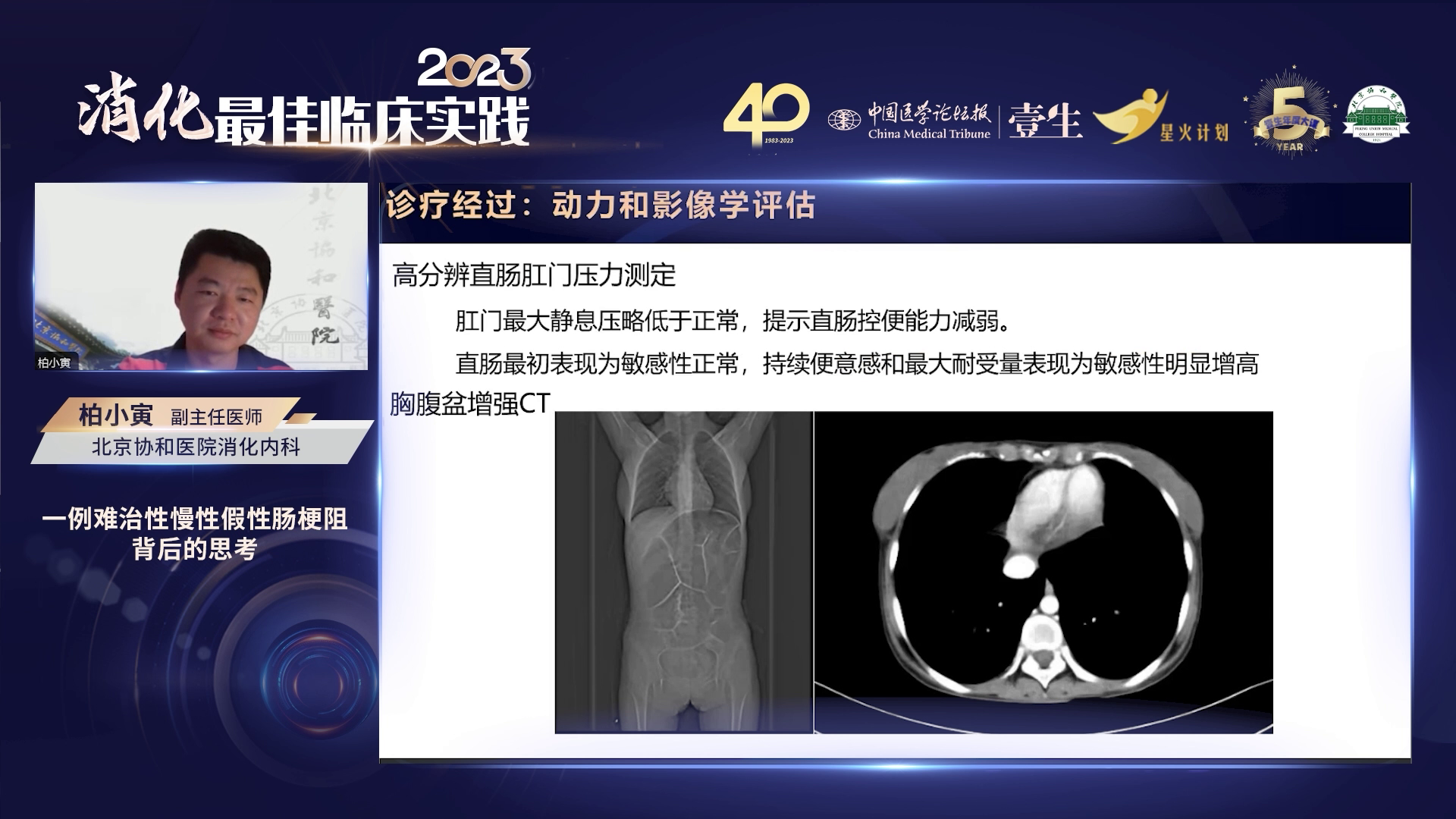
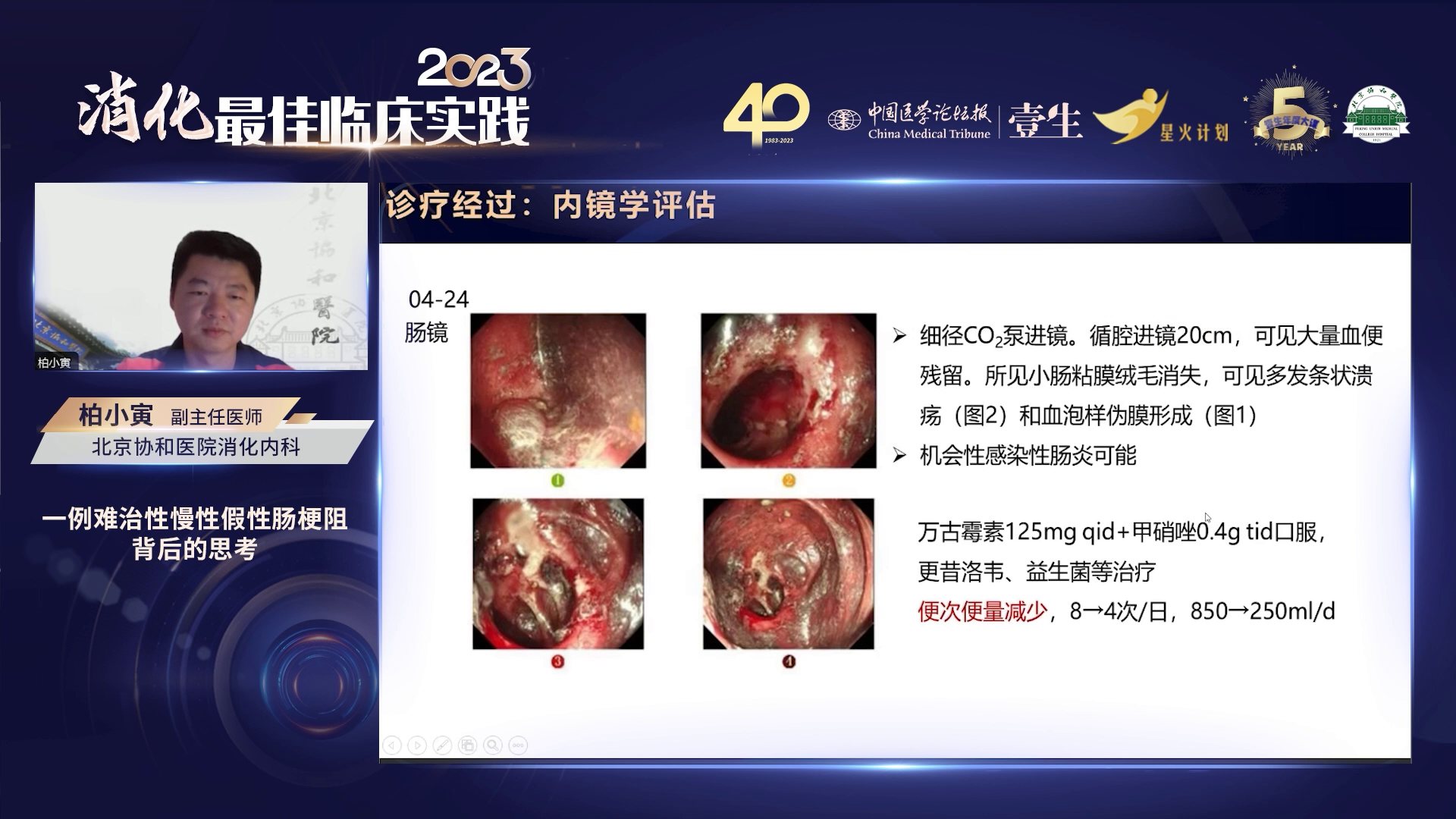
该患者具有独特临床影像学特点,年轻女性,幼年起病,病程迁延,多次接受手术治疗。上消化道以肥厚性幽门狭窄为主,中消化道可能存在神经节细胞缺乏情况,下消化道神经节稀疏较明确。患者合并主要问题为营养不良、消耗性问题,包括重度贫血、低蛋白血症、蓝氏贾第鞭毛虫感染和CRP升高。
CIPO是少见综合征,无机械性梗阻的解剖结构,却有小肠或结肠梗阻表现,影像学可见明显肠道扩张。其病因主要分为神经相关疾病、肌肉本身疾病以及Cajal间质细胞异常三大类。在成人消化科,常见病因包括代谢、自身免疫、淀粉样变、副肿瘤综合征、感染等;在儿童医院,先天发育异常相对较多。
对于该患者,虽多次考虑先天性巨结肠,但存在疑点,如病变范围广,与常见先天性巨结肠不符,且多次病理复查结果也不符合先天性巨结肠诊断标准。此外,患者做了三次大手术,效果不佳,除CIPO外,还需考虑其他合并问题,如感染、溃疡原因等。
治疗方面,营养支持至关重要,坚持使用肠内营养滋养肠道绒毛再生;出现CDI后,使用利福昔明等合理抗生素减轻症状;药物干预困难,免疫抑制治疗等在这类患者中证据不足;不到万不得已,不建议患者接受大手术,以免陷入恶性循环。
预后方面,肌肉相关、早期起病、幼年起病、泌尿系受累、反复手术及长期肠外营养支持的患者预后较差,而肠管直径正常、对奥曲肽及促动力药物有反应的患者预后相对较好。该患者多项预后不良因素均符合,整体短长期预后可能不理想。
经抗CDI治疗、肠内营养支持、补充铁剂、B族维生素、叶酸、维生素D等,两周后患者情况有所好转,返回当地医院完成三周抗病毒治疗和两周抗感染治疗,以肠内营养为主,每日能服用一桶肠内营养粉,一般情况尚可,偶尔能排出成型粪便,仍需开塞露辅助排便。
查看更多
专家点评
通过对本病例的探讨,慢性假性肠梗阻的诊疗难点与策略可总结如下:
一、诊断挑战与核心思路
该病诊断困难,需关注两点关键线索:
1. 重视遗传背景:对于幼年起病、有明确家族史的患者,应尽早考虑遗传性因素,积极进行基因筛查与诊断,以实现病因前移。
2. 依赖精准病理:病因鉴别(肌源性、神经源性或Cajal间质细胞相关)高度依赖于病理检查。临床需与病理专家紧密协作,通过反复评估甚至多次会诊来明确诊断。
二、治疗难点与多学科协作
该病治疗同样复杂,核心在于个体化与多学科管理:
1. 以内科与营养支持为基础:长期管理需依赖内科与营养科团队,维持患者营养与功能状态。
2. 审慎决策手术干预:手术需严格把握指征,由多学科团队全面评估获益与风险,仅在必要时实施,并为术后可能的问题做好预案。
总结
本例展示了从幼年至成人的慢病程管理历程,凸显了基因检测与精准病理在确诊中的决定性作用。未来诊疗应继续依托多学科团队,整合临床、基因与病理信息,为患者制定个体化策略,以改善长期预后。