查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:上海市第十人民医院 邹大进
编者按
有道是:“有些糖尿病会伪装,一不留神就容易上当,延误治疗后果不堪设想,早点寻求专家来帮忙,精准诊疗才妥当!”
当下便有这样一种较为罕见的疾病,其主要表现为糖尿病和皮肤的损害。经常出现患者反复奔走于内分泌科、皮肤科和口腔科而不得正确诊治的情况,甚至有的患者被收住进精神卫生中心……
这个病到底是什么?首先我们先来看两个病例。
病
例
1
患者,男性,48岁。
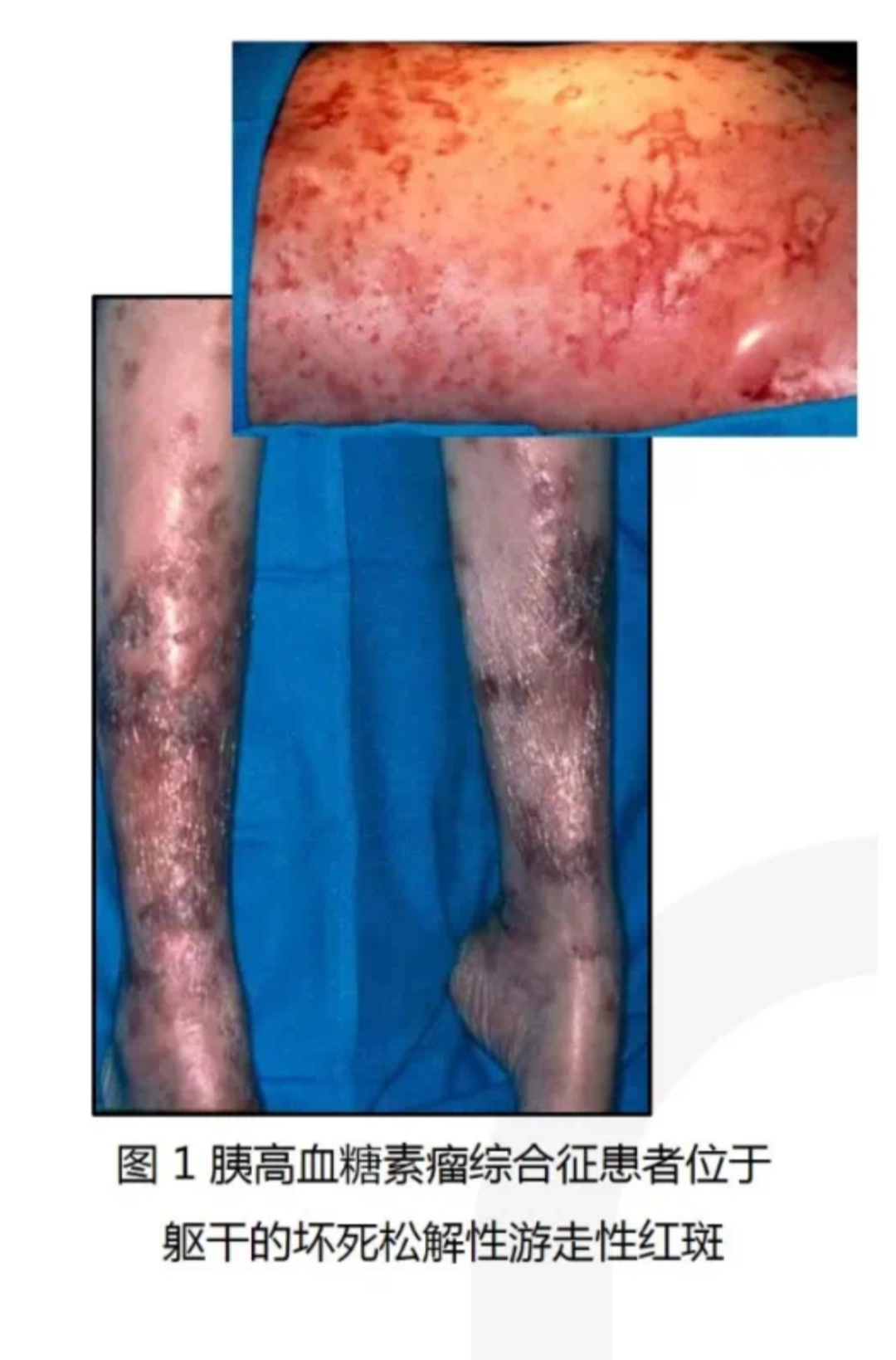
会阴部皮疹伴瘙痒2年,加重并累及四肢及躯干。因血糖高,于外院诊断为糖尿病5年,一直注射胰岛素,每天62 U,糖化血红蛋白(HbA1c)9.5%,空腹C肽2.89 ng/ml,胰岛各种抗体均阴性。体重下降13 kg,目前体重指数17.2 kg/m2。最终收入皮肤科病房,并请多科专家会诊。
本人建议进行皮肤活检和胰高血糖素测定、胰腺薄层CT扫描。
检查结果提示皮肤活检考虑胰高血糖素瘤可能,CT 示胰头部1.5cm的占位,空腹胰高血糖素2023 pg/ml(正常值小于100)。
手术切除后病理证实:胰高血糖素瘤引起的坏死松解性游走性红斑和糖尿病。
术后三个月,HbA1c 6%,停止胰岛素治疗,皮肤损害完全消退。
病
例
2
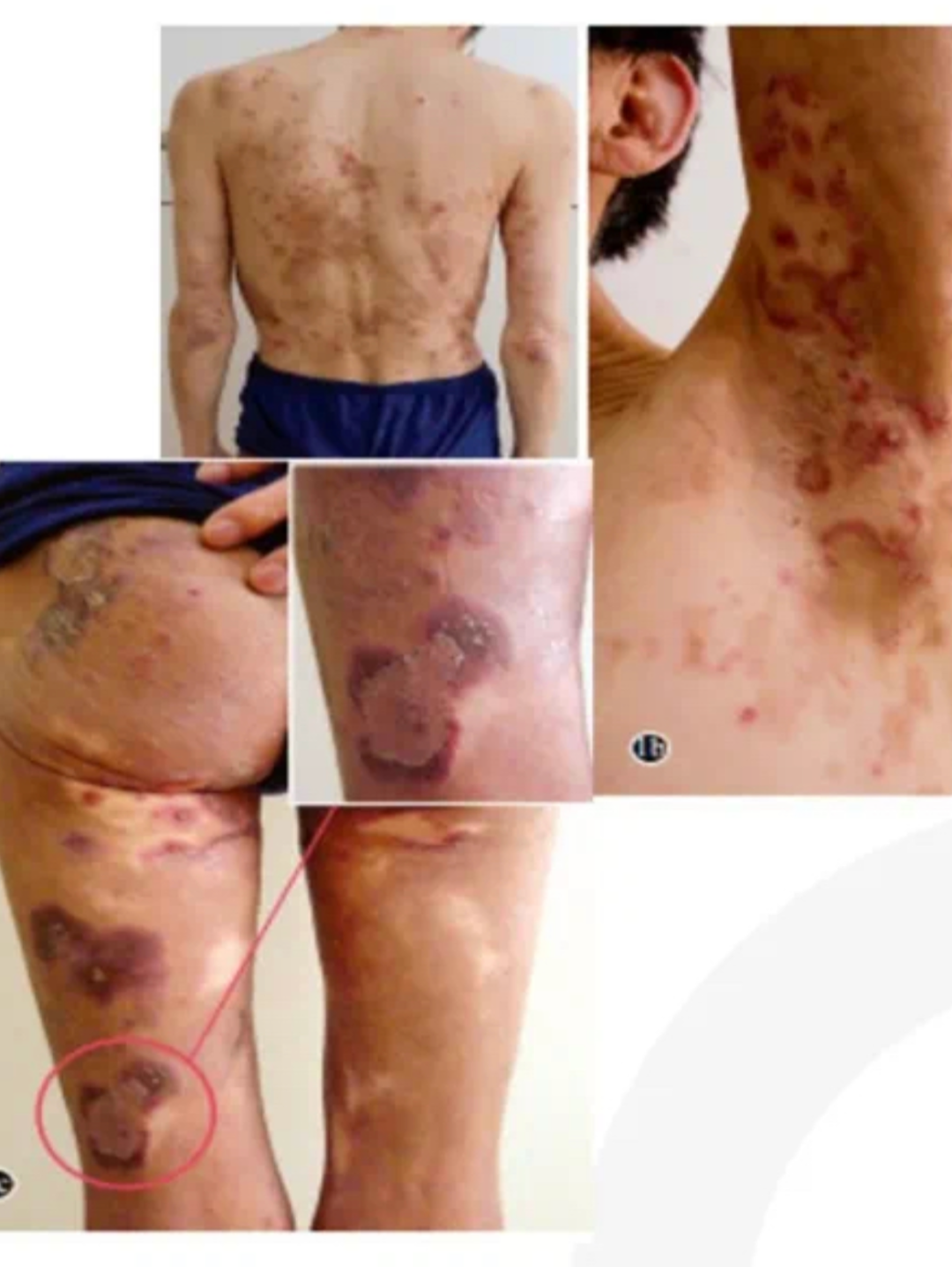
患者,男性,55岁。
出现进行性皮肤病变伴口腔烧灼感,舌刺激性疼痛,曾被诊断为双相情感障碍并进入精神科治疗。
住入精神卫生中心,检查发现,其空腹血糖19 mmol/L,糖化血红蛋白15%。每天应用胰岛素86 U,血糖不降。
数月后转来本人专家门诊,空腹C肽2.13 ng/ml,测定胰岛各种抗体均阴性。做皮肤活检,腹部 CT 胰体部2.2 cm占位,血浆胰高血糖素测定1805 pg/ml,手术后最终确诊为胰高血糖素瘤。
术后三个月,HbA1c 5.7%,并停止注射胰岛素,未用药。并且伴随的神经精神改变,舌炎、皮肤病变均消退。
相对罕见且易被误诊的胰高血糖素瘤综合征
胰高血糖素瘤综合征(glucagonoma syndrome),主要特征为反复发生的坏死松解性游走性红斑(necrolytic migratory erythema,NME)、舌炎、高血糖、体重下降、贫血等。据大型数据库报道显示,其发病率约为 2.7/100 万,在胰腺神经内分泌肿瘤中占比不足10%。即使这样低发病率,中国也应该有数千例患者,但我们报道的病例却如此之少,都在个位数,主要原因是不认识这个病,误诊了。
作为功能性胰腺神经内分泌肿瘤的一种,其症状是由肿瘤分泌过高的胰高血糖素而引起,所以称为胰高血糖素瘤综合征,主要特征是难治性糖尿病和双下肢对称性“湿疹”样皮损。除此之外也有文献报道胰高血糖素瘤可出现舌炎、静脉血栓形成,外阴阴道炎,呕吐,指甲畸形或凹陷以及神经精神症状(偏头痛,幻想等)。
由于症状缺乏特异性,胰高血糖素瘤极易被误诊,据总结国内文献报道34例,其误诊率高达73.5%,主要误诊为湿疹及糖尿病,误诊时间最长达10年。
胰高血糖素瘤的线索和定性/定位诊断
临床上,出现下列情况应高度怀疑胰高血糖素瘤:
1
典型的糖尿病、湿疹
2
无家族史的中年起病糖尿病(血糖很高),胰岛素治疗效果很差,但胰岛功能好
3
部分患者有低氨基酸血症引起的口炎,舌炎等
4
不明原因的血管栓塞,尤其是肺血管栓塞
通过测定血浆胰高血糖素可作出定性诊断,通过影像学检查可获得定位诊断,极少数胰高血糖素瘤可能在普通影像学(CT,MRI)上无表现,甚至需依靠 EUS,68 GaPET-CT 等。
若临床医生缺乏对典型皮肤改变的认识,一般不会根据血糖结果考虑本病。因此,皮肤病变的活检在诊断过程中尤为重要,本病特征性表现为表皮上层显著淡染伴坏死松解,以角质形成,细胞质内空泡化导致表皮上层融合性坏死为特点,常可见融合性角化不全。
胰高血糖素瘤如何治疗?
内科治疗
胰高血糖素瘤的皮肤相关表现被认为是胰高血糖素升高导致糖异生增加,而引起氨基酸合成下降引起(尚需进一步研究),因此输注氨基酸对改善皮肤病损以及口炎,舌炎等均有效。
对于本病来说,口服抗生素以及类固醇激素可部分缓解,双碘喹啉可改善症状,此外局部涂抹硫酸锌也有效。
由于胰腺神经内分泌肿瘤具有生长抑素受体高表达的特性,可选择生长抑素治疗,包括皮下注射长效生长抑素等,也可采取只针对生长抑素受体的靶向放射治疗 (PRRT),不过国内尚没有进行 这项治疗。此外,也可采取化疗等措施,包括链脲霉素,5-氟尿嘧啶等。
外科治疗
外科切除是治愈胰高血糖素瘤的唯一方式,若切除彻底,术后一个月皮肤以及其他相关症状几乎均会消失。
由于胰高血糖素瘤同时也是一种具有恶性倾向的肿瘤,在首次诊断时约有 50%的病例出现肝转移,为缓解症状,对伴有可切除的肝脏转移灶(单发或局限)的胰高血糖素瘤目前还是倾向手术切除的,但出现肝转移后即使经手术切除,肿瘤复发率也较高。
但是,对于不可切除晚期或者局部进展胰高血糖素瘤,是否可行减瘤手术尚存在争议。
总之,胰高血糖素瘤综合征不简单,误诊率极高,临床医生应引起重视与警惕,精准诊疗。
来源:健康界内分泌前线
查看更多