查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者女,33岁,因“头痛3天,意识障碍、抽搐1天”于2025年6月22日就诊我院急诊。

患者孕32+6周起无明显诱因出现下肢水肿,逐渐出现血压升高与蛋白尿;2025年6月21日出现视物模糊、上腹痛后突发持续性抽搐伴意识障碍。2025年6月21日下午出现上腹痛,伴发热、腹泻、恶心、呕吐,最高体温37.5℃,伴视物模糊、双眼肿胀,急查肝功能:总胆红素(TBil)29.2 umol/L,乳酸脱氢酶(LDH)898 U/L;外院考虑胃肠炎、重度子痫前期,予以解痉对症治疗,但效果欠佳。随后患者出现四肢僵硬伴抽搐、双眼上翻、意识不清、牙关紧闭,持续不缓解,监测胎心98次/分,考虑胎儿宫内窘迫,予以气管插管,紧急行子宫下段剖宫产术+子宫捆绑术。术后镇静状态,少尿、无尿进展,肾功能快速恶化,并出现溶血及血小板下降等血栓性微血管病(TMA)线索。2025年6月22日约01:12,患者再次出现抽搐,考虑癫痫发作,予以地西泮10 mg后好转,症状持续约20 s。2025年6月22日02:00再发抽搐,症状同前,持续时间约15 s,伴有口唇紫绀,急行经口气管插管、机械通气,转入我院急诊时血压187/102 mmHg,格拉斯哥评分(GCS)E2VTM3。

2013年诊断系统性红斑狼疮,起病表现为雷诺现象、皮肤受累,抗核抗体(ANA)、抗dsDNA抗体、抗RNP抗体、抗Sm抗体(+),补体减低;本次妊娠前抗磷脂谱阴性,保持甲泼尼龙4 mg qd、阿司匹林100 mg qd治疗,2025年4月(22周)监测狼疮抗凝物(LA)1.27,蛋白S 20%↓,加用低分子肝素5000 IU qd抗凝。

不良孕产史,G3P2;2018年,孕16周胎死宫内(双胎),胎停原因不详;2020年,剖宫产(40周)1女婴,期间甲泼尼龙4 mg qd、阿司匹林100 mg qd维持;本次妊娠涿州医院建档,2025年6月21日,剖宫产1女婴。

E1VTM2,双侧瞳孔等大,直径2 mm,对光反射迟钝,四肢肌张力不高,腱反射减低,病理征(-),颈软。

血常规:WBC 22.32×109/L,PLT 67×109/L↓。
生化:LDH 1805 U/L↑↑,Cr 288 μmol/L↑。
凝血:PT 11.1 s,APTT 22.9 s,D-Dimer 16.94 mg/L,FDP 46.7 μg/ml。
病原学:锁骨下静脉、股静脉导管血培养阴性。
外周血涂片:见红细胞碎片,HGB 91 g/L↓。
头颅CT:双侧枕叶低密度水肿灶(图1)。
免疫指标:ANA 1:80,抗dsDNA阴性,C3 0.689 g/L↓,C4 0.144 g/L↓,IgG 6.05 g/L;抗磷脂抗体(aPL)6项阴性,LA 1.13。
图1 头颅CT(2025年6月22日)

2025年6月22日,患者送至我院急诊进一步诊治。抢救室紧急高级别多学科会诊,2025年6月25日行血浆置换、甲泼尼龙80 mg qd抗炎、肝素泵入抗凝,同时充分镇静镇痛、呼吸机辅助通气、积极控制血压,并完善腰穿:压力285 mmH2O,常规、生化、病原学、脑炎抗体谱、寡区带(-),后转入ICU病房。
2025年6月27日,再次行多学科会诊后考虑非典型溶血尿毒综合征(aHUS),暂停血浆置换;2025年7月1日改为甲泼尼龙40 mg qd静脉滴注,分别于2025年6月27日、2025年7月4日、2025年7月11日予以依库珠单抗900 mg治疗,同时予头孢曲松2 g qd静脉滴注预防脑膜炎,后续H因子、I因子、H因子抗体回报均正常,便培养未见志贺菌。
2025年7月1日,患者拔管后意识清楚,未再发抽搐、癫痫。完善头颅MRI、MRV未见异常(图2);2025年7月9日,减量激素为泼尼松40 mg qd;2025年7月11日,复查膜攻击复合物(C5b-9)水平172 ng/ml,监测HGB、PLT、LDH逐渐恢复,期间多次监测抗dsDNA、C3、C4及LA均正常;2025年7月14日,复查24小时尿蛋白1.11 g;2025年7月18日,患者病情好转出院,出院时查体:血压120~130/70~85 mmHg,心率80~90次/分,血氧饱和度99%,粗测右眼鼻侧视野缺损,余神经查体阴性(图3)。
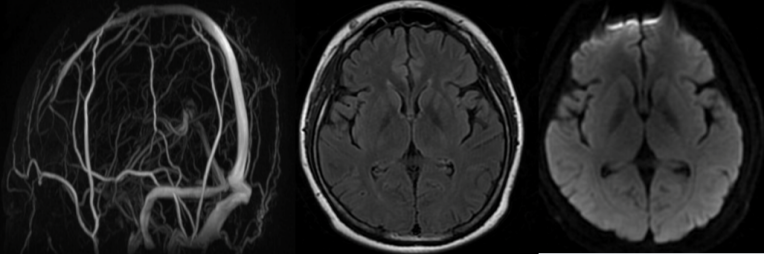
图2 头颅MRI+MRA(2025年7月1日)
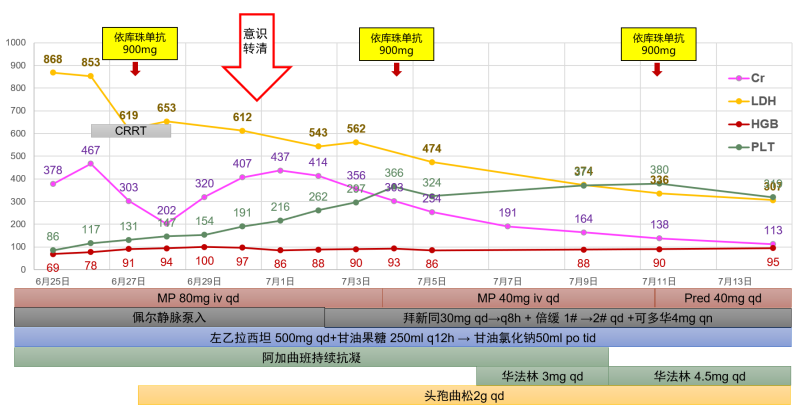
图3 患者治疗方案及病情变化

1. 非典型溶血尿毒综合征(aHUS)
2. 妊娠相关抗磷脂综合征
2.1 不良孕产史
3. 脑病
4. 急性肾衰竭
4.1 急性肾小管坏死
4.2 血栓性微血管病肾损害
4.3 代谢性酸中毒
5. 弥散性血管内凝血
6. 系统性红斑狼疮
7. 中度贫血
8. 子痫
9. 高血压(2级,很高危)
10. 剖宫产术后
11. 子宫卒中史

出院后患者神经症状稳定,未再出现意识障碍和癫痫发作。肾内科门诊规律随诊,肾功能与血常规指标持续改善,口服降压药逐步下调剂量,血压控制正常。
妊娠相关血栓性微血管病(p-TMA)以血小板减少、微血管病性溶血、靶器官损伤(肾/脑为主)为核心表现,临床上与子痫/HELLP综合征、血栓性血小板减少性紫癜(TTP)及补体介导的非典型溶血尿毒综合征(aHUS)高度重叠。
从神经科角度看,本例展现了围产期非炎性急性脑病的典型危重场景。临床上,首先需要快速排除颅内出血、急性缺血卒中(如基底动脉尖综合征)、颅内静脉窦血栓形成及中枢感染等致命且可治的病因。当上述常见脑血管病与感染证据不足时,必须将TMA置于核心鉴别框架,优先落实血压管理与上游内皮损伤机制的纠正,这有赖于多学科共同推进TMA病因鉴别。此外,围产期TMA的动态演变尤为关键:HELLP综合征多见于妊娠晚期,且终止妊娠后通常在短期内趋于缓解;若分娩后溶血、血小板减少与肾损害不缓解或持续进展,应高度怀疑补体介导TMA/aHUS。在排除TTP后,尽早启动抗补体治疗,以最大限度挽救脑、肾等靶器官、减少不可逆后遗损害。多学科协作贯穿了诊断排查、治疗决策与疗程管理,是此类疑难危重孕产妇实现精准诊断与成功救治的根本保障。
北京协和医院
刘子悦
医学博士,中国医学科学院北京协和医院神经科临床博士后。
熟悉神经科常见病诊疗流程,主要课题方向为脑小血管病。
北京协和医院
姚明 副主任医师
北京协和医院副主任医师,博士,法国INSERM博士后。
在神经系统常见病、疑难病方面有较丰富的经验;以脑血管病为主要研究方向,侧重于脑卒中二级预防、脑小血管病的影像以及特殊类型脑小血管病病因及发病机制研究。
参加多项国家省部级课题,承担中国医学科学院创新工程重大协同创新项目;参编《罕见病诊疗规范》、执笔撰写《中国CADASIL临床诊疗共识》《中国急性缺血性卒中诊疗指南2023》;在Stroke、JAMA Neurology等国内外期刊以第一/通讯作者发表论文20余篇。
现任中华医学会神经病学分会脑血管病学组青年委员、中国研究型医院学会脑小血管病专委会常委等多个社会学术任职。获中华医学科技奖三等奖、北京市科技进步奖三等奖以及华夏医学科技奖三等奖各1项。
更多精彩病例,请持续关注「协和神经科临床病例精粹」专栏
查看更多