查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





58岁男性,体检发现乙状结肠息肉一月余。
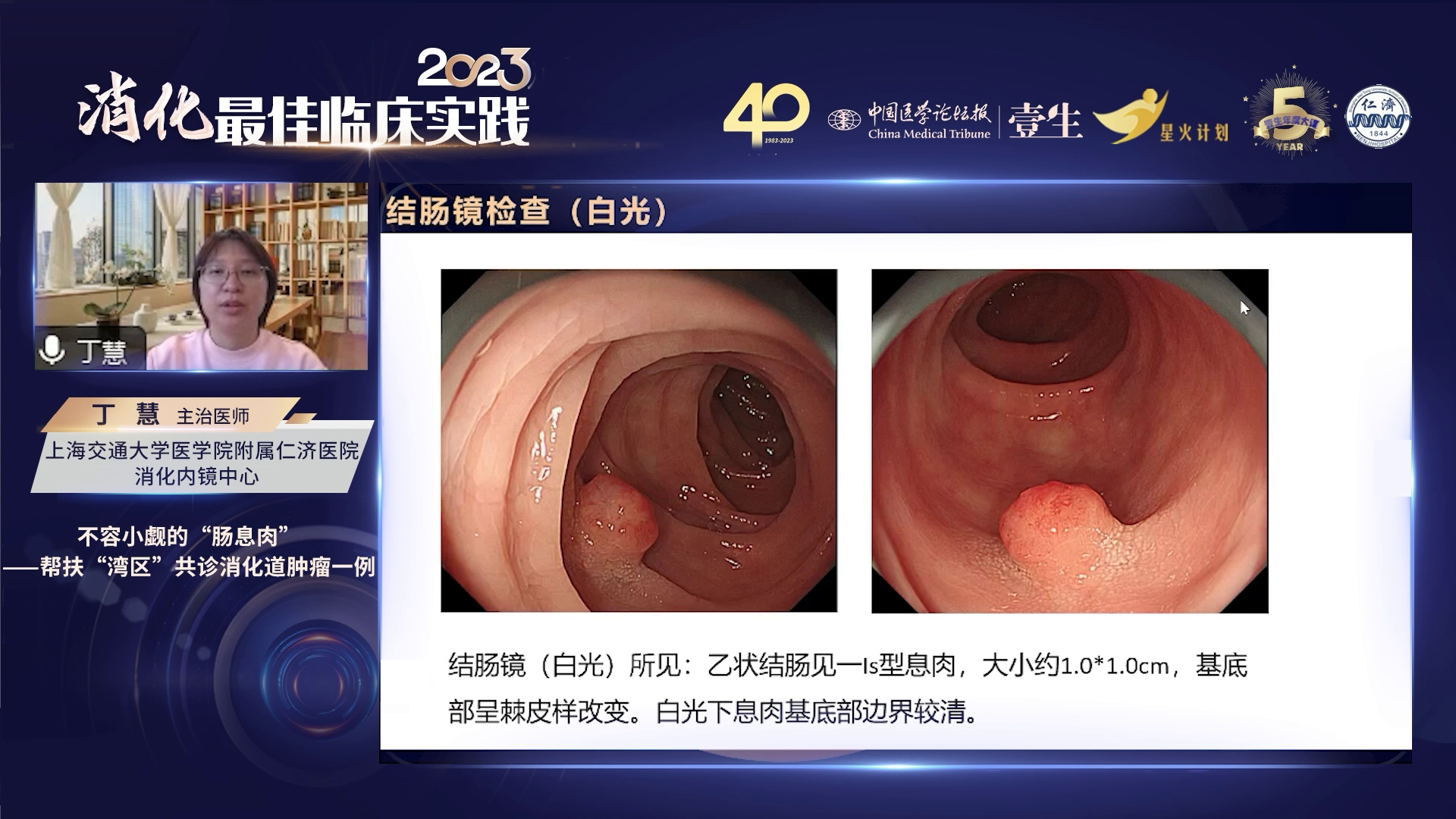
因体检发现乙状结肠息肉一月余,前往上海仁济医院杭州湾分院就诊。在分院常规体检时,通过普通白光内镜下的结肠镜检查,发现乙状结肠有一亚蒂息肉,呈隆起性,较为饱满,大小约1cm,基底部呈胃型改变,白光下腺瘤性息肉基底部边界清晰,可见颗粒样改变,但该改变不具特异性 。患者肿瘤标志物检查均正常,因息肉较小,当地医院未进行CT或磁共振影像学检查。
无特殊
实验室检查:CEA、AFP、CA199、CA724等均正常。
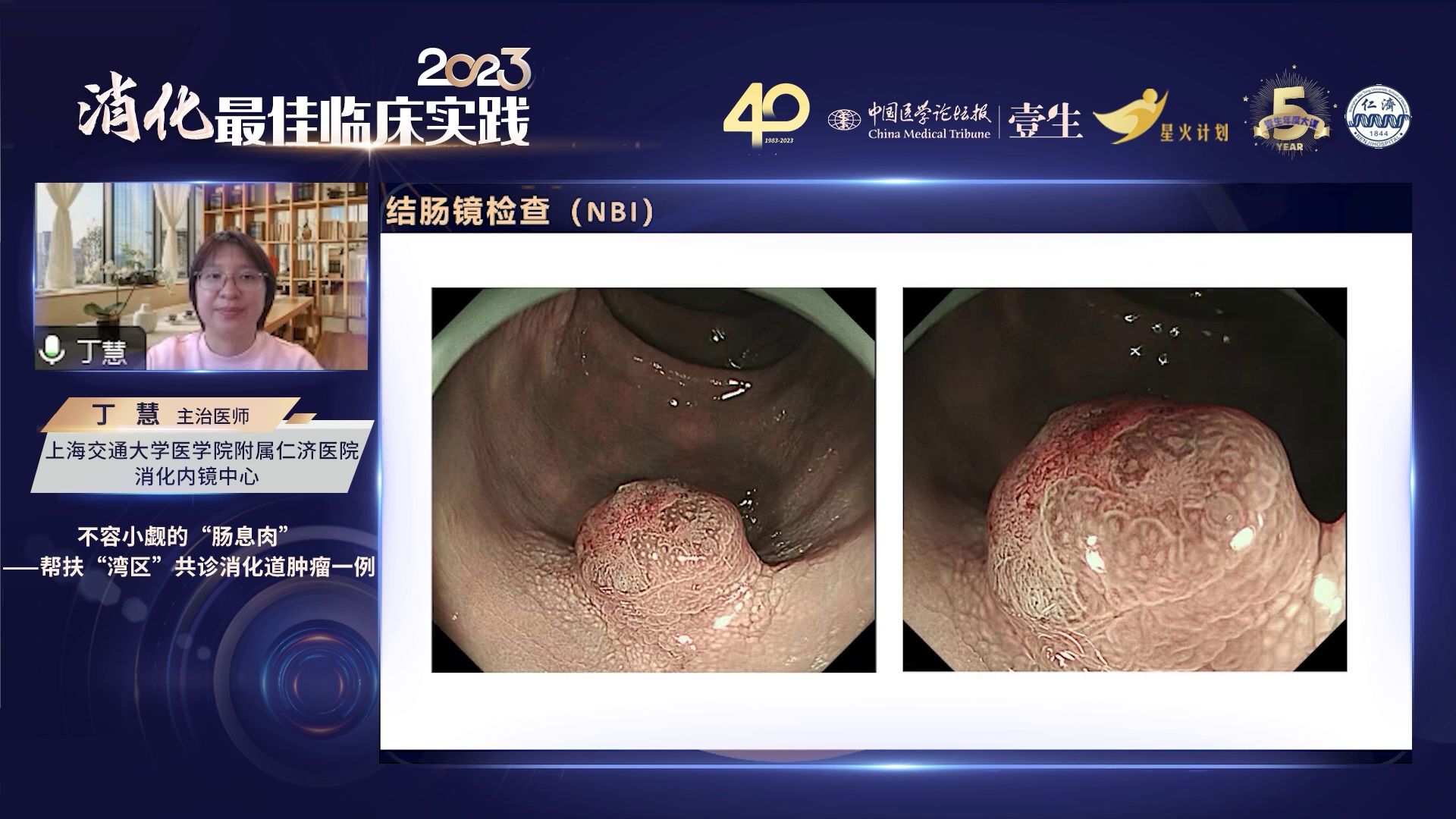
面对该息肉,首先采用NBI(窄带成像技术)进行详细观察。远景下,NBI显示息肉边界清晰,无论是A型 pit 结构还是基底部边界都较为明显,但中间区域腺体结构消失,仅存微血管结构。凑近进行NBI未放大观察,周围仍以I型 pit 结构为主,中间区域pit结构完全消失,代之以扭曲的血管结构。
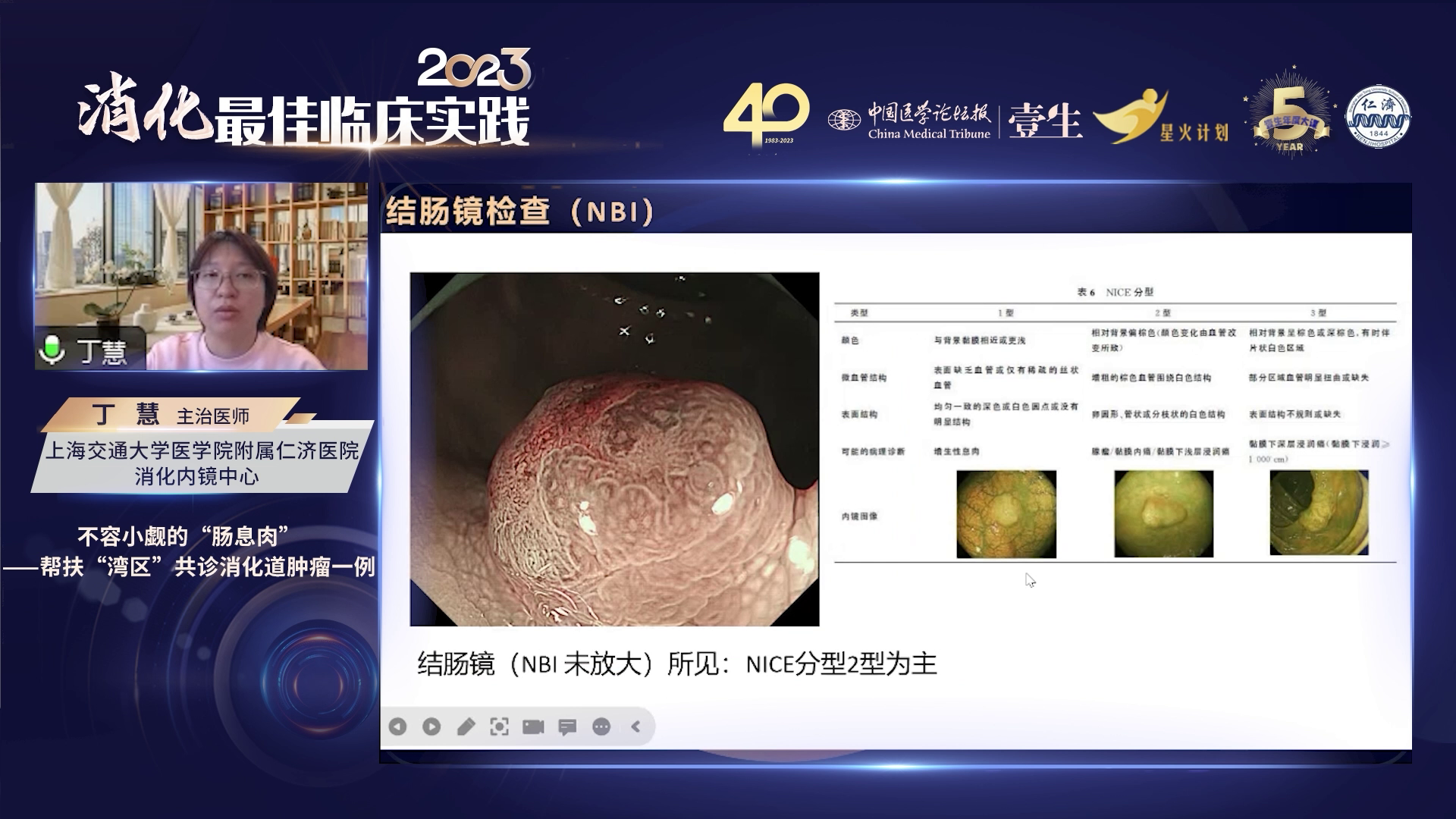
在未放大情况下,尤其是基层医院缺乏放大内镜时,主要采用NICE分型对病变性质和浸润深度进行判断。NICE分型中,Ⅰ型表现为与背景黏膜相似或更浅的隆起,表面缺乏血管或仅有稀疏丝状血管,表面结构为均匀一致的白圆点或无明显结构,考虑为增生性息肉,此类息肉甚至可随访观察;Ⅱ型主要考虑为腺瘤性病变、黏膜内癌或早期黏膜下浅层浸润癌,表面结构为卵圆形、管状或分支样白色结构,微血管结构增粗,棕色血管包绕白色结构;Ⅱ型则考虑为黏膜下深层浸润癌,内镜下无法处理,需进一步手术,表现为表面结构不规则或缺失,部分血管明显扭曲或缺失。此病例病灶以隆起型病变为主,大部分表面结构呈卵圆型或管状,有增粗的棕色血管,虽怀疑中间有微血管结构区域消失,可能存在Ⅲ型结构,但整体仍以Ⅱ型为主,考虑可进行内镜下治疗。
然而,杭州湾医院放大内镜使用匮乏,鉴于该患者病灶中间表面微结构缺失、血管似乎有扭曲,存在Ⅲ型结构的可能,遂将患者转至上海仁济医院进行ESD(内镜黏膜下剥离术)治疗。
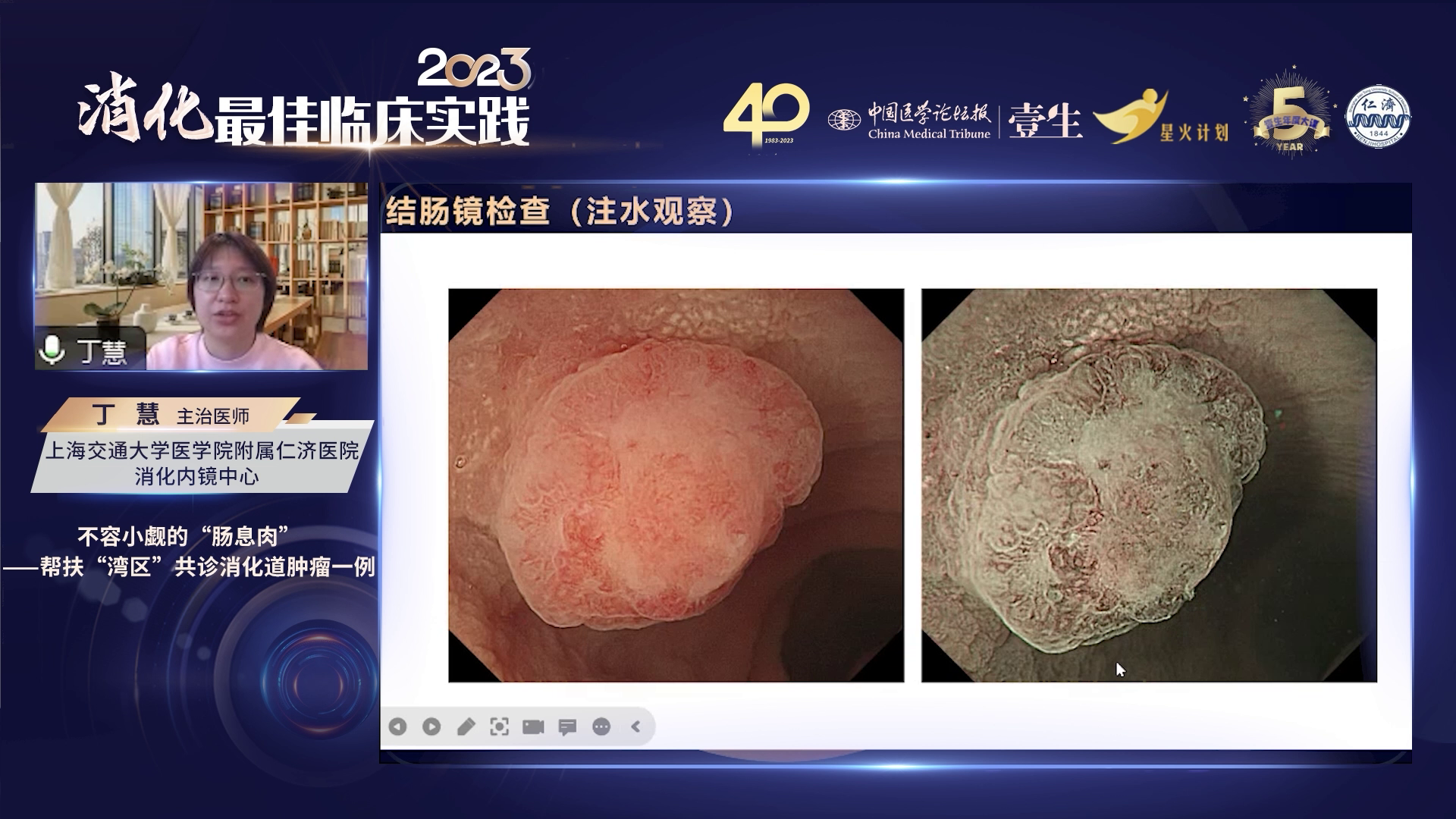
在上海仁济医院进行ESD治疗前,为减少气泡产生或反光,对病灶进行注水观察。注水后,隆起病灶变成类似元宝型,这通常提示不良征象。切换NBI模式在注水下继续观察,可见中央区域微结构消失,覆盖厚厚黏液,深层血管稀疏且结构紊乱。放大观察发现,血管明显扭曲、粗细不均,中间部分微结构消失,边缘部分微结构紊乱,血管有中断和缺失区域,边缘呈鸡皮样改变,以Ⅰ型pit pattern为主,基本正常,但元宝形边缘微结构已非常紊乱。整个病变呈元宝型,周围以隆起为主,中央出现轻微凹陷,经评估确认病灶主体为隆起型病变,中央伴凹陷结构,这种特征对诊断具有重要意义。
对于结直肠病灶,靛胭脂染色是较好的染色方法,可使用pit pattern分型对表面结构和pit pattern进行完整判断,但因其可能有致癌风险,对于小病灶且术前未与患者充分沟通深浸润癌成分时,选择相对安全的靛胭脂染色。染色后,病灶边界愈发清楚,中间不染区明显。日本内镜学会制定的G分型是目前主流的肠道病变分型方法,其将肠道病变分为Ⅰ型、Ⅱ型和Ⅲ型,对应NBI分型的Ⅰ型、Ⅱ型和Ⅲ型,不同的是Ⅱ型又分为ⅡA和ⅡB,ⅡA一看就是腺瘤且为低级别,ⅡB可能有血管异常或缺失,考虑有黏膜下浸润肿瘤,Ⅲ型为深浸润的侵袭性癌。
综合内镜下对病灶的判断及Paris分型等,在ESD之前对病灶进行最终诊断。一份完整的诊断应包括位置(此病例为乙状结肠息肉,因已决定内镜下切除,未标注距肛门距离)、形态特征(最初判断为Is型隆起性病变,注水结合NBI后发现中央存在Ⅱc型结构,诊断为Ⅰs+Ⅱc型混合病变)、病灶大小(准确测量对后续内镜治疗方案制定有决定性作用)、异型性评估(鉴别病变性质)、浸润深度判断(此病例放大观察为ⅡB到Ⅲ型结构)。
该患者在杭州湾医院查出仅1cm的息肉,基层医院可能采取电切甚至不用EMR(内镜黏膜下切除术)的方式,或进行黏膜下注射后切除。但鉴于之前观察到病灶可能存在三型成分,此病例已升级为内镜下四级手术——ESD。然而,术前详细观察发现病灶可能有深层次浸润成分,按照指南推荐的诊疗流程,应直接建议外科手术。
术中及时与守候在外的家属沟通,告知两种选择:一是停止ESD,直接进行外科手术;二是先进行ESD切除,送病理检查,若运气好,完整切除且无脉管浸润、整体分化程度好、无黏膜下深层浸润,则算治愈,无需切肠子;若病理显示有深层浸润或脉管阳性等情况,可能需追加外科手术。患者家属考虑患者才58岁,且已进入ESD手术流程,再三考虑后要求先进行诊断性切除,尽量切深,完整切除病灶后送病理,再根据病理决定进一步治疗方式或随访方案。
ESD过程中,虽病灶小,但周围隆起明显,肌层改变良好,中间有粘连表现。即便术前未用放大镜观察,在黏膜下注射时若隆起不明显,也应警惕深浸润情况。此病灶虽仅1cm,但因中间粘连,切除将近1小时,好在切得比较干净,肌层保护良好。术后标本按指南要求平铺展开并做结晶紫染色,术后病理显示为腺癌,大小约1.5cm乘1cm,浸润至黏膜下层,无腺瘤来源成分,考虑为de novo来源,小脉管内未见癌栓,切缘阴性,但基底部可见癌组织残留。
De novo癌指癌细胞直接发生,未经历腺瘤阶段的发展模式。对于其发生率研究数据存在分歧,有的认为高达80%,有的认为仅3.8%,且以左半结肠分布为主,与本病例乙状结肠的癌相符。其界定存在差异,病理科医生对其判断标准不同,有人认为有腺瘤成分就不是de novo癌,有人认为少量腺瘤成分也算。一般认为de novo癌是从正常黏膜直接发生的癌细胞,但也有研究表明部分de novo癌是在腺瘤基础上,通过某些通路激活或分子事件改变,破坏腺瘤成分形成。De novo癌恶性程度高,体积小时就可能出现转移和浸润,与本病例相符。
基于此病理结果,建议患者追加外科手术,患者依从性良好。追加手术术后病理未见癌组织残留,清扫的淋巴结也无转移,达到完全治愈的良好结果。
查看更多
专家点评
第一,务必警惕微小病灶的潜在风险。切勿简单将其视为普通息肉而草率处理。此类病灶可能是高度恶性的神经内分泌癌,其中部分属于“de novo癌”(不经过腺瘤阶段直接发生),临床并不少见,内镜医生需时刻保持警觉。
第二,应借助放大内镜进行精准预判与决策。若通过放大内镜特征怀疑为深部浸润癌,即使病灶小,也应选择内镜黏膜下剥离术(ESD)而非单纯圈套切除,以确保完整评估。
第三,ESD术后需规范评估,审慎决定后续治疗。若术后病理提示基底切缘阳性,是否追加外科手术需综合考量以下因素:
1. 基底切缘是否阴性;
2. 是否存在脉管(血管/淋巴管)癌栓;
3. 组织学分级是否达中重度以上;
4. 是否含有低分化成分。
若仅为黏膜下浸润,而不符合上述高危特征,可选择密切随访。
总之,对于微小病灶,应高度重视、精准评估、规范处理,并依据术后病理进行个体化的后续管理。