查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





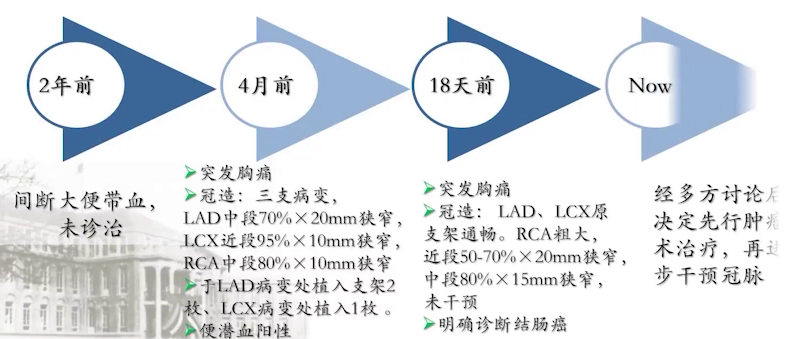
77岁老年女性,主诉间断大便带血2年,发现便潜血阳性4个月。
患者2年前间断大便带血未诊治,4个月前反复胸痛发作,于心内科行冠脉造影,显示三支病变,在前降支和回旋支放置多枚支架,18天前确诊结肠癌。
高血压10余年,服用非洛地平,控制一般。
10年前行卵巢肿物切除术。
青霉素、磺胺过敏。
结肠癌;冠状动脉粥样硬化性心脏病、PCI术后、心界不大、窦性心律、心功能I级;高血压(3级,极高危);2型糖尿病
全身麻醉下行腹腔镜乙状结肠癌根治术
1.术前床旁心超提示左房扩大,三尖瓣轻度反流;冠脉造影显示前降支和回旋支支架通畅,右冠近段50%-70%狭窄,中段80%狭窄。
2.术前访视患者一般状态可,床旁血压为146/72mmHg、心率73bpm。
3.气道评估无异常,双侧Allen试验结果正常。
4.活动耐量方面,患者自述能在病房来回行走500-600米,屏气试验时长为28秒。
1.ASA Ⅲ级,不稳定型心绞痛,中风险手术,METs≥4,RCRI 1分
2.冠心病患者行非心脏手术的麻醉管理:
(1)维持冠脉灌注压;
(2)避免心动过速;
(3)避免心肌收缩力过高;
(4)抑制交感兴奋性;
(5)体温保护;
(6)血液保护;
(7)内环境稳定。
1.第一次手术
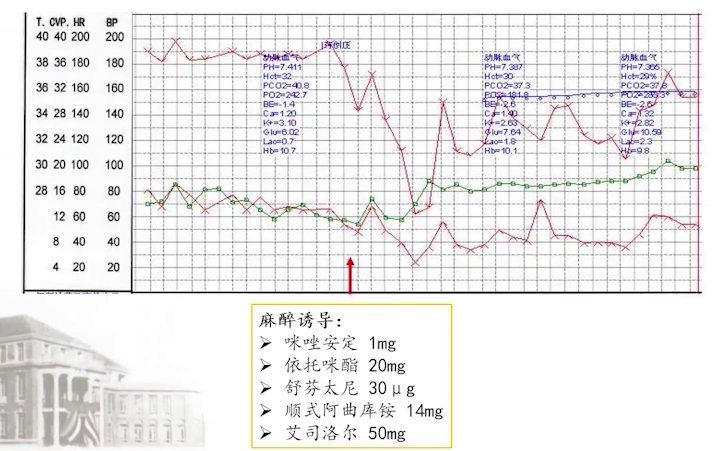
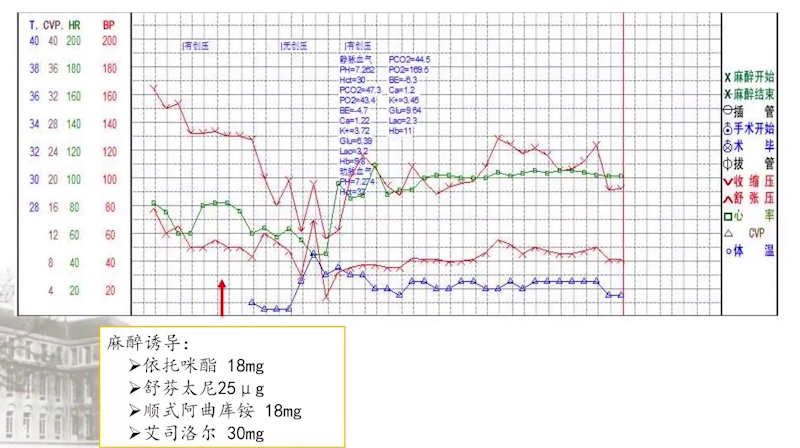
患者入室后常规监测、面罩吸氧,开放静脉后给予咪达唑仑1mg、舒芬太尼5μg,行桡动脉穿刺置管监测有创压。随后给予依托咪酯20mg、舒芬太尼30μg、顺式阿曲库铵14mg、艾司洛尔50mg进行麻醉诱导,诱导过程平稳,插管顺利。
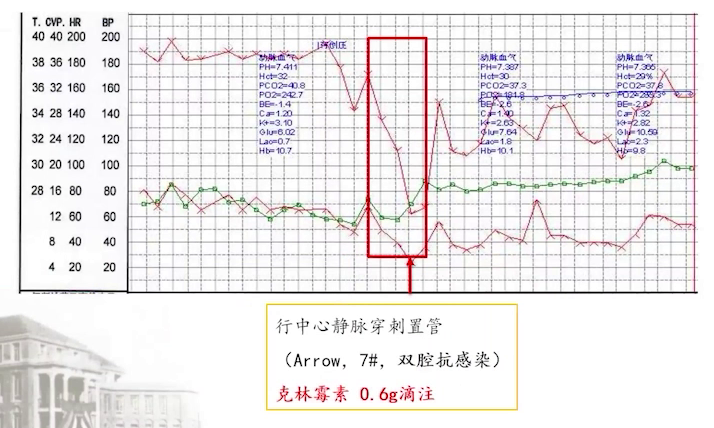
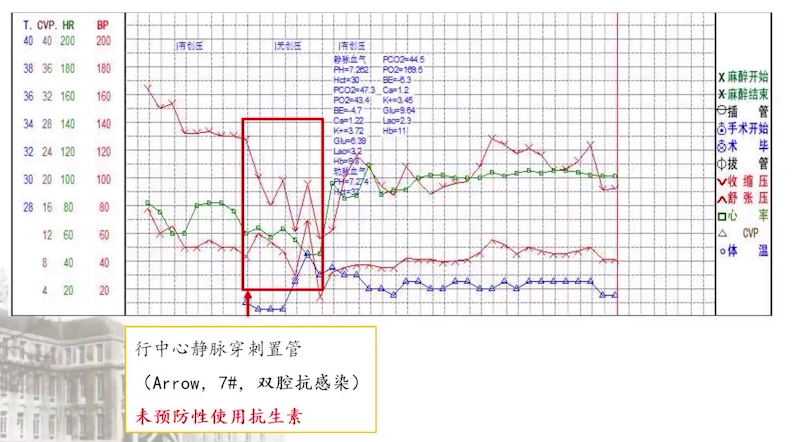
中心静脉穿刺置管时,外周静脉滴注克林霉素0.6g,此时患者血压骤降至60/30mmHg。立即成立抢救小组,停用克林霉素及其他静脉药物,经心电图及超声心动评估,基本排除心源性休克,考虑过敏性休克可能性大。遂进行抗过敏治疗,包括少量多次使用肾上腺素、激素及抗组胺药物,快速补液扩容,使用血管活性药物支持,密切关注心脏事件,预防性使用硝酸甘油。约两个半小时后患者脱机拔管送回ICU。
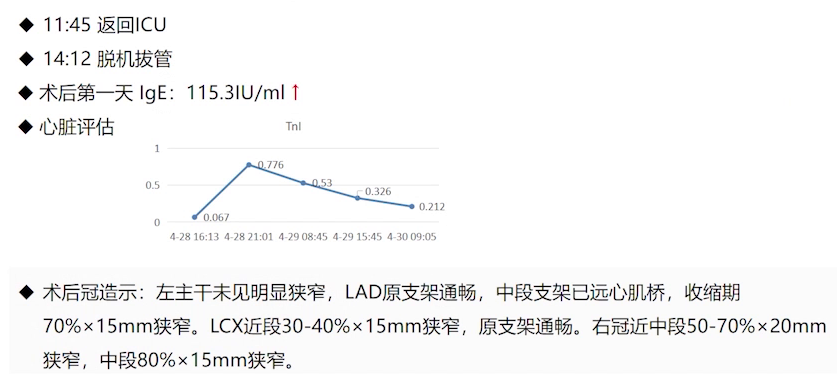
术后第1天检查发现肌钙蛋白I升高,进一步提示过敏性休克可能,此次休克处理及时,未引发严重心血管事件。
复盘反思发现,患者过敏性休克仅表现为低血压,无典型皮疹及气道压升高,结合抗生素过敏史,高度怀疑克林霉素为致敏因素,同时排除麻醉药物及胶体液致敏可能。


2.第二次手术
经过3个月恢复及术前化疗,患者再次手术。此次使用相同麻醉药物,未用预防性抗生素。
中心静脉置管时,患者血压再次骤降,同时心电图显示Ⅱ、Ⅲ、aVF导联ST段抬高,考虑下壁心肌梗死。紧急送往导管室行急诊PCI,于右冠病变处置入3枚支架,送回CCU。
心内科联合查房认为冠脉造影显示斑块稳定,心肌梗死与心脏供需失衡相关,查阅文献考虑患者再次受到过敏性休克打击,诱发冠脉痉挛导致心肌梗死。术后3个月随访,患者发生严重冠脉事件,遗留下壁节段性室壁运动异常。
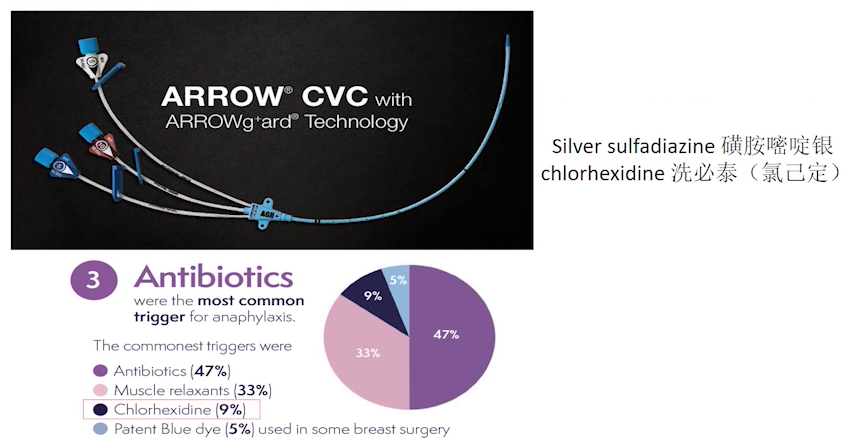
此次未用克林霉素,委托中日友好医院检测过敏原,未发现麻醉药物阳性结果。回溯两次麻醉,发现血压骤降均发生在中心静脉置管时,查阅文献发现自1990年起有患者对中心静脉置管抗感染涂层成分氯己定过敏致过敏性休克的个案报道,且英国研究提示人群中氯己定致敏概率达9%,结合患者磺胺过敏史,高度怀疑中心静脉导管抗感染涂层为两次过敏性休克的过敏原,但未找到适合检测样本。



3.第三次手术
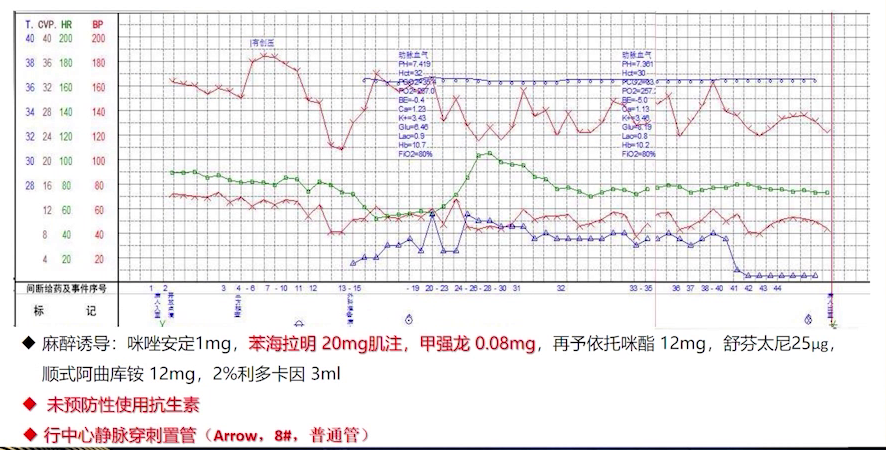
患者表达强烈手术意愿,经充分会诊及准备,4个月后第3次手术。预防性给予苯海拉明及甲泼尼龙抗过敏,采用相同麻醉药物,未用抗生素,选择非抗感染普通中心静脉导管,置管前用生理盐水反复冲洗管路。
此次麻醉诱导过程平稳,插管顺利,患者未再出现血压骤降,顺利完成手术,术后送回ICU并于当日脱机拔管,次日转回普通病房,随访无不适,未发生围手术期严重心血管事件。
查看更多
专家点评
本例冠心病患者非心脏手术围术期多次麻醉诱导后低血压病例,极具特殊性与临床探索价值。患者在经历两次麻醉诱导过程中的危急状况后,依然信任医院并接受第3次治疗,这为临床层层排查、揭开真相提供了完整的诊疗链条。此类“冠心病患者行非心脏手术后不足6个月需限期行中危手术”的情形在临床实践中并不少见,因此其系统的诊疗思路对处理同类疑难病例具有重要的指导与借鉴意义。
回顾诊疗排查进程,从第一次麻醉时因使用抗生素而出现的严重低血压,初步怀疑药物过敏,到第二次麻醉虽未使用抗生素却再次发生类似低血压,并伴有心电图提示急性下壁心梗可能,诊断一度陷入困境。然而,科室凭借床旁超声检查发现患者心脏各室壁运动尚可,与典型心梗表现存在矛盾,这一关键发现促使团队深入复盘。通过聚焦两次事件的共同点,团队敏锐地注意到低血压均发生在放置中心静脉导管后,结合科室常规使用抗感染导管的做法,大胆提出了“导管过敏”的假设。经查证导管包装,最终将可疑过敏原锁定为涂层成分——氯己定。
这一诊断突破得到了文献支持,为进一步验证联系外部课题组为患者完成了为期一周的麻醉药及抗生素过敏测试,结果均为阴性。尽管受限于氯己定制剂的缺乏未能直接检测,但第三次麻醉手术在未使用该类抗感染导管的情况下顺利完成,从临床实践角度反向印证了“氯己定过敏”是根本病因,并明确了此前疑似的心梗表现实为严重过敏性休克的继发结果。