查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





34岁,女性,农民。
间歇性咳嗽、咳痰、呼吸困难9个月,于2024年1月9日首次就诊
患者于2023年4月接触农药粉后出现进行性加重的咳嗽、咳痰、咯血痰及呼吸困难,活动后明显。2023年4月29日于当地医院住院,查BNP 2234 pg/mL,超声心动图提示左室射血分数(LVEF)42%,估测肺动脉收缩压20 mmHg,胸部CT示双肺斑片及条索影,经抗感染、利尿治疗后症状改善。2023年10月1日起再次出现活动后呼吸困难,平路行走200-300米或爬两层楼后胸闷气促,当地治疗缓解(具体不详)。2023年12月17日受凉后咳嗽、咳黄痰,外院胸部CT示双肺支气管血管束增多、散在多发斑片影,心脏超声示LVEF 36%,估测肺动脉压力70 mmHg,予莫西沙星、呋塞米、螺内酯及利伐沙班治疗。2024年1月9日就诊于中日友好医院呼吸与危重症医学科。
肥胖症病史15年,蛋白尿史10余年,2型糖尿病史3年(预混胰岛素治疗,血糖控制不佳),慢性支气管炎病史5年(近3年加重,急性发作3次/年)。
2022年3月起从事无人机喷洒农药工作,每日接触农药粉剂1.5小时;已婚已育,13年前和9年前剖宫产分娩两女。
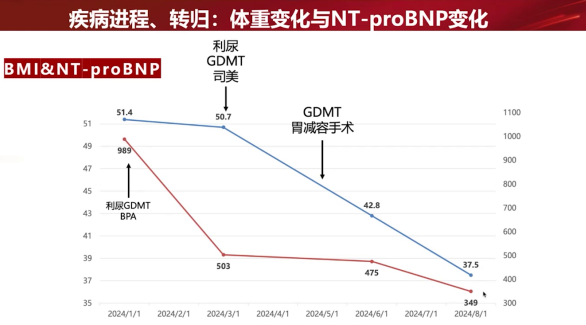
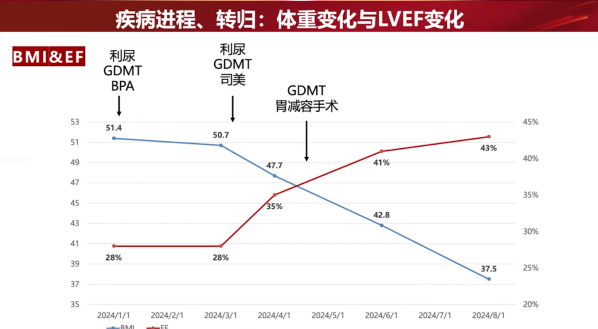
体温36.4℃,心率88次/分,呼吸22次/分,血压94/79 mmHg。体重150 kg,身高162 cm,体重指数(BMI)51.4 kg/m²。心脏听诊P2>A2。
血气分析示低氧血症(氧分压71 mmHg,脉氧95%);
血常规及肾功能大致正常;尿酸528 μmol/L;
总胆固醇和甘油三酯升高;糖化血红蛋白9.6%;NT-proBNP 989 pg/mL;
凝血功能PT延长(19.4秒),纤维蛋白原B 4.39 g/L。
右心导管检查:右心房平均压5 mmHg,肺动脉平均压(mPAP)30 mmHg,肺毛细血管楔压(PCWP)10 mmHg。
肺动脉CT血管成像(CTA):右肺中叶内侧段及下叶内基底段、左肺上叶尖后段肺动脉充盈缺损,提示慢性肺栓塞;主肺动脉明显增宽(横径大于同层面主动脉)。
肺动脉造影:主肺动脉增宽;右肺中叶内侧段主干网状病变;双肺动脉分支未见明显狭窄、闭塞及充盈缺损。
超声心动图(入院时):

睡眠呼吸监测:提示重度成人阻塞性睡眠呼吸暂停低通气综合征(OSAHS)。

患者入院后接受多学科综合治疗(MDT):
1、心力衰竭管理:给予呋塞米利尿减轻充血;并启动指南导向的药物治疗(GDMT):恩格列净、沙库巴曲缬沙坦、螺内酯、比索洛尔和维立西呱。
2、肺动脉高压及慢性肺栓塞治疗:
针对慢性血栓栓塞性肺动脉高压(CTEPH),予利伐沙班20 mg QD抗凝。
对右肺中叶网状病变行肺动脉球囊扩张术(BPA)。
3、呼吸支持治疗:针对重度OSAHS,给予无创呼吸机治疗。
4、肥胖及代谢综合管理:
转至减重中心,予生活方式干预(低碳水高蛋白饮食)及司美格鲁肽治疗,体重由150 kg降至126 kg。
经MDT评估并度过心衰易损期后,于2024年4月29日成功施行胃减容手术。
5、随访与疗效:
·术前(1月-4月):经GDMT及药物减重(司美格鲁肽)后,症状改善,NT-proBNP下降,LVEF由28%轻度恢复至35%,但左室大小(71-72 mm)及球形心形态无显著改变。
·术后1个月:体重126 kg (BMI 47.7),LVEF提升至40%以上,左室大小无变化。
·术后3个月(8月):体重显著降至99 kg (BMI 37.5),左室舒张末期内径由71 mm回缩至61 mm,LVEF提升至42%,心脏形态由球形向长椭圆形恢复。
·术后约7个月(11月):左室舒张末期内径63 mm,LVEF进一步提升至47%,室壁运动曲线(S型)恢复,活动耐量及蛋白尿(24小时尿蛋白定量由2 g降至0.3 g)显著改善。

查看更多
专家点评
1、诊断思维的演变:本例突出了心力衰竭病因诊断的复杂性。初始考虑扩张型心肌病,但患者无相关家族史或典型特征(如“腔大壁薄”),且心室壁厚度正常甚至增厚,不支持原发性扩张型心肌病。通过治疗随访,肥胖被证实为心衰的重要病因。专家强调,病因判断需在动态治疗中不断完善,避免过早下结论。
2、肺动脉高压的分型:患者符合2型(左心疾病相关)、3型(呼吸系统疾病相关)和4型(慢性血栓栓塞性)肺动脉高压的特点,体现了多重病因共存的临床现实。右心导管和影像学检查在分型中起关键作用,但需注意充分利尿可能低估肺毛细血管楔压。
3、肥胖与心衰的机制:肥胖是心衰的上游危险因素,通过多种途径影响心脏:
·机械性:血容量增多、心排血量增大、外周血管阻力下降,导致高动力状态。
·代谢性:慢性炎症、胰岛素抵抗、脂质沉积、心肌纤维化及心包脂肪限制心肌活动。
·继发性:引发高血压、糖尿病、OSAHS等,进一步加重心衰。
专家指出,肥胖与心衰是“多元论”而非“一元论”,临床思维需全面,干预需针对多重可逆病因。
4、减重手术的作用:本例显示,减重手术(胃减容术)联合规范化药物治疗(GDMT)可显著改善心脏结构(左室缩小、几何形状恢复)和功能(LVEF从28%提升至47%)。瑞典SOS研究证实减重手术可预防心衰,但对已有心衰患者的逆转作用尚需更多证据。专家强调,手术需在多学科团队(MDT)保障下进行,严格选择时机(如度过心衰易损期),并加强围术期管理。
5、临床启示:
·对肥胖合并心衰患者,应早期评估代谢因素,个性化制定治疗方案。
·MDT协作(心内科、减重中心、呼吸科等)至关重要,可提高手术安全性和疗效。
·病因治疗是心衰管理的核心,任何可逆因素都应积极干预。
本病例展示了肥胖相关心衰的诊疗挑战与突破,提醒临床医生在复杂病例中保持开放思维,通过随访验证诊断,追求“止于至善”的治疗效果。