查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





撰稿专家:首都医科大学附属北京朝阳医院 杨敏福
中国医学科学院阜外医院 赵世华


存活心肌概念的出现已经有60余年,其临床价值早已深入人心。对于心功能减低且冠脉血运重建治疗风险大的缺血性心肌病患者,如果术前无创影像技术提示有明显的存活心肌,则手术较药物治疗会带来明显获益;相反的,如果存活心肌少或无存活心肌,则血运重建不会带来明显获益。
对存活心肌的恰当治疗可以反映在心功能、生活质量、生存率等多方面。
国外共识推荐等级陆续下调 但是,早期对存活心肌临床价值认知的循证医学证据等级并不高,在21世纪之前的数十年间,没有关于存活心肌临床价值的前瞻性随机对照研究。而20多年的数项大规模前瞻性多中心研究的结果并没有充分证明存活心肌、临床治疗决策、患者受益三者的正向互动关系,存活心肌的临床价值引起了关注和重新思考。基于此,国外的一些专业学会于近期就存活心肌影像技术和临床应用发布了专家共识或科学声明,临床应用指南也陆续对存活心肌在缺血性心肌病临床应用的推荐等级进行了下调。
国内缺乏指导应用的规范文件 与之相对,我国迄今未发布过存活心肌无创影像学评价的规范化文件,业界对于上述研究进展和国外规范化文件的了解可能未完全与时俱进。另外,我国的无创影像技术的应用也与国外存在差异。鉴于此,中华医学会心血管病学分会认为有必要制定一部兼顾普适性和中国现实性的规范化文件,增进业界对该领域现状的了解,规范和推动我国存活心肌无创影像技术的使用。
《共识》首先明确了存活心肌的定义。从病理、临床、影像等不同角度出发,存活心肌的定义和内涵存在差异。临床角度的定义是指经适当的治疗尤其是血运重建之后收缩功能可以改善的心肌。相应各种无创影像技术评价存活心肌效能也应以临床定义为参考标准。《共识》也指出,目前存活心肌的临床定义仍存在不足。因为存活心肌给患者带来的获益不只是功能改善,且有研究表明心肌功能改善和生存获益之间并不总是一致。
《共识》明确了存活心肌的临床分类,指出存活心肌包括顿抑和冬眠心肌,而正常心肌不在存活心肌评价的范畴,并对不同类型的心肌进行了综合比较。同时强调,对于特定的心肌组织,有可能会包含上述一种或多种类型的心肌,从临床角度需要判定其以何种类型为主。
随着各种无创影像技术的发展,目前已经有核医学、磁共振、超声、计算机体层摄影(CT)四大类几十种方法可以用于存活心肌的临床检测。《共识》对上述方法进行了简要介绍(表1),包括成像原理、方法、特点、优势及不足,指出从临床应用的角度,目前国际上循证医学证据相对充分、临床应用相对普遍的是硝酸酯介导的单光子发射计算机断层成像(SPECT)、氟-18标记的脱氧葡萄糖正电子发射断层成像(18F-FDG PET)、负荷超声心动图(DSE)和对比剂钆延迟强化心脏磁共振成像(LGE-CMR)。
表1 主要存活心肌显像方法对比
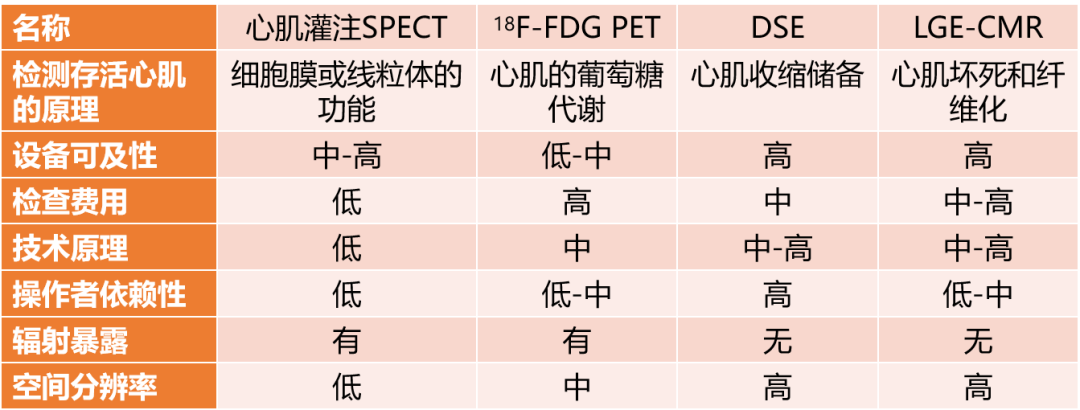
然而,在我国存活心肌无创影像技术的总体应用率较低,其原因包括临床认可度低、显像设备普及性低、负荷试验开展不足等。超声设备最普及,但是DSE的开展数量不足;CMR设备比较普及,LGE-CMR的普及率呈明显上升趋势,但多巴酚丁胺负荷CMR的应用较少;心肌灌注SPECT简单易行,但SPECT的全国装机量不足2000台,限制了该项技术的推广和普及;PET的装机量更少,并且检查费用高昂,短时间内难以普及。
综上,《共识》提出了第一条专家建议:
心肌灌注SPECT、18F-FDG PET、DSE和LGE-CMR是目前最常用、循证医学证据最充分的存活心肌无创影像学技术。虽然4种方法的特点和诊断价值存在差异,但都可以作为检测存活心肌的一线方法。在我国,建议综合考量技术可及性、影像团队专业性和熟练程度等因素,采用适合本单位的存活心肌评价方法。必要时,可以采用两种具有互补性质的技术进行综合评价。
《共识》在本部分就存活心肌的两个主要临床应用价值,结合充分的循证医学证据,进行了深入讨论并给出了专家建议。
首先,《共识》论述了检测存活心肌对心功能改善的预测价值。《共识》指出,在预测室壁运动改善方面,18F-FDG PET的准确性最高,18F-FDG PET和LGE-CMR的灵敏度和阴性预测值最高,而DSE的特异度和阳性预测值最高。尽管其他一些技术可能有更高的预测性能,例如,有研究表明多巴酚丁胺负荷CMR预测室壁运动改善的特异度和阳性预测值要优于DSE,但临床应用并不普及。
《共识》还着重论述了应用存活心肌检测结果预测心功能改善需要注意的几个问题:① 存活心肌的数量和治疗后心功能的改善程度相关;② 存活心肌治疗后不一定能有功能改善,可能和造成心功能异常病因的多样性以及室壁运动改善需要的时间存在显著差异有关;③ 治疗后的心功能改善和生存率提高之间的关系尚存争议,心功能不改善的患者也可以有生存获益。
综上,《共识》提出了第二条专家建议:
心功能改善是缺血性心肌病患者治疗获益的一个方面。在预测心功能改善方面,检测心肌收缩储备功能的影像技术具有更高的诊断特异度,而检测心肌细胞代谢或坏死的影像技术具有更高的灵敏度。临床实践中,建议根据设备、经验、诊疗目的选择合适的影像技术。
存活心肌是否一定意味着生存获益,这是最受关注也是目前争议最大的临床问题。《共识》对有关该问题的临床研究证据和临床指南推荐的历史沿革进行了梳理和论述。
基于早期低级别循证医学证据和临床实践的经验,2012年以前的欧洲和美国相关心脏病学术组织都对缺血性心肌病患者在治疗决策中利用无创影像技术评价存活心肌进行了Ⅱa类推荐。
21世纪以来,国际上陆续开展了3项前瞻性、多中心临床研究,包括PARR-2研究、STICH研究的亚组分析和REVIVED-BCIS2研究的亚组分析。STICH研究和REVIVED-BCIS2研究主要是评价冠状动脉旁路移植术(CABG)和经皮冠状动脉介入治疗(PCI)与药物治疗对缺血性心肌病患者预后的影响,两项研究的亚组分析探索了存活心肌评价的价值。《共识》对上述3项研究进行了详细的介绍和对比分析,论述了各项研究的主要结果,并指出上述3项研究的主体研究均未能证实存活心肌评价对缺血性心肌病患者的血运重建决策产生正面影响。但STICH研究的存活心肌评价方法和标准存在明显不足,而PARR-2的亚组分析则证明了存活心肌数量、多学科经验和配合的重要性。因此,上述研究并不能完全否定存活心肌评价的临床价值,同时展示了前瞻性临床研究所面临的挑战以及未来开展相关研究需要关注的问题。基于PARR-2研究和STICH研究的结果,欧洲和美国相关心脏病学术组织在2016年之后的指南中陆续将存活心肌的临床推荐下调为Ⅱb。《共识》论述了造成存活心肌评价价值低的其他可能原因:① 药物治疗和其他非血运重建治疗的效果不断提升,使得其与血运重建治疗之间的差距不断缩小,能够额外获益于血运重建的患者数量不断减少,鉴别难度不断提升;② 对于受损心肌,只进行“存活”这种单一维度的定性评价已经不能适应临床实践。
因此,对受损心肌进行缺血、顿抑、冬眠、梗死等全面的定量评价,并依此对血运重建患者进行更加精准地甄别,才能充分发挥无创影像学技术在缺血性心肌病患者治疗决策中的作用。
综上,《共识》提出了第三条专家建议:
尽管目前对于缺血性心肌病存活心肌评价的研究结果不一致,但考虑到现有随机对照研究的局限性和临床实践的经验,专家组建议,对于心功能重度减低(左心室射血分数≤35%)的缺性心肌病患者,采用18F-FDG PET或LGE-CMR等更加精准的无创影像学技术对受损心肌的功能、缺血、存活、梗死等进行全面评价,在综合考量临床和造影等多方面信息的基础上,基于存活心肌评价的结果考虑是否进行血运重建治疗。
《共识》在对无创影像技术检测存活心肌的其他临床应用进行了简要介绍后总结指出,缺血性心肌病患者的治疗决策制定始终是临床面临的重要挑战,精准选择能够获益于血运重建和其他有创或高风险治疗的患者,需要全面评价患者、冠状动脉和心肌的信息。随着无创性影像学技术的不断发展,已经能够提供关于心肌形态、功能、存活等全方位的信息。在临床决策中,存活心肌评价仍是缺血性心肌病临床决策的重要考量指标。同时,需要将存活心肌评价无创影像技术进一步规范化、定量化、智能化,并与其他临床信息综合考虑,才能制定更加科学的治疗决策并使患者受益。
查看更多