查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





1.肿瘤:在我国,≥45岁呈明显增加趋势,可表现为咳嗽、咳痰、胸痛、体重下降、发热,以中低热为主,胸部CT可表现为肺部阴影,可行骨穿、PET-CT,肺穿刺进一步明确。
2.结缔组织病:患者常有反复发热、皮疹、关节疼痛等表现,结合患者院外类风湿因子阳性,暂不能排除,入院完善自身免疫相关抗体检查,必要时请风湿科会诊协助诊疗。
血常规:WBC:8.46x10^9/L,N%:74.6%;
CRP:5.50 mg/L;降钙素原:0.13 ng/ml;血沉120 mm/h,铁蛋白387 ug/L;
肝功能:ALT 48 U/L,AST 46 U/L;
细胞因子:白介素2受体:820 U/ml,白介素6:84.2 pg/ml,肿瘤坏死因子α:9.1 pg/ml,
血游离Κ-轻链26.4 mg/L,游离λ-轻链32.2 mg/L,尿Κ-轻链86.5 mg/L;
G试验、GM实验、结核感染T细胞检测、隐球菌乳胶凝集试验(-);
血培养、痰培养(-);
呼吸道病原体九联抗体检测、病毒抗体检测、CMV-DNA、EBV-DNA(-);
肾功能、电解质、心肌标记物、肿瘤标记物、甲状腺功能未见异常;
类风湿因子分型:RF-IgM:>300、RF-IgG:57.8、RF-IgA:51.8;
抗环瓜氨酸肽抗体:146.2R U/ml,抗核抗体测定(-),ANCA(-),HLA-B27检测(+);
心电图、心超、全身浅表淋巴结超声、腹部超声、泌尿系超声:未见异常。
甲状腺彩超:甲状腺两叶结节,TI-RADS 3类。
胸部CT:如图2
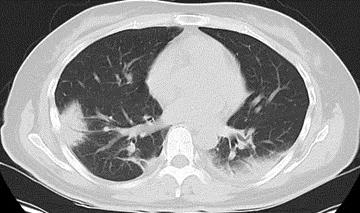
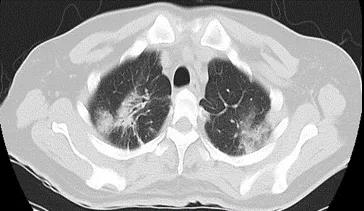
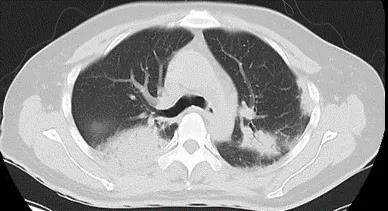
图2 2021.05.08胸部CT:两肺多发斑片状实变影,内见支气管充气征,另见多发条索影
入院后结合患者病史及外院检查结果,予以哌拉西林/他唑巴坦4.5 g q8h ivgtt联合多西环素0.1 g q12h ivgtt治疗,
05.10 患者体温高峰下降,仍波动在37~38℃,自诉双腕关节疼痛消失,左侧腹股沟疼痛缓解。考虑患者发热原因不明,为排除是否血液系统相关疾病,
05.13 行骨髓穿刺+活检术,骨髓涂片:增生性骨髓象,粒系轻度左移,部分伴退行性变。红系轻度增生,部分有血红蛋白充盈不足。片上单核组织巨噬细胞及浆细胞较易见,偶见吞噬现象。骨髓病理:(左髂后上棘)造血组织占70%,见5个髓腔,巨核细胞16个/HPF,成熟的淋巴细胞,浆细胞散在,可见B淋巴细胞呈灶性增生,请临床除外B淋巴细胞增殖性疾病。骨髓流式细胞学检测:阴性。血液科会诊认为暂无血液系统肿瘤依据。
患者虽然体温较前下降,但仍有发热,考虑抗生素治疗效果不明显,为进一步评估患者全身病灶情况,完善PET-CT:① 双肺多发实质影伴周围斑片、纵隔、双肺门及双侧腋窝淋巴结FDG代谢增高,考虑为炎性增殖性病变可能大。余全身(包括脑)PET显像未见FDG代谢明显异常增高灶。② 甲状腺密度不均匀FDG代谢未见异常增高,考虑良性可能大。③ 脂肪肝,脾脏及骨髓反应性改变。④ 左侧肾上腺结节FDG代谢轻度增高,考虑良性可能性大(腺瘤?)。⑤ 左侧髋关节少量积液伴炎症,椎体骨质增生。结合患者自身免疫抗体结果,请风湿科会诊:目前考虑早期关节炎,现类风湿关节炎、强直性脊柱炎诊断证据不足,排除感染后可予甲强龙1 mg/kg/d治疗。
结合PET-CT结果及入院肺部CT影像学变化,05.17行肺穿刺活检,肺组织涂片:可见较多肺泡上皮细胞、巨噬细胞及纤维细胞,其间可见较多中小淋巴细胞,未见恶性肿瘤细胞证据。间质性纤维化改变不能除外。肺穿刺组织病理:(右肺)肺泡间隔增宽,间质纤维增生。肺组织二代测序(mNGS):卷曲乳杆菌(序列数30)。呼吸科会诊考虑诊断肺部阴影:隐源性机化性肺炎可能,感染待排。建议:1.病理再次会诊,明确间质性病变性质;2.可考虑激素治疗(除外感染疾病)。
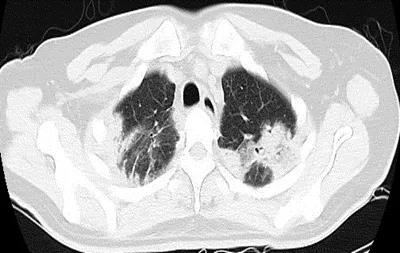
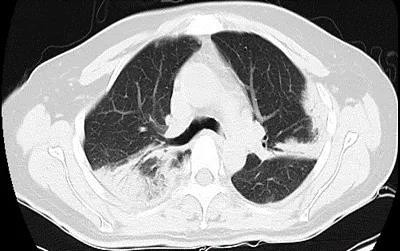
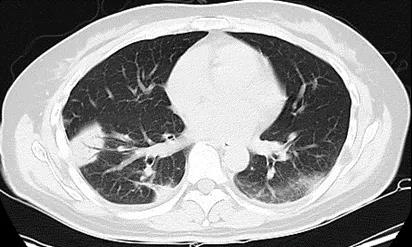
图3 2021.05.17胸部CT:两肺多发斑片状实变影内见支气管充气征,右肺尖病变较05.08进展
05.19 因患者输注多西环素过程中出现不适予停用,继续哌拉西林/他唑巴坦4.5 g ivgtt q8h抗感染。患者体温波动在37.3~38.7℃,一般情况良好,无关节疼痛。鉴于患者住院期间使用哌拉西林/他唑巴坦联合多西环素已可以覆盖大部分G-菌、非典型病原体、放线菌,但患者仍发热,肺部影像学仍在进展,肺组织二代测序均考虑人体共生菌,无明确的病原体提示,肺穿刺组织病理:(右肺)肺泡间隔增宽,间质纤维增生。回顾最初诊断思路,考虑非感染性疾病:机化性肺炎可能性较大。同济大学附属同济医院病理科在诊断隐源性机化性肺炎上有较为丰富的经验,因此,我们将病理片送至同济医院病理科会诊。
05.21 患者体温升至38.9℃,与患者及家属充分沟通病情后予甲泼尼龙60 mg ivgtt qd,05.24停哌拉西林/他唑巴坦。05.28甲泼尼龙减量至56 mg ivgtt qd。经治疗后,患者体温平,复查胸部CT,如图4。
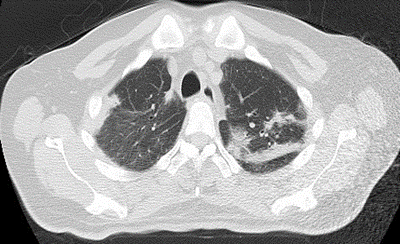
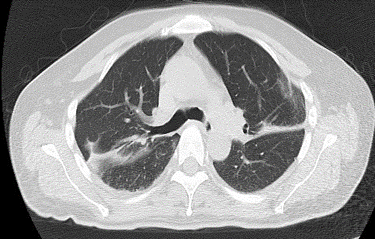
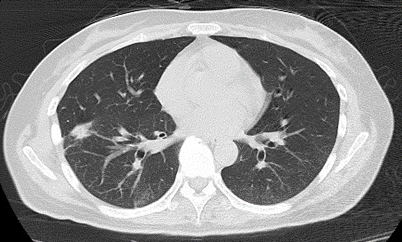
图4 2021.05.28胸部CT
06.01 同济医院病理科会诊肺穿刺活检病理:在慢性炎症灶中见小灶不典型上皮样细胞,结合结核分歧杆菌核酸检测阳性,请首先结合临床排除分枝杆菌病。分子病理:结核分枝杆菌DNA检测(+)免疫组化:LCA(淋巴细胞+)TTF1(+),CKpan(上皮+),SMA(肌纤维+);特殊染色:抗酸(个别可疑+),偏光(-)。考虑患者结核感染不除外。06.01起甲泼尼龙减量至28 mg ivgtt qd,同时请肺科医院会诊。再次回顾诊疗经过,患者使用大剂量甲泼尼龙治疗近10天,体温正常,临床症状缓解,肺部影像学较前明显好转,同时PCR的分子病理检测技术敏感度很高,但外源性DNA的污染容易造成假阳性。故结核分枝杆菌感染存疑。再次送病理片至同济医院病理科复核。
06.02 肺科医院专家会诊:诊断机化性肺炎,同意我科目前治疗。
06.10 同济医院病理科会诊肺穿刺活检病理补充诊断:(肺活检),第二次送检为小片肺组织呈机化性肺炎表现,伴一定量淋巴细胞、浆细胞及嗜酸性粒细胞浸润,复查结核分枝杆菌核酸检测阴性。
患者口服甲泼尼龙片40 mg qd出院。
患者体温平,无关节疼痛,一般情况良好,06.18 减量至甲泼尼龙32 mg po qd,复查胸部CT病灶较前明显吸收,请风湿科会诊,建议每两周减少4 mg甲泼尼龙,2月后复查胸部CT,同时加用羟氯喹0.2 g bid。10.12复查CT(如图5),停用甲泼尼龙。继续我科、风湿科随访。
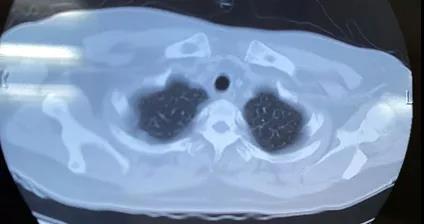
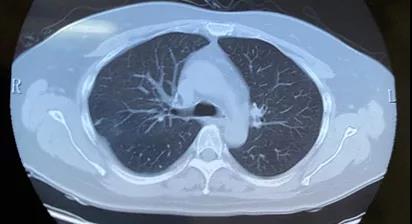
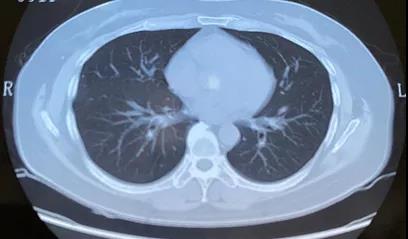
图5 2021.10.12胸部CT
1.该例患者以典型呼吸道症状发病,伴发热,结合影像学首先考虑社区获得性肺炎,同时结合二代测序,予以经验性治疗及针对“所谓”病原体治疗后,病情无好转。此时应重新回顾病史,反思诊断,调整诊疗方案。
2.二代测序很大程度提高了病原微生物检出机会。但通过其检测出的许多微生物的意义尚待明确,应该与患者基础疾病、临床表现、其他检查结果相结合评价其是否为病原菌,是否需要针对其抗感染治疗。
3.隐源性机化性肺炎(COP)大多为亚急性发病,以咳嗽、咳痰、咯血、胸闷、低热、消瘦、以及进行性呼吸困难为主。影像学特征具有“五多一少”特点,即“多发性、多变性、多态性、多肺叶受累、蜂窝肺相对少见”。是一种原因不明的疾病,诊断主要依靠病理学检查。需排除继发性机化性肺炎方能诊断。
在疾病诊治过程中,如果按原有诊断进行治疗效果不佳,首先应重新复习病史,再次评估原有诊断是否成立。肺部病变,除多类病原体所致感染外,尚需注意肿瘤、风湿结缔组织变等许多种疾病,有时还可能是多种病原体混合感染,或感染、非感染性疾病并存。除影像学、支气管镜以及肺泡灌洗液细胞学和病原学检查外,肺穿刺或肺组织切除病理检查可为病灶性质甚至病原学诊断提供有力依据。隐源性机化性肺炎应基于病理诊断,并除外其他疾病。
隐源性机化性肺炎(COP)是一种原因不明的疾病,诊断主要依靠病理检查,相应的临床-放射-病理学定义是指没有明确的致病原(如感染)或其他临床伴随疾病(如结缔组织疾病)的情况下出现的机化性肺炎。
大多为亚急性发病,以咳嗽、咳痰、咯血、胸闷、低热、消瘦、以及进行性呼吸困难为主。少数为急性发病,以急性呼吸窘迫综合征为主(ARDS),很快因急性呼吸衰竭而死亡。肺部听诊部分患者可在中下肺闻及呼吸音的改变,以Velcro啰音、干湿性啰音较多, 暂未发现杵状指、肥大性肺性骨关节病等特殊体征。胸部CT影像学改变为胸膜下为主的实变影伴或不伴支气管充气征,其次为磨玻璃影、结节及肿块影。COP的影像学特征具有“五多一少”特点,即“多发性、多变性、多态性、多肺叶受累、蜂窝肺相对少见”。引用中华结核和呼吸杂志2016年诊疗方案,发热伴肺部阴影诊断流程。如下:
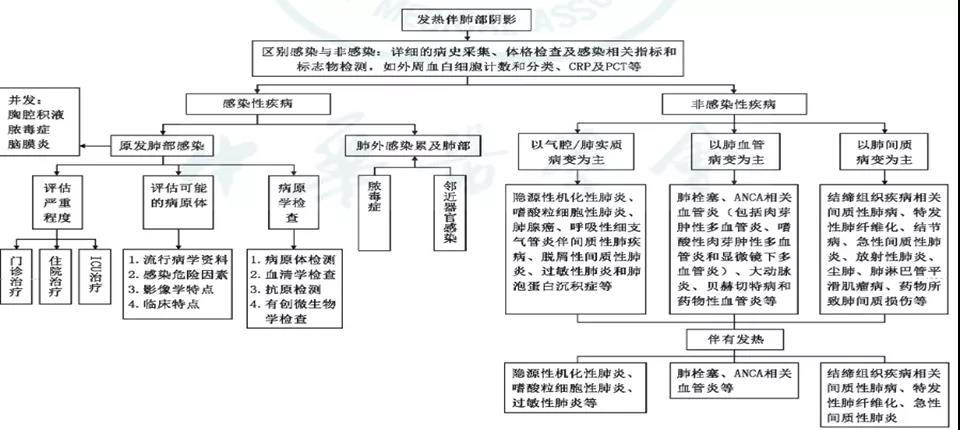
图6. 发热伴肺部阴影诊断流程
Ganesh Raghu等人提出,临床和影像学表现符合图2中特征的患者,即需要考虑COP。活检主要用于排除其他原因引起的机化性肺炎(如恶性肿瘤),以及鉴别一些特殊类型的自身免疫性肺病。HRCT往往可以提供重要的线索,而支气管镜下活检往往可以支持可靠的诊断,而无须借助外科肺活检。当患者在HRCT上发现典型的COP影像学表现,并结合临床表现、支气管活检上的COP证据、支持COP的支气管肺泡灌洗液结果,并排除可导致继发性OP的潜在疾病时,可以对COP进行合理的临床诊断。同时也需要强调,COP不应仅根据组织病理学进行诊断,建议采用多学科诊断方法。当使用皮质类固醇治疗时,临床症状的快速改善及影像学肺部病灶的清除也支持COP的诊断。
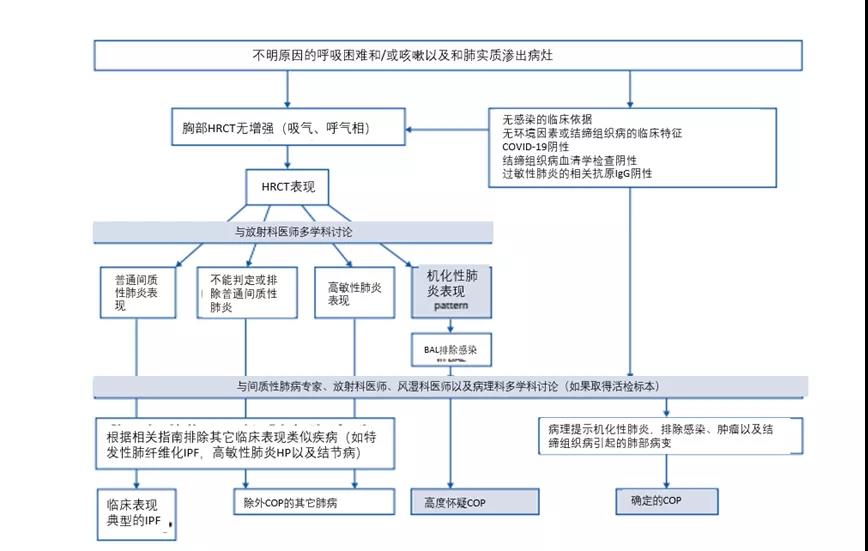
图7. 隐源性机化性肺炎的诊断流程
COP作为一种特殊类型的炎症性疾病。对糖皮质激素较敏感,但剂量目前没有统一的标准。Epler提出了一种激素治疗方案,泼尼松1mg/(kg.d),持续1~3个月;减量到40 mg/d,持续3个月;然后减量到10~20mg/d,持续1年。Lazor等提出了一种新的治疗方案:泼尼松0.75mg/(kg.d),持续4周;0.5mg/(kg.d),持续4周;20mg/d,持续4周;10mg/d,持续6周;5mg/d,持续6周。此方案患者的激素累积量更少,而复发率和死亡率并无升高。
隐源性机化性肺炎是一种预后良好的间质性肺疾病,5年生存率达到73%~98%.死亡病例占患者总数的3%~13%,主要为呼吸衰竭。早期诊断、早期治疗、合理应用激素治疗以及避免激素不良反应的发生,是影响患者预后的重要因素。
作者:
陈茜 四川省科学城医院重症医学科 华山医院培元学员
毕颖敏 徐溯 华山医院抗生素研究所
本文转载自华山抗生素所
查看更多