查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者情况
患者男性,21岁,大学生,因“反复腹痛伴发热1年余”于2022年5月11日入院。
患者1年半余前无明显诱因下出现腹痛,左上腹为主、轻微隐痛,可自行缓解,伴有发热,自测体温最高38.3℃,自行口服调节肠道菌群药物后好转,后每3个月左右上述不适发作一次,性质同前,未重视就诊。
4月余前(2022-01-20)患者无明显诱因再次出现左上腹部疼痛、持续存在、程度不剧,伴发热畏寒,至当地医院就诊。WBC 20.6×109/L,N% 92.4%,CRP 58.78 mg/L;全腹CT:结肠脾曲肠壁增厚,周围少许渗出性改变,炎性病变考虑;肠镜:未见明显异常。考虑结肠炎,治疗上先后予左氧氟沙星、头孢曲松、头孢哌酮舒巴坦抗感染治疗后好转。
6天前(2022-5-5)患者症状再发,2022-5-9至我院急诊就诊。腹部CT平扫:左下腹部分小肠壁肿胀增厚,周围少量渗出,管腔内少量积液,炎性改变。考虑肠炎,予头孢哌酮舒巴坦抗感染治疗,腹痛稍缓解,为进一步诊治收住入院。
1
既往史:
一般健康状况良好,否认内科疾病史,否认长期用药史、过敏史、手术外伤史、不洁饮食史,否认家庭成员类似病史。
2
入院查体:
体温(耳):36.8℃,呼吸:18次/分钟。
脉搏:96次/分钟。
血压:123/88 mmHg。
神志清,精神可,全身皮肤及巩膜未见黄染,全身浅表淋巴结未触及。两肺呼吸音清,心律齐,未闻及杂音。腹软,左上腹轻压痛,无反跳痛、肌紧张,肝肾区叩击痛阴性,Murphy征阴性,双下肢无水肿,病理征阴性。
入院时患者体温已降至正常,监测炎症指标:
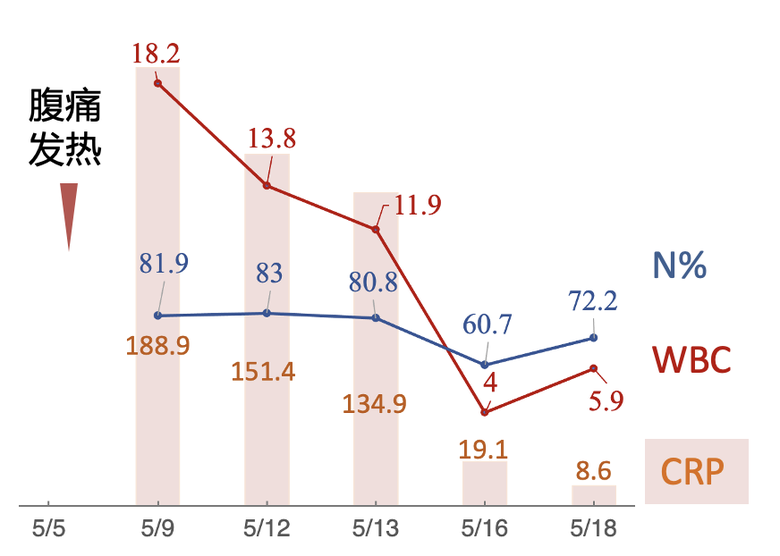
炎症指标:WBC ↑,N% ↑,CRP ↑, PCT ↑,ESR 18mm/h ↑,SAA 559.5 mg/L ↑。
大便常规+隐血试验(OB):未见明显异常。
结核:T-SPOT、PPD试验阴性,胸部CT无殊。
病毒学:CMV-DNA、EBV-DNA、EBV-IgM/IgG阴性。
免疫相关:抗核抗体谱、血管炎相关抗体、免疫球蛋白等未见异常。
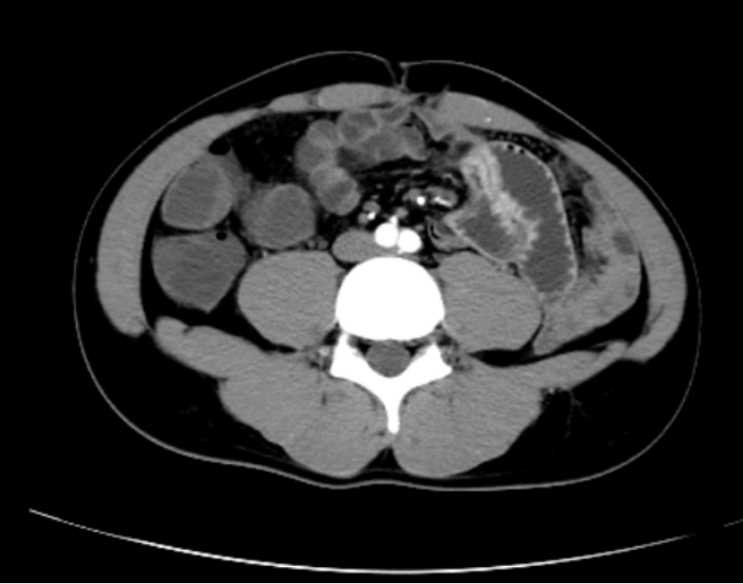
小肠CT造影:左上腹局部小肠段肠壁增厚强化,炎性病变首先考虑,周围系膜渗出及淋巴结肿大。
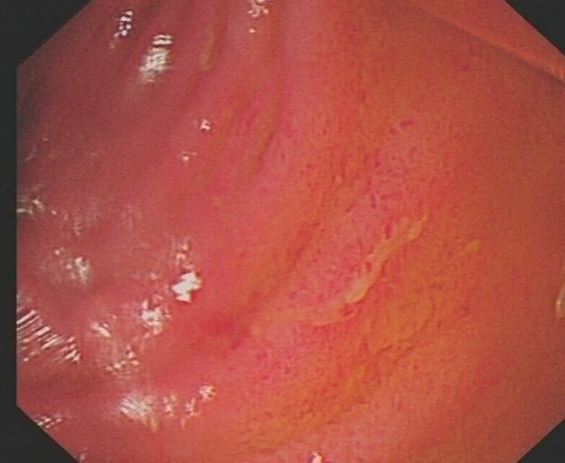
小肠镜:空肠黏膜肿胀伴浅溃疡。
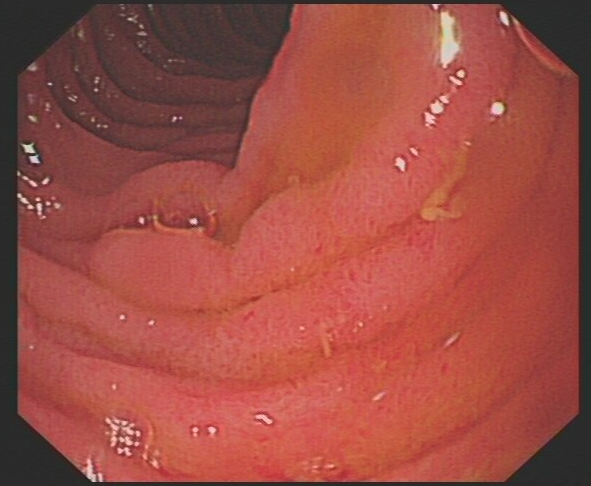
病理:空肠部分上皮损伤,绒毛萎缩 ,间质出血,伴淋巴细胞,浆细胞及多量嗜酸性粒细胞浸润(嗜酸性粒细胞最多处>100个/一个高倍视野),未见活动性炎症。
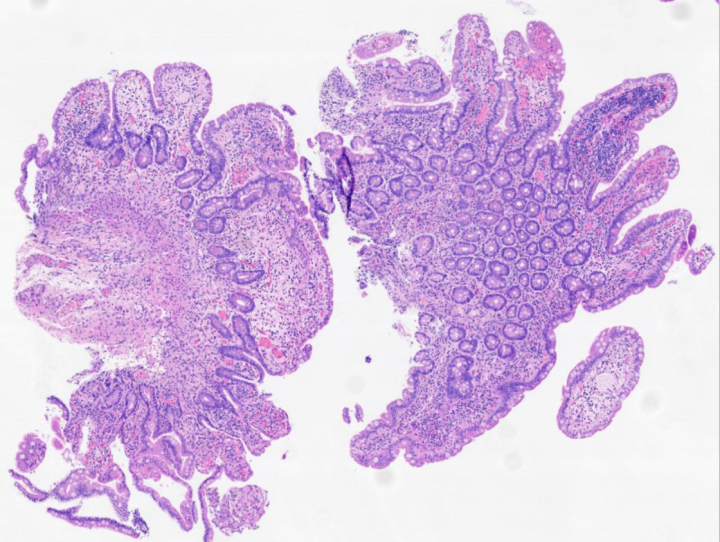

治疗经过:
结合病史、辅检等,考虑“空肠感染性病变”,予抗感染治疗(5-11至5-17),症状好转后出院。
病情再次发作
2022-8-3患者腹痛发热再发,自测体温38.3℃,外院就诊,白细胞 16.96×109/L,中性粒细胞百分比86%,hsCRP 98.7 mg/L,予以美罗培南抗感染治疗后至我院就诊。
入院时体温已降至正常,监测炎症指标:
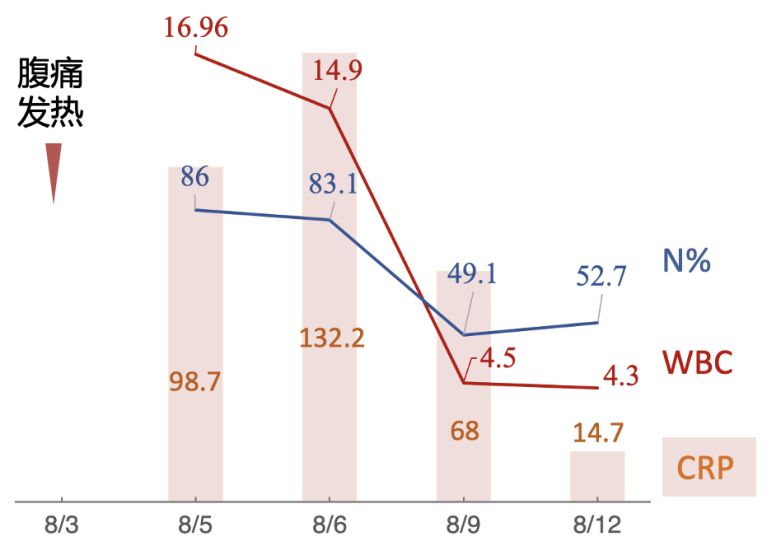
完善检查
大便常规+OB:找虫卵、真菌、原虫、脂肪滴、WBC、OB均(-)。
细菌/真菌/寄生虫感染
肥达氏反应、G试验、弓形虫抗体、丝虫IgG4抗体、广州管圆形虫/肝吸虫/包虫/肺吸虫/猪囊尾蚴/日本血吸虫/裂头蚴IgG抗体阴性。
免疫相关
IgE、IgG4阴性。
肿瘤相关
PET-CT:右下腹局部小肠充盈欠佳伴FDG代谢线样增高,肠管周围及肠系膜根部多个增大淋巴结伴FDG代谢轻度增高;考虑炎性病变可能性大。
2022-8-6腹部增强CT:左上腹小肠壁增厚程度较2022.5.13稍加重及周围渗出稍增多,首先考虑炎性病变。
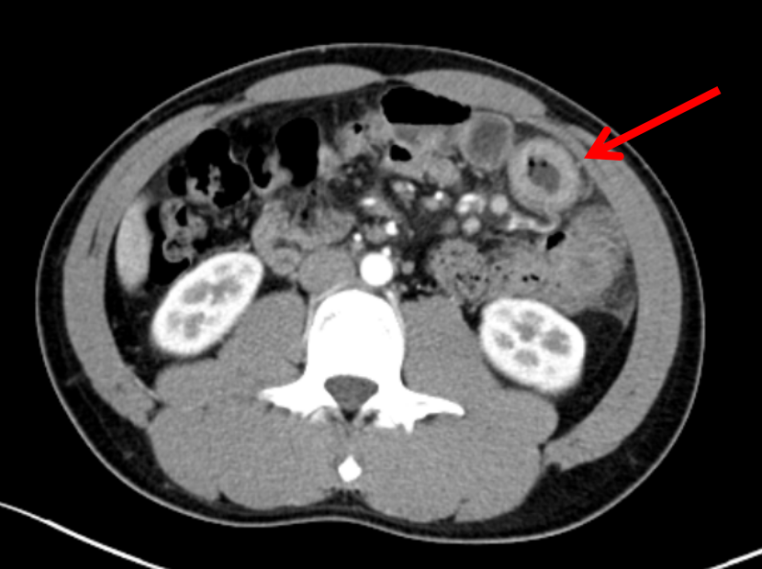
多学科讨论
消化科
患者为青年男性,周期性腹痛发热1年余,每隔3个月左右发作一次,诱因不明显,抗感染或不抗感染治疗均可好转,体温2~3天内可降至正常,腹痛约1周左右可完全缓解。发作时炎症指标显著升高,我科曾行小肠镜检查,提示空肠小溃疡,活检见局部小肠嗜酸细胞升高,但患者外周嗜酸细胞、IgE、多种寄生虫抗体均阴性,PET-CT未见肿瘤征象。患者目前感染、肿瘤、自身免疫性疾病证据不足,可行基因检测等进一步排除自身炎症性疾病等。
感染科
患者反复腹痛伴发热,无明显腹泻,大便常规未见红细胞、白细胞,大便聚卵,大便找原虫未见明显异常,外送寄生虫抗体阴性,感染性腹泻依据不充分。完善检查,未见明显感染性心内膜炎、血管炎依据。本次入院后完善PET-CT,未见明显肿瘤征象。患者5月消化科住院期间完善小肠镜检查,病理提示局部嗜酸性粒细胞增多,需鉴别嗜酸性粒细胞性胃肠炎、淋巴瘤等疾病。
建议患者消化内科再次小肠镜检查,病理组织可外送mNGS检查。必要时完善自身炎症性疾病基因检测。
放射科
患者我院腹部影像学提示左上腹小肠壁增厚强化,此次较前(2022-05-13)进展,邻近系膜渗出及多发肿大淋巴结,炎性病变首先考虑。
病理科
患者小肠镜活检组织,胃、十二指肠、回末及直肠活检病变不明显,病变主要在空肠黏膜,空肠部分上皮损伤,绒毛萎缩 ,间质出血,伴淋巴细胞,浆细胞及多量嗜酸性粒细胞浸润(嗜酸性粒细胞最多处>100个/一个高倍视野),未见活动性炎症。目前活检组织没有肿瘤及炎症性肠病病理诊断依据。局部嗜酸性粒细胞增多浸润,需考虑的鉴别诊断包括嗜酸性粒细胞性胃肠炎,过敏性肠炎,药物性肠炎,感染(如寄生虫)及少数血管炎(如紫癜恢复期等)。
综上,患者周期性发热,伴腹痛、高炎症状态,多次完善感染、免疫性疾病、肿瘤等筛查均无阳性结果。再次复核患者既往史,屡次发热、抗感染或不抗感染治疗均可自行恢复,需考虑发热为自限性,充分除外感染及肿瘤疾病、免疫性疾病后考虑需进一步评估是否存在自身炎症性疾病可能。患者此次发热、腹痛及炎症指标已明显好转,暂不考虑再次小肠镜检查,建议患者家属行全外显子组测序,患者及家属了解并同意外送基因测序。

全外显子组测序结果:
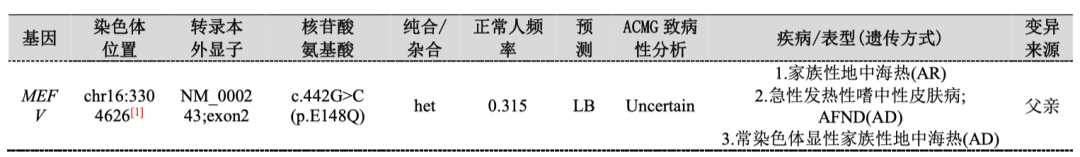
最终临床诊断考虑:家族性地中海热。
述评
家族性地中海热(FMF)是一种遗传性自身炎症性疾病,致病基因为MEFV。
MEFV基因编码一种叫做Pyrin的蛋白,主要表达于多形核白细胞和单核细胞,主要功能是连接炎症小体、多蛋白信号复合体,是炎症小体的负调控因子。
MEFV基因的致病突变可导致Pyrin数量减少或功能改变,从而启动炎症级联反应,导致FMF发作。FMF的临床表现严重程度和类型在不同地区有很大差异,这种变异可能是由于MEFV突变差异、遗传修饰和相关环境因素。
在地中海地区的常见突变为M694V,往往症状较重,而亚洲地区E148Q更为常见。FMF的临床诊断标准采用Tel Hashomer标准(见表1)。临床诊断困难但高度怀疑者,可进行基因检测或秋水仙碱治疗协助诊断。
表1 家族性地中海热临床诊断标准

本例患者尽管没有明确的家族史,但通过层层抽丝剥茧最终发现了反复腹痛发热的元凶,患者的父亲携带MEFV基因突变,尽管他未曾发病,但今后若出现类似的症状,也能尽早地明确病因,从而得到恰当的诊治。
随着我们对肠道疾病认识的加深,除IBD外的疑难复杂肠道疾病也日益增多,特别是一些罕见的自身炎症性疾病,由于单基因或多基因突变,导致固有免疫失调而引起全身炎症反应,常常伴有消化系统症状,值得我们的关注。自身炎症性疾病的临床表现复杂多样,尤其是成年起病的患者,更不易想到遗传性疾病的可能。近年来转诊到我们中心的疑难肠病患者越来越多,我们通过多学科协作以及基因检测等技术,诊断了一系列以消化系统症状为首要表现的疑难病例,包括家族性地中海热、遗传性血管性水肿、SLCO2A1基因相关慢性肠病等,基因相关性疾病值得关注和研究。
作者:邵逸夫IBD团队
转自:邵逸夫医院消化内科
查看更多