查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





社区获得性肺炎(CAP)是全球重要的公共卫生挑战之一,尤其对老年人、免疫功能低下者、合并慢性疾病者及年幼儿童等易感人群造成严重影响。本文结合并对比《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》《美国胸科学会(ATS)与美国传染病学会(IDSA)成人社区获得性肺炎诊断与治疗指南(2019版)》(以下简称2019 ATS/IDSA指南)、《欧洲呼吸学会(ERS)、欧洲重症医学会(ESICM)、欧洲临床微生物与感染病学会(ESCMID)、拉丁美洲胸科学会(ALAT)重症社区获得性肺炎管理指南(2023版)》(以下简称2023 ERS指南)以及《社区获得性肺炎的诊断与治疗——ATS官方临床实践指南(2025)》(以下简称2025 ATS指南)4部国内外指南,共同探讨肺炎诊疗的进展与变化。尽管各指南在格式和核心内容上不尽相同,但其共同目标在于“以高质量证据回应亟待解决的科学问题,并以适合读者阅读的方式呈现指南内容”。
是否应在重症社区获得性肺炎(SCAP)患者的血液或下呼吸道标本中增加快速分子诊断方法?2023 ERS指南建议,在对SCAP采用或考虑非标准经验性治疗时,推荐送检下呼吸道标本,进行包括病毒和细菌在内的多重PCR检测。国外指南之所以推荐多重PCR,主要基于其成本、结果可靠性及可及性。快速多重PCR的最大优势在于能迅速检出可能耐药的病原体(如铜绿假单胞菌和肠杆菌科菌)。潜在风险在于PCR假阳性可能导致不必要的抗菌药物升级,但证据显示多重PCR假阳性较少见,尤其对耐药菌。然而,基于此调整抗菌药物的成本效益、安全性及有效性仍缺乏严谨证据。
对于NGS等测序技术,应在特定条件下使用——如患者表现为急危重症(如脓毒症休克、血流感染、脑膜炎、重症肺炎、复杂性腹腔感染、骨髓炎和脓毒性关节炎、坏死性筋膜炎等),且不能排除感染因素,或考虑存在或并发危及生命的严重感染时,建议在常规检测基础上或同步开展mNGS检测。
肺部超声能否替代胸部X线作为肺炎的诊断工具?2025 ATS指南建议,对于疑似肺炎的成人患者,肺部超声可取代胸部X线用于肺炎诊断,前提是医疗资源可及且医师掌握相关操作技能(有条件推荐,证据质量低)。王一民教授指出,未来研究方向包括:一是评估不同严重程度肺炎患者在不同医疗场景下各类检查方法的准确性;二是直接比较经肺部超声与胸部X光确诊的CAP对临床结局(如治疗反应、疗效及预后)的影响。
对于SCAP的初始治疗,为降低病死率或并发症,应选用大环内酯类还是喹诺酮类药物作为β-内酰胺药物的合并用药?2023ERS指南建议,在经验性治疗住院SCAP患者时,推荐选用大环内酯类(而非喹诺酮类)作为β-内酰胺类药物的联合用药(有条件推荐,证据质量极低)。
我国CAP指南反复强调——应避免选择过度抗感染治疗方案。低危患者无需住院,应综合年龄、基础疾病特点及病原学倾向,选择适合门诊使用的药物。门诊宜选用口服、生物利用度高的药物,如阿莫西林或阿莫西林克拉维酸。对于青年无基础疾病且怀疑支原体感染的患者,可口服多西环素或米诺环素。
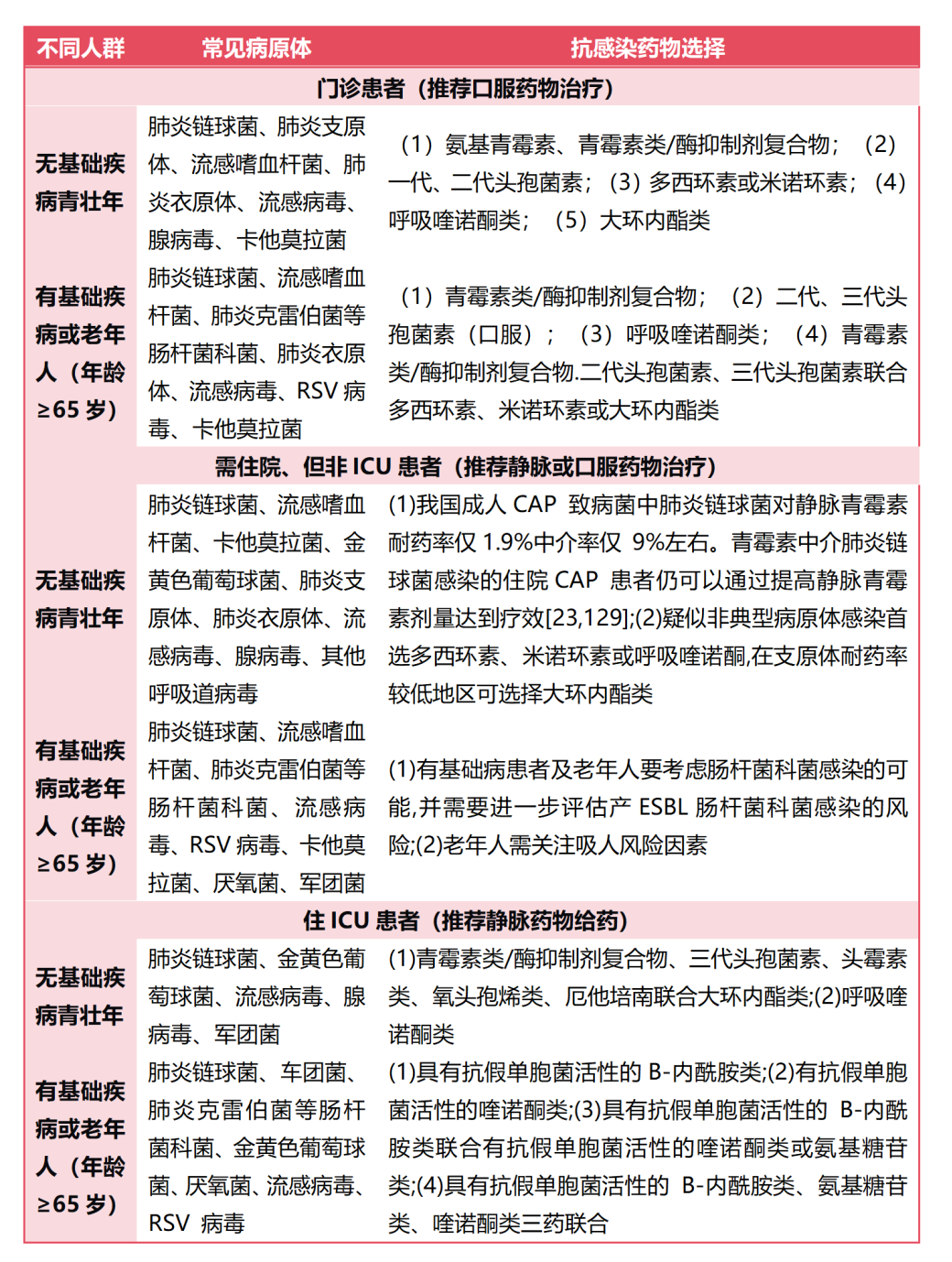
王一民教授强调以下三点:一是门诊患者的经验性抗感染治疗应“够用即可”;二是非ICU住院患者推荐单用β-内酰胺类,或联合多西环素、米诺环素/大环内酯类,或单用呼吸喹诺酮类;三是ICU患者除肺炎链球菌外,重症患者需考虑军团菌、金黄色葡萄球菌感染可能,流感季节应警惕流感病毒感染。仅老年有基础疾病且住ICU的患者,才推荐联合使用喹诺酮类。
近年来,新型抗菌药物的上市为临床治疗提供了更多选择。奥马环素作为第三代四环素类抗菌药物,于2021年在中国获批用于CAP,适用于肺炎链球菌、金黄色葡萄球菌、流感嗜血杆菌、肺炎克雷伯菌及非典型病原体引起的CAP。来法莫林为截短侧耳素类抗菌药物,2023年11月在中国获批用于CAP,适用于肺炎链球菌、金黄色葡萄球菌、流感嗜血杆菌及非典型病原体所致的CAP。
关于病毒性肺炎是否应该进行抗生素治疗,可能存在分层获益,具体见下表。

与不使用血清标志物指导下的抗感染治疗相比,血清降钙素原的使用是否可缩短抗感染治疗疗程并改善临床结局?2023ERS指南推荐使用PCT用于缩短SCAP抗感染治疗疗程(有条件推荐, 低证据质量)。使用时必须结合临床评估, 且不适用于已达临床稳定或抗感染治疗已持续5~7天的患者。
我国CAP指南主要依据“治疗后评价与处理(以临床评估为主)”。目前关于CAP抗感染疗程尚无统一标准,一般根据病程判断:①退热后48~72小时且主要临床症状缓解后停药;②轻中度CAP疗程5~7天,重度或伴肺外并发症者可适当延长;③非典型病原体治疗反应较慢者可延长至10~14天;④金黄色葡萄球菌、铜绿假单胞菌、肺炎克雷伯菌或厌氧菌等易致肺组织坏死的病原体,疗程可延长至14~21天。如何在保证充分疗程的同时减少不必要的抗菌药物使用?王一民教授介绍,目前主要停药依据有两种:一是动态临床评估(如美国IDSA的临床稳定标准),二是降钙素原水平。
对于病情正在好转的成人CAP门诊或住院患者,抗生素的合适疗程是多久?2019 ATS/IDSA指南推荐,抗生素应持续使用至患者达到临床稳定(生命体征如心率、呼吸频率、血压、血氧饱和度、体温恢复正常,进食能力及心理状态恢复),总疗程不少于5天(强推荐,中等证据水平)。
对于病情改善的CAP患者,是否需要复查胸部影像?2019 ATS/IDSA指南建议,症状在5~7天内缓解的成人CAP患者,无需常规复查胸部影像(有条件推荐,证据质量低)。
对于已达临床稳定的成人CAP患者,抗生素疗程是否可短于5天?2025 ATS指南建议:门诊CAP患者若已达临床稳定,疗程可短于5天(最短3天),而非5天或更长(有条件推荐,证据质量低);非重症住院CAP患者若临床稳定,疗程也可短于5天(最短3天)(有条件推荐,证据质量低);重症住院CAP患者若临床稳定,仍建议疗程为5天或更长(强推荐,证据质量低)。需延长疗程的情形包括:特定病原体(如金黄色葡萄球菌、铜绿假单胞菌、军团菌等)、肺炎并发症(如脓胸、脓肿、菌血症等)、基础肺部疾病、妊娠、近期使用抗生素、近期住院或长期护理机构居住史。
对于确诊流感的SCAP患者,是否应在标准治疗方案中加入奥司他韦?2023 ERS指南建议:对经PCR证实的流感引起的SCAP患者使用奥司他韦(有条件推荐,证据质量极低);若无法进行PCR检测,建议在流感季节经验性使用奥司他韦(有条件推荐,证据质量极低)。王一民教授指出,怀疑流感病毒感染应尽早抗病毒治疗。《柳叶刀·呼吸病学》发表的研究显示,轻症流感及时应用神经氨酸酶抑制剂可缩短症状缓解时间;然而,神经氨酸酶抑制剂在重症流感中的价值仍有争议。目前,关于重症病毒性肺炎患者是否需使用抗病毒药物的循证证据尚不充分。
与不使用糖皮质激素的患者相比,应用糖皮质激素能否使某些特定SCAP患者获益?与不使用糖皮质激素的患者相比,应用激素是否能使特定SCAP患者获益?2023 ERS指南建议,对于伴休克的SCAP患者,推荐使用激素(有条件推荐,证据质量低)。病毒导致的SCAP(如流感、SARS、MERS)、未控制的糖尿病及其他需使用激素的患者不在推荐范围内。
2025ATS指南则强调“有条件下推荐使用糖皮质激素”。对于非重症CAP的成年住院患者,不给予全身性糖皮质激素治疗(强推荐,证据质量低);对于重症CAP的成年住院患者,建议使用全身性糖皮质激素治疗(有条件推荐,证据质量较低)。出现以下情况倾向于使用激素:症状出现至就诊时间短、收治ICU、呼吸衰竭(氧合指数P:F<300)、炎症标志物升高(如C反应蛋白、白细胞介素)。以下情况倾向于不使用激素:症状出现至就诊时间长、重症CAP病程长(如超过72小时)、无呼吸衰竭、炎症标志物正常或偏低、存在激素禁忌证(如流感、曲霉病、血糖控制不佳、近期胃肠道出血)、妊娠等。
应用耐药菌预测性评分,是否能指导更合理的抗感染药物使用并改善患者结局?2023 ERS指南建议,应基于流行病学、既往定植情况及特定危险因素,综合指导耐药病原体识别和经验性抗感染治疗决策(有条件推荐,证据质量中等)。王一民教授强调,应根据患者的耐药风险调整治疗方案。
最后,王一民教授总结指出,当前肺炎诊疗已取得显著部分进步,但仍需在宿主与病原体相互关系层面开展更深入研究,包括宿主共病与免疫功能对感染的影响、病原检测技术的进一步优化、宿主因素对肺炎发生与预后的预测价值等。但肺炎的精准预防、诊断和治疗仍面临诸多挑战,未来仍需结合临床实践推动肺炎诊疗的规范与优化。
感谢王一民教授审阅
王一民
中日友好医院
国家呼吸医学中心
呼吸与危重症医学科 科主任助理
兼任武汉市金银潭医院呼吸与危重症医学科主任
中华医学会呼吸病学分会 (CTS) 与美国胸科医师学院 (ACCP) 认证PCCM专科医师
中国医师协会呼吸医师分会青年委员会委员
中国医疗保健国际交流促进会临床微生物与感染分会常委
北京医学会临床药学分会委员
2020年北京市优秀医师
主要投身于呼吸系感染和新发突发呼吸道传染病临床诊治工作,参与卫生健康委抗菌药物科学管理、流感防控等工作。
主持并参与重大专项3项,北京市科委重点攻关项目2项,医科院创新工程1项,第一作者(或通讯)发表SCI论文9篇(Lancet RM, ERJ等)
参编或编译书籍5部
CAP-China(中国肺炎研究协作组)联合发起人
查看更多