查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





1) 基本情况:患者为67岁老年男性,因血压升高30年,右肾上腺旁占位进行性增大8年入院。30年前无明显诱因出现头晕伴恶心,测血压升高,开始口服复方降压片,血压控制尚可。13年前坐车时突发头晕头痛,测血压190/100mmHg,胸部CT检查发现右侧肾上腺内侧肢及结合部低密度影,考虑腺瘤可能。
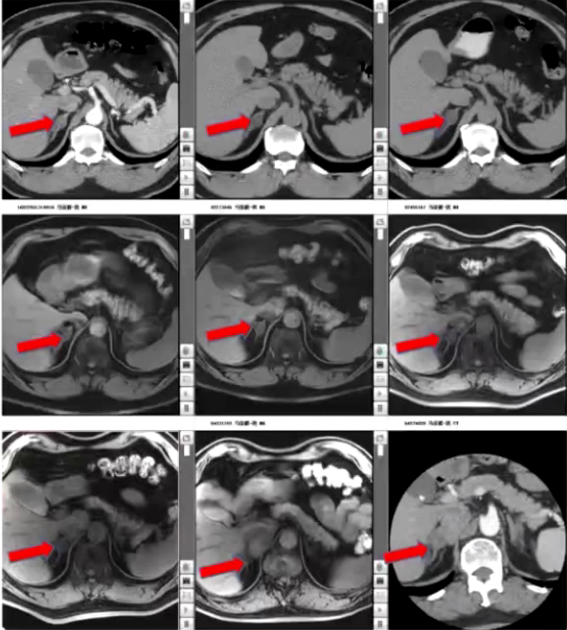
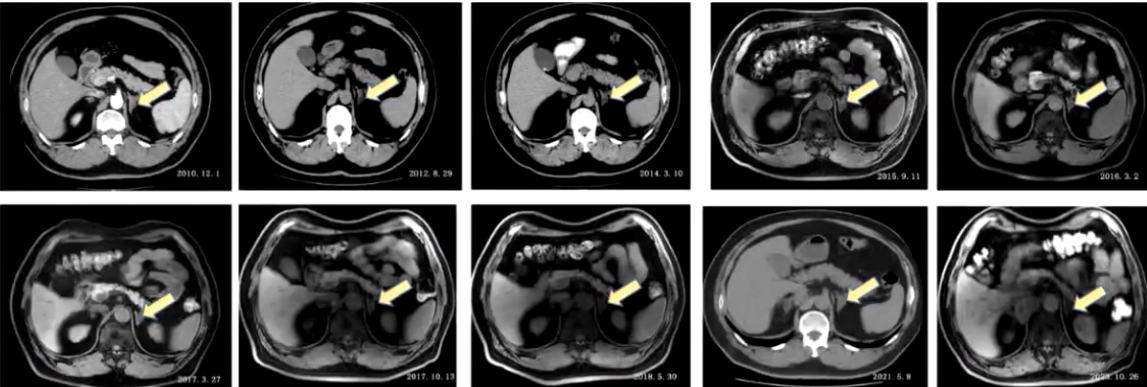
2) 入院前检查:2010年11月血钾4mmol/L,卧位肾素活性0.25ng/mL/h,醛固酮107pg/mL,立位肾素活性1.1ng/mL/h,醛固酮141pg/mL,卡托普利试验未被抑制,去甲肾上腺素0.682pmol/mL,肾上腺素0.03pmol/mL,多巴胺0.121pmol/mL,24小时尿香草苦杏仁酸(VMA)19.6mg。腹部增强CT提示双侧肾上腺结节影,多发腺瘤,右侧1.6cm×0.9cm,左侧0.8cm×0.8cm,不除外合并双侧肾上腺增生。垂体MRI未见异常,考虑原发性醛固酮增多症可能性大。因双侧肾上腺腺瘤,行双侧肾上腺静脉取血术,考虑采血并不在位,患者要求保守治疗,予硝苯地平控释片、螺内酯、氯沙坦钾控制血压,后调整降压方案为硝苯地平控释片、螺内酯、酒石酸美托洛尔片,血压控制在130/70mmHg左右。此后定期复查影像检查,双侧肾上腺腺瘤变化不大。
3) 病情转折:入院前两个月,患者自觉偶有头痛,夜尿增多,近半年体重下降10kg。2023年10月17日复查,肾素水平119.6pg/mL,醛固酮65.3ng/dL,24小时尿香草扁桃酸(VMA)14.45mg/24h,较起病初期明显增高。肾上腺MRI显示双侧肾上腺多发结节,较前变化不明显,胆囊结石较前增大,右侧膈肌脚旁肿块4.3cm×2.6cm较前增大。患者以“肾上腺占位及膈肌脚旁占位”收入院。
4) 既往病史:患2型糖尿病3年,口服吡格列酮、二甲双胍、阿卡波糖,血糖控制尚可。否认传染病、心脑血管疾病及精神疾病史。磺胺及庆大霉素过敏(皮疹),否认食物过敏史。有吸烟史20年,每天20支,已戒;饮酒史三十余年,每天4-5两。家族史方面,母亲有肾上腺占位疾病,妹妹有膈肌占位相关疾病,父亲、两个弟弟患有高血压,母亲及一个弟弟患有糖尿病,母亲患有多发性骨髓瘤,父亲患有喉癌、甲状腺癌、食管癌,66岁因脑出血去世,祖父及叔叔患有食管癌,外祖母患有肺癌。
血压140/72mmHg,卧位血压136/68mmHg,立位血压94/63mmHg,BMI为25.95kg/m²,体型为轻度超重。四肢末梢稍凉,甲床颜色较白,按压充盈不佳。入院诊断考虑腹膜后肿物(右侧膈肌脚旁)、原发性醛固酮增多症维持既往诊断,患者合并双侧肾上腺腺瘤、高血压3级(高危)、2型糖尿病、胆囊结石。
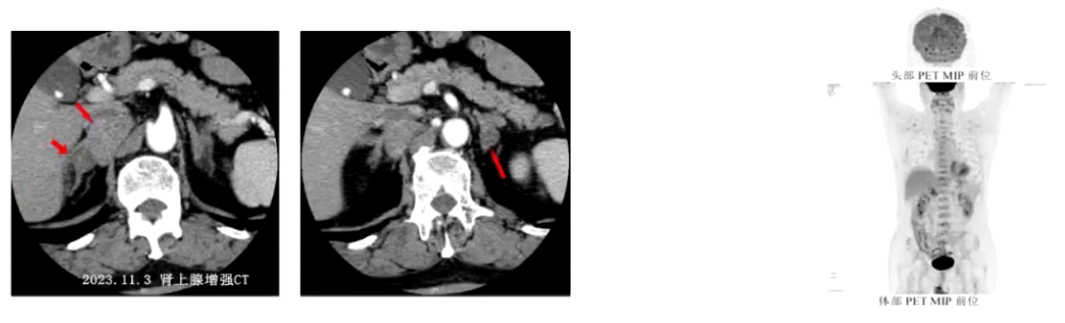
1) 病因探寻:患者此次血压波动,既往原发性醛固酮增多症诊断明确。血儿茶酚胺提示甲氧基去甲肾上腺素2026.6pmol/L、甲氧基肾上腺素792.6pmol/L,均超过参考范围。肾上腺CT提示右侧肾上腺内侧下腔静脉与右侧膈肌之间肿块影4.3cm×2.6cm,考虑神经源性肿瘤,原有双侧肾上腺多发腺瘤仍存在。PET-CT检查提示双侧肾上腺多发低密度结节,部分代谢活性增高,为功能性腺瘤,右侧膈肌角旁代谢活性增高的软组织密度肿块性质待定,不完全除外低度恶性肿瘤可能。结合患者右侧膈肌脚旁占位逐年增大、体重减轻、周围循环充盈欠佳、体位性低血压、血尿儿茶酚胺指标升高,考虑副神经节瘤为此次病情变化主要原因。
2) 定义与流行病学:嗜铬细胞瘤起源于肾上腺髓质,副神经节瘤起源于肾上腺外的交感神经链,且具有激素分泌功能,主要合成分泌和释放大量儿茶酚胺,引起血压升高和代谢性改变等一系列临床症候群,两者统称为PPGL。PPGL是引起内分泌性高血压的少见神经内分泌肿瘤,国内无确切发病率和患病率数据,国外报道发病率为每百万人每年2-8例,10%-20%发生在儿童,患者生前未被诊断而在尸检时PPGL检出率为0.05%-0.1%。发病高峰为30-50岁,男女发病率基本相同,43%-71%的成人和70%-82%的儿童转移性PPGL发病与编码SDHB的基因突变有关。遗传性PPGL患者起病较年轻,易呈现多发性病灶特点。
3) 临床表现:患者可能出现阵发性血压升高,或持续性血压升高基础上阵发性加重,部分高血压与低血压交替发生,可出现头痛、心悸、大汗三联征,体型大多消瘦。CT或核磁显示密度不均的圆形或类圆形密度影,肿瘤内常有出血坏死或钙化,瘤体可被造影剂增强,转移性瘤体较大,密度不均,外形不规则,可有周围组织浸润。可总结为“6H”,即头痛、心悸、多汗、高血压、高代谢状态、高血糖,本病例患者有头痛、心率增快(心悸表现)、高血压体现,但因症状无特异性,既往未被发现。
4) 分期标准:目前采用ACC的肿瘤分期标准,即传统的TNM分期。T分为T1期(肿瘤最大径<5cm,无肾上腺外浸润)、T2期(肿瘤≥5cm或任何大小无瘤外或肾上腺外浸润的交感神经副神经节瘤)、T3期(侵入周围组织或器官的任何大小肿瘤);N指淋巴结转移,分为无淋巴结转移和有局部淋巴结转移;远处转移分为M0(无远处转移)、M1a(远处转移到骨)、M1b(远处转移到淋巴结、肝或肺)、M1c(骨和多个其他部位的远处转移)。结合本病例患者影像评估结果,考虑目前为T2期肿瘤。

1) 方案调整:患者入院时血压135/72mmHg,心率72次/分,之前降压方案为螺内酯、酒石酸美托洛尔缓释片、硝苯地平控释片。明确诊断并打算治疗后,调整为螺内酯片20毫克,每日两次和甲磺酸多沙唑嗪缓释片睡前4mg。经过两周多术前准备,患者血压110-130/60-80mmHg,心率60-80次/分。
2) 准备标准:持续性高血压患者血压小于等于140/90mmHg,阵发性高血压发作频率减少、幅度降低,血容量恢复(红细胞压积降低、体重增加、肢端温暖、无明显体位性低血压),高代谢症候群及糖代谢异常改善,术前药物准备时间一般2-4周,伴有严重并发症的患者,术前准备时间相应延长。
3) 手术过程:11月29日全麻下行腹膜后巨大肿瘤切除术、右侧肾上腺肿瘤切除术。术中发现肿瘤位于腔静脉背侧、肾动脉上方,位置凶险。对肿瘤进行剥离,完整取出,游离右侧肾上腺,完整切除右侧肾上腺腺瘤。手术切下大体标本,较大肿瘤约4.5cm×4.0cm×3.0cm,表面包膜完整,切面灰黄灰红色,质地柔软,另一枚小的切面呈金黄色,质地柔软。免疫组化检查显示,腹膜后肿瘤的副神经节瘤大体未见明确肿瘤性坏死,未见明确脉管侵犯,部分区域浸润包膜累及周围软组织,Syn(+ + +),CgA(+ + +),S-100(+),Ki-67<1%。

肾上腺皮质腺瘤部分也进行了相关免疫组化检查。病理检查证实之前判断,出院诊断为副神经节瘤,分期为T2N0M0,同时延续原发性醛固酮增多症诊断。

1) 靶向放射性核素治疗:根据分型不同,对无法手术切除的患者进行区分治疗。
2) 传统化疗方案:公认采用CVD方案,用于快速进展的转移性副神经节瘤,尤其适用于瘤体巨大伴严重肿瘤压迫或儿茶酚胺相关症状患者。
3) 酪氨酸激酶抑制剂靶向治疗:通过抑制血管内皮生长因子受体,拮抗肿瘤新生血管生成,达到抗肿瘤目的。
4) 免疫检查点治疗:在该疾病中仍处于临床试验阶段。
查看更多
专家点评
患者既往确诊原发性醛固酮增多症及双侧肾上腺腺瘤,长期螺内酯治疗血压控制良好,此次合并副神经节瘤,属双重内分泌性高血压,临床罕见。
患者出现头痛、血压升高、体重下降等新症状,影像学提示右侧膈肌旁占位进行性增大,血儿茶酚胺水平显著升高,结合功能影像检查确诊。副神经节瘤临床表现多不典型,仅部分有头痛、心悸、大汗“三联征”,高血压患者需常规筛查,避免漏诊。部分副神经节瘤与SDHB基因突变相关,需详细采集家族史,必要时行基因检测,本例患者有肾上腺疾病及高血压家族史,需进一步排查遗传性神经内分泌肿瘤。
治疗上,手术为首选治疗,术前需用α受体阻断剂充分准备,降低手术风险;需多学科协作,由内分泌科负责术前准备及术后随访,转移性或无法手术者可选择核素、化疗、酪氨酸激酶抑制剂靶向治疗等。
患者双侧肾上腺静脉取血失败,未明确原醛优势侧,仅行单侧肾上腺手术,术后需长期监测血压、电解质及激素水平,持续随访评估病情。