查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
29岁青年女性,主诉G1P0,孕38+6周,阴道流液1小时。
平时月经规则,7/28天,LMP:2024-1-6,EDC:2024-10-12。孕期我院建卡规律产检,早孕期NT、NIPT、B超畸形筛查、OGTT、GBS等常规产检项目无殊。入院前1小时患者无明显诱因下出现阴道少量流液,伴不规则下腹痛及阴道见红,至我院急诊,阴道窥视:后穹隆见羊水池,PH试纸变色,拟“胎膜早破”收治入院。孕期以来患者一般情况可,近1周胃纳欠佳,呕吐胃内容物1次,未重视,精神可,二便如常,体重呈生理性增长。
查体
T 37℃,P 70次/分,R 20次/分,BP 127/85mmHg,神清,精神可,心肺无殊,腹隆软,无压痛、反跳痛,宫缩10分钟未及,胎心142bpm,宫高30cm,腹围95cm,胎儿体重估计2800g。阴道检查宫口未开,颈管容受60%,质软,中位,羊水量少,色清。
专科检查
1)NST有反应。
2)中晚孕产科超声(2024-09-27):单胎,头位,BPD-Hc-Ac-Fl 88-325-323-68mm, AFI 103mm,S/D 3.47。
诊断
1、未入产程的胎膜早破,足月;2、G1P0,孕38+6周,单胎,头位。
治疗经过
2024-10-04 08:30 无规律宫缩,宫颈评分4分,NST有反应,予催产素静滴综合引产,OCT阴性。
2024-10-04 10:31 接检验科电话,口头报告孕妇凝血及肝肾功能异常,报危急值:Fbg 1.5g/L,ALT 652U/L,Cr 143μmol/L,待复核结果。查体:对答如流,皮肤黏膜无黄染。结合患者病史及实验室检查结果,高度怀疑妊娠期急性脂肪肝,阴道检查:宫口未开,考虑短时间内无法经阴道分娩,停催产素。
2024-10-04 11:03妊娠期急性脂肪肝诊断成立。

2024-10-04 12:30-13:20 行全麻下子宫下段横切口剖宫产术,娩一活男婴,出生体重2670g,Apgar评9-9分,羊水Ⅱ°。
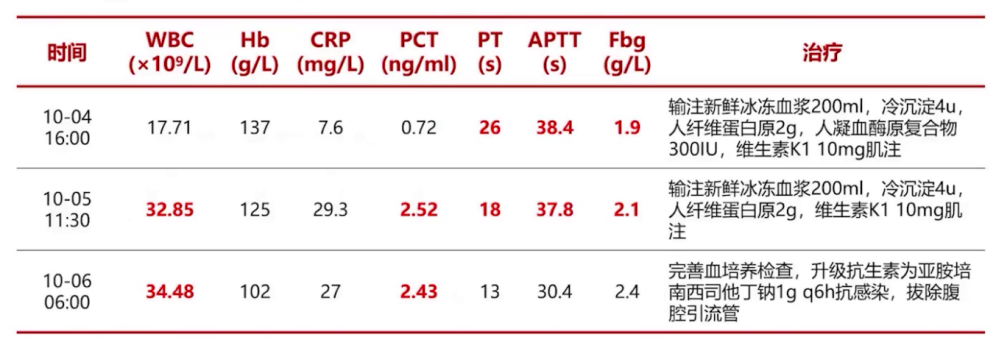
血常规、凝血功能随访及相应治疗如下表所示。
 妊娠期急性脂肪肝
妊娠期急性脂肪肝
妊娠期急性脂肪肝(acute fatty liver of pregnancy,AFLP)临床罕见,发病率约1/7000-1/16000,平均发病孕周在35-37周,部分特殊人群可在孕21-42周发病。发病机制尚不明确,可能与妊娠期脂肪酸代谢缺陷有关,胎儿长链3-羟酰基辅酶A脱氢酶缺乏是主要高危因素。多胎妊娠、子痫前期、HELLP综合征孕妇,胎儿为男性、BMI低的初产妇也易发病。本病例中,患者在孕38周起病,有消化道症状,分娩前血压升高,胎儿为男性,BMI为19.9且为初产妇,具备多个高危因素。

诊断标准需满足≥6条,涵盖临床表现(如呕吐、腹痛、烦渴等)和生化指标(胆红素>14μmol/L、血糖<4 mmol/L等)。理论上肝活检可明确脂肪变性,但考虑到孕产妇凝血异常,实际操作会增加肝脏出血风险,一般不采用。对于仅有轻度消化道症状且生化表现正常的疑似病例,可间隔24小时复查凝血功能和肝功能,随病情进展辅助诊断。
应与如下疾病相鉴别:

AFLP可能伴高血压,20%患者会出现高血压、溶血、血小板降低,20%-40%患者同时诊断为子痫前期,这三种疾病临床表现有重叠,但救治原则一致,即纠正凝血、积极终止妊娠、降低血压、保护器官。
1)终止妊娠方式与时机:指南推荐,短期内不能阴道分娩或子宫颈条件不佳时,应选择剖宫产;如无法避免阴道分娩,需积极改善凝血功能,预防产后出血,尽快结束分娩。因AFLP是妊娠引起的并发症,终止妊娠后病情才能缓解,故应在改善孕妇凝血功能和基本情况后,尽早终止妊娠,根据宫颈条件选择合适的分娩方式。
2)围产期管理:创造条件改善孕妇状态,多学科团队协作至关重要。对于PTA<40%、INR>1.5、胆红素>171μmol/L、血小板<50×10⁹/L、肌酐>133μmol/L、血清乳酸>5mmol/L或病程超过一周的患者,应视为极高风险,快速通知多学科团队参与。剖宫产时,根据INR决定麻醉方式,INR<1.2可行椎管内麻醉,1.2<INR<1.5可单次穿刺,INR≥1.5或循环不稳定建议全身麻醉。
3)围产期并发症与产后管理:AFLP常见严重并发症有急性肾功能不全、DIC和多器官功能受损。需动态评估凝血功能、胆汁淤积等严重程度,监测血常规、凝血和肝肾功能,轻症患者分娩后3-4天监测,严重患者间隔2-24小时,病情变化严重时随时调整。同时需ICU支持,做好液体管理和生命体征监测。当胆红素大于10倍以上,可能出现肝性脑病,且AFLP凝血机制变化明显、低血糖出现早,诊断可能出现严重肝功能衰竭时,需进行肝移植评估。近年来,因对AFLP警惕性提高,早期识别和干预使得抢救成功率显著提高,需肝移植的病例极少。产后可对AFLP母亲所生孩子进行基因检测,如LCAT酶缺乏表现,尤其是低血糖,也可进行分子生物学检测,阳性者可对父母及家族进行筛查。
查看更多
专家点评
妊娠期急性脂肪肝是一种罕见但可危及生命的妊娠期特有疾病,其临床诊治需保持高度警惕并遵循系统化的诊疗思路。在临床工作中,对于妊娠晚期出现非特异性消化道症状如恶心、呕吐、腹痛或不适,尤其伴有新发高血压、进行性肝功能异常或凝血功能紊乱者,应纳入鉴别诊断。
诊断可依据Swansea标准,当满足临床症状、生化指标、超声检查或肝组织活检等指标中≥6项时,临床诊断即可成立。需注意本病与HELLP综合征、重度子痫前期、急性肝炎及妊娠期肝内胆汁淤积症等进行鉴别,虽然临床表现存在重叠且有时难以严格区分,但处理原则一致,即积极支持治疗并尽快终止妊娠。
一旦确诊或高度疑似,治疗的核心在于迅速组织多学科团队进行评估与干预,并尽早终止妊娠。分娩方式应依据宫颈条件、产程进展及母体状况决定,对于宫颈条件不佳或短期内无法经阴道分娩者,应积极改善凝血功能后行剖宫产术。
本病在终止妊娠后大多呈自限性,肝功能及凝血功能可逐渐恢复,因此预后评估应动态进行。若产后一周相关指标仍无好转或持续恶化,需启动多学科评估并考虑肝移植可能。此外,应对新生儿进行相关代谢酶缺乏的筛查,并对家族遗传风险进行评估。通过提高临床警惕性、早期识别、及时终止妊娠及系统的多学科协作,可显著改善母儿结局,绝大多数患者可获得完全康复。