查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





52岁女性,于10月25日在全麻下行经尿道输尿管钬激光碎石取石术(左侧)+经尿道输尿管支架置入术(左侧)+输尿管支架取出术(双侧),术后转入ICU。
术前10月22日左侧腹部CT显示双侧双J管置入术后,右肾积水,双肾有结石,以左侧为主。
回顾病史,患者9月15日曾在全麻下行经尿道输尿管和肾盂取石术(右侧),并置入双侧经尿道输尿管支架;2016年进行过右侧肾结石开放性手术。
转入时心率150 次/分,呼吸频率16 次/分,血氧饱和度76%(鼻导管吸氧,流量2 L/min),未用血管活性药物时袖带压118/56 mmHg。
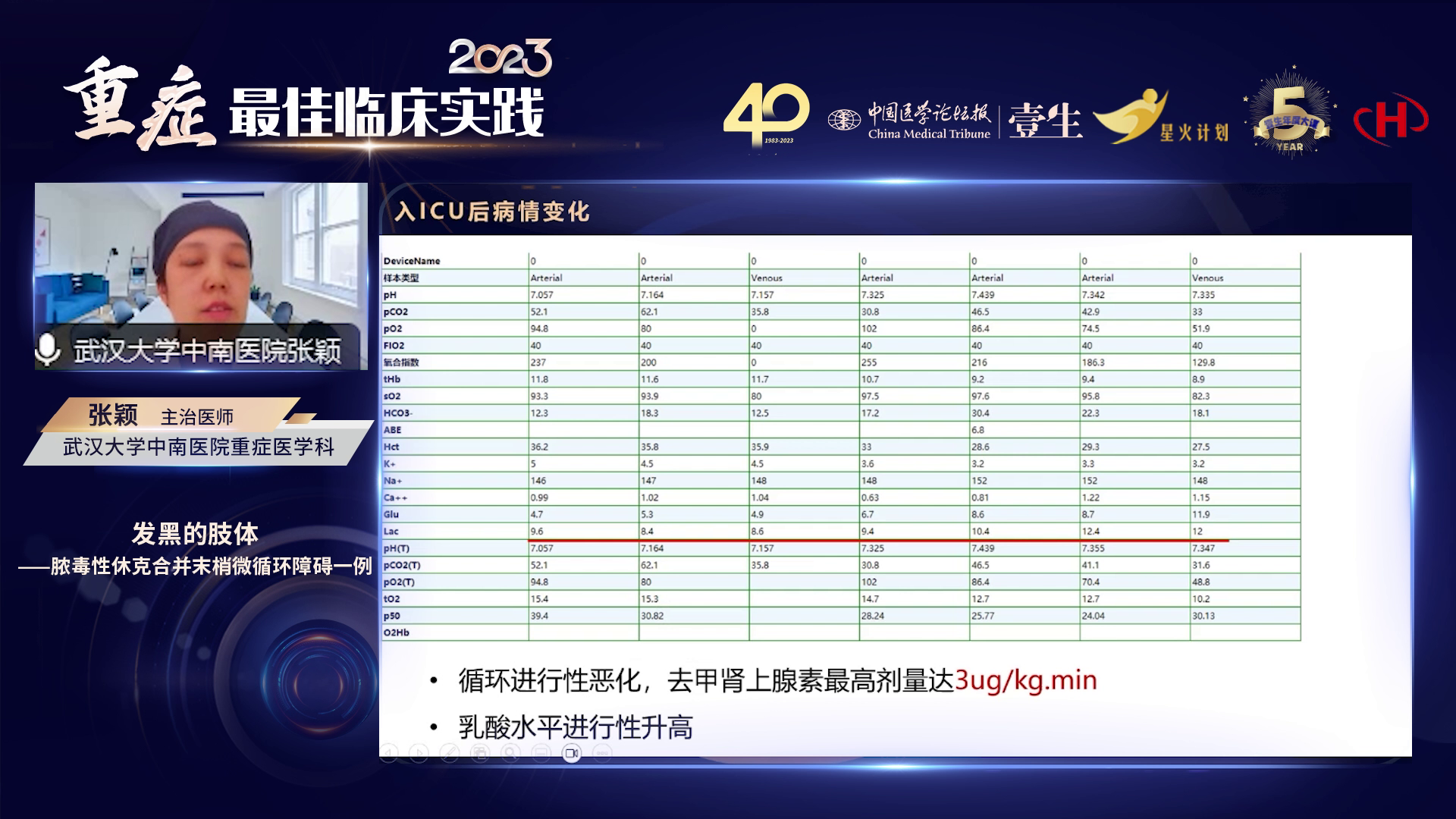
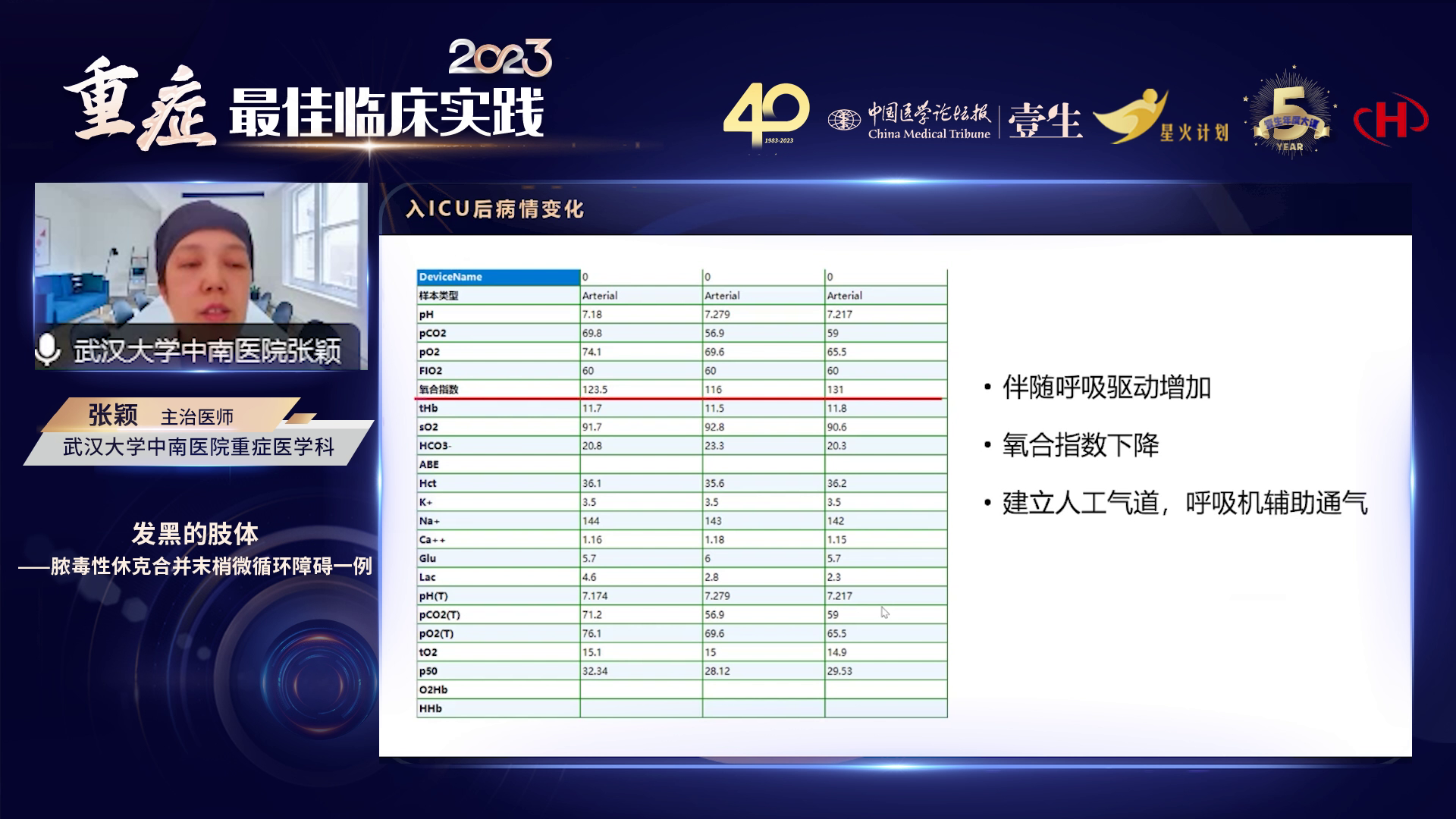

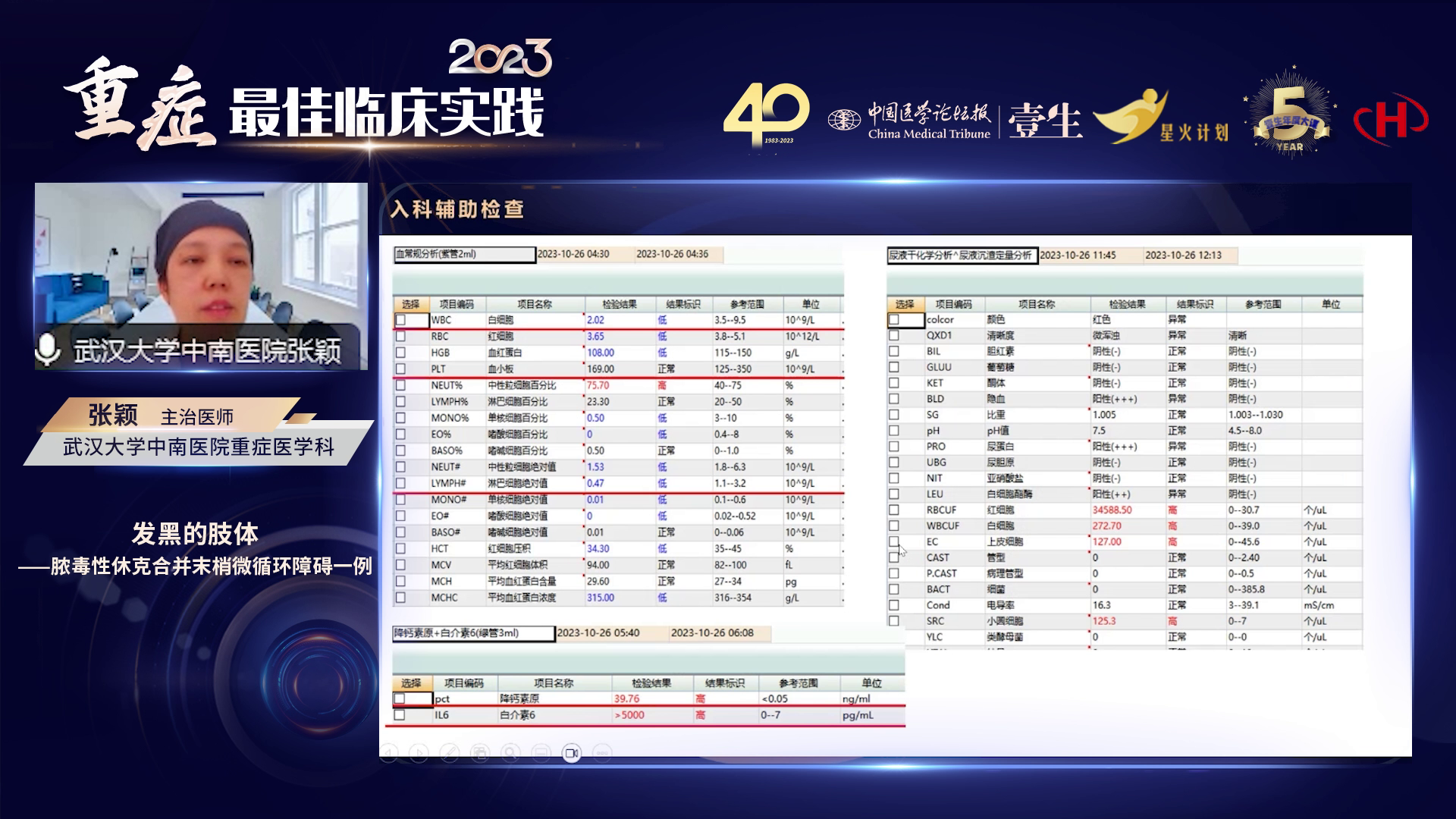
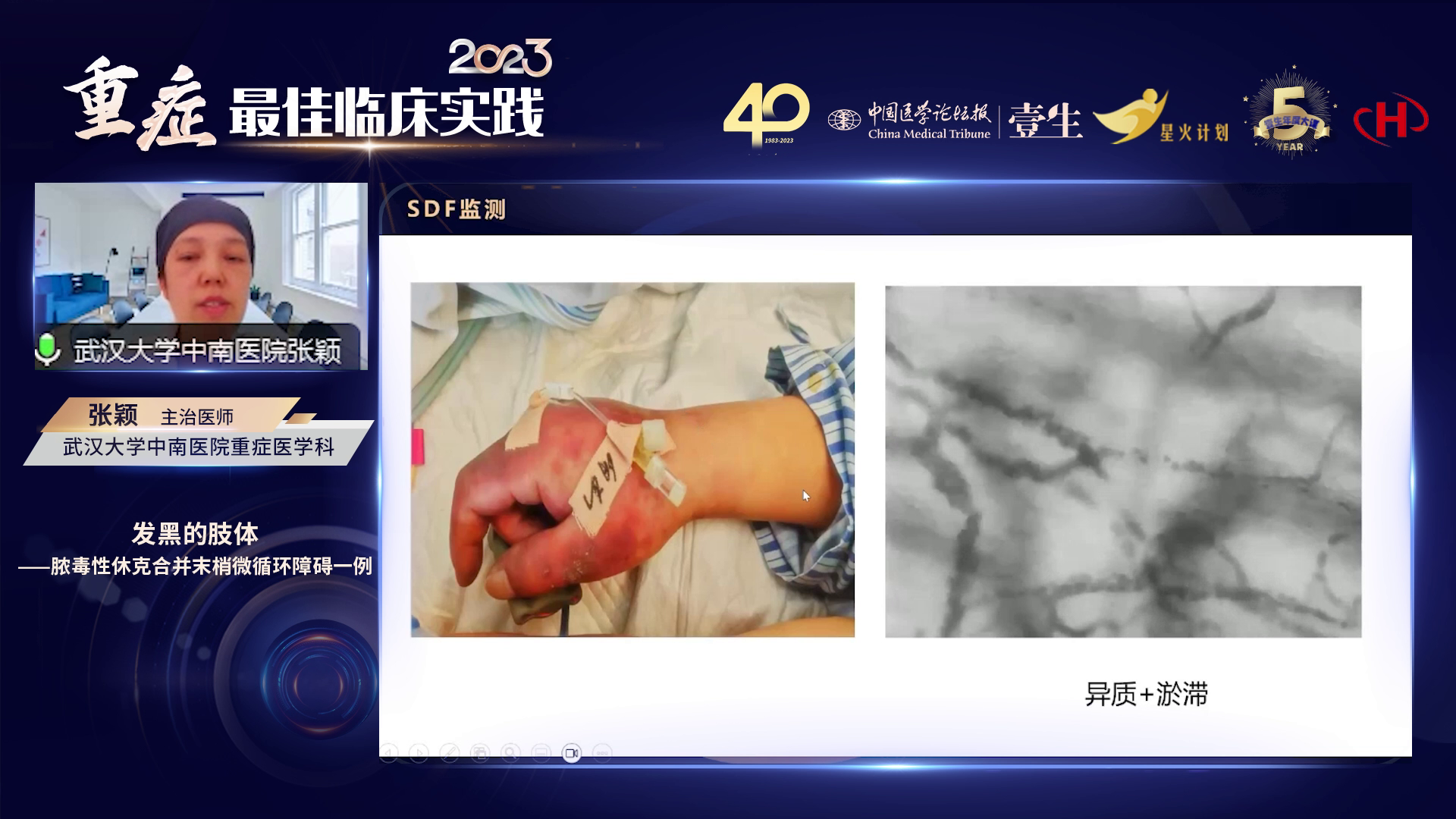

患者因双侧尿路结石伴梗阻,术中已留置左侧双J管,但循环功能持续恶化,乳酸进行性升高,去甲肾上腺素需求剂量不断增加,故紧急联合泌尿外科实施右侧输尿管支架置入术。同时采集血培养、标准培养标本及支气管肺泡灌洗液培养。此前尿培养结果显示产ESBL酶阳性的大肠埃希菌感染,基于此暂时使用泰能/环丙沙星加达托霉素(达托霉素基于循环衰竭状态经验性使用)。第三天血培养回报有铜绿假单胞菌,呼吸道病原体也有铜绿假单胞菌,腹腔胸腹腔积液留取 NG 未见微生物,遂停用达托霉素,根据尿培养的大肠埃希菌及痰、血中的铜绿假单胞菌,采用环丙沙星和泰能抗感染治疗方案。
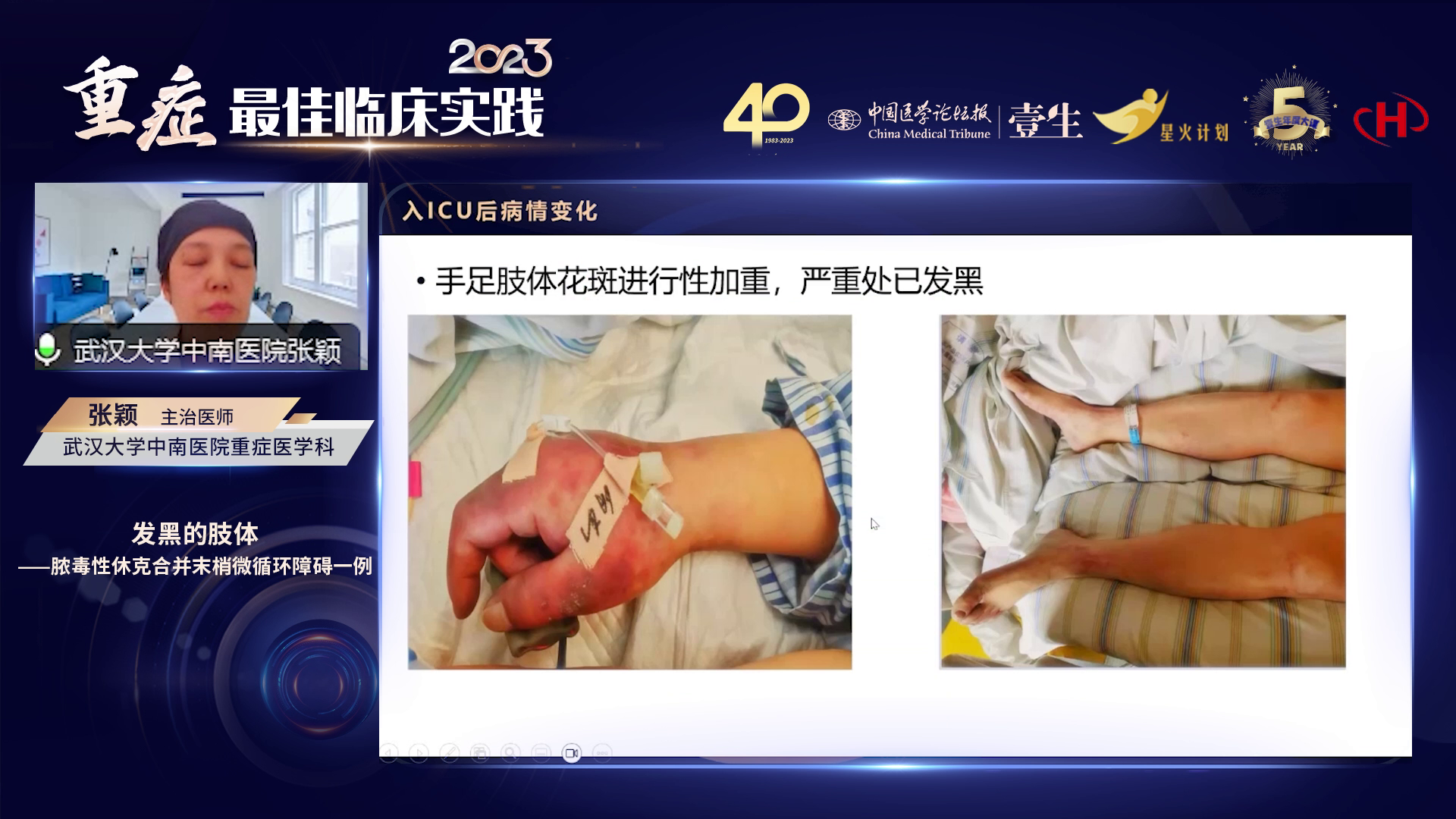
针对患者肢体发黑提示的微循环毛细血管堵塞,考虑可能是大剂量去甲肾上腺素使用或早期微循环血栓形成所致。首先改善宏观循环,完成早期液体复苏,适当缓慢减少去甲肾上腺素使用剂量并给予补液,寻找合适时机启动抗凝治疗。
治疗初期第2天,患者乳酸水平持续升高,去甲肾上腺素维持较大剂量输注,血小板计数进行性下降,实施血浆置换和CRRT治疗,均采用无抗凝策略。第4天,乳酸水平开始缓慢下降,去甲肾上腺素剂量逐步下调,血小板计数回升至 19×10⁹/L(仍低于30×10⁹/L 安全阈值),调整为低分子肝素抗凝方案。第6天,乳酸降至2.7 mmol/L,去甲肾上腺素剂量进一步下调,血小板水平达28×10⁹/L,接近30×10⁹/L,在补充血浆和血小板后启动肝素抗凝,以解决末梢肢体发黑问题。
患者因肾功能损伤接受CRRT治疗,因凝血功能异常同时进行血浆置换。患者住院36天,第6天停用血管活性药物,第8天成功脱离呼吸机,第10天肝功能恢复,第25天肾功能恢复,尿量正常,停止 CRRT,第30天恢复经口饮食,第36天转出 ICU。转出时肢体末梢发黑问题基本解决,仅遗留色素沉着,肢体得以保全,舌下微循环监测显示淤滞和异质性明显改善。
查看更多
专家点评
脓毒症和脓毒性休克引发的微循环障碍存在多种原因和表现:
· 静脉回流障碍:可导致微循环的淤血和水肿。
· 交感神经及缩血管物质影响:交感神经过度兴奋、大量儿茶酚胺释放或过量去甲肾上腺素药物使用,会引起毛细血管前小动脉闭合,使氧合血流无法进入毛细血管。本病例中肢体发黑部分原因即毛细血管前小动脉闭合导致微血管栓塞。
· 免疫性微血栓形成:在脓毒症过程中有明确机制表明会形成免疫血栓,影响微循环血流。活体显微镜及荧光显微镜下可观察到脓毒症和脓毒性休克过程中的血管内微血栓形成。抗凝治疗因血小板减少、凝血功能异常,时机选择需高度个体化。
· 毛细血管内皮损伤:毛细血管内皮大量损伤后出现渗漏,导致毛细血管通透性增加,引发毛细血管渗漏综合征。
· 微血管张力变化:微血管对张力变化出现血管麻痹、麻痹性扩张,导致顽固性休克。
· 线粒体功能障碍:最终可表现为线粒体功能障碍,致使机体用氧障碍。
总结:
本病例为脓毒性休克合并末梢微循环障碍的典型案例。通过详细的病情观察、全面的辅助检查明确诊断,采取控制感染源、改善微循环、合理抗凝及脏器功能支持等综合治疗措施,使患者病情得到有效控制并最终康复。在诊疗过程中,针对脓毒性休克导致微循环障碍的多种原因,需准确判断并采取相应处理措施。尤其在抗凝治疗时,要充分考虑患者血小板及凝血功能状态,高度个体化选择治疗时机。