查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
11月男性幼儿,主诉发热1天。热峰39.9℃,无伴随症状。
既往史、个人史、家族史
无特殊。
入院检查
(1)体格检查
神清,咽部稍红,余无特殊。
(2)实验室检查
血常规示白细胞3.7×10⁹/L,淋巴细胞为主,C反应蛋白(CRP)23,流感及支原体检查阴性。中性粒细胞计数小于0.5×10⁹/L ,存在粒细胞缺乏。
(3)影像学检查
胸片示两肺渗出。
(4)基因检测
BTK基因突变。
初步诊断及治疗策略
病毒,上呼吸道感染。
对症处理。
进一步观察
两天后,患儿仍高热40℃,复查血常规白细胞降至2.8,CRP大于160。因患儿为小婴儿且症状不典型,完善尿常规排除尿路感染,血常规提示异型细胞20%,但血涂片正常,排除传染性单核细胞增多症,考虑细菌感染,加用头孢曲松抗感染。病程第四天,患儿高热未退且出现嗜睡,血常规白细胞2.9×10⁹/L,CRP仍>160mg/L,胸片提示两肺渗出,诊断肺炎。第五天,患儿高热嗜睡依旧,血常规白细胞4.5×10⁹/L,CRP>160mg/L,此时发热五天,需鉴别非感染性疾病,因无皮疹、肝脾淋巴结肿大、关节肿痛等,不考虑川崎病和系统性红斑狼疮(SLE)。
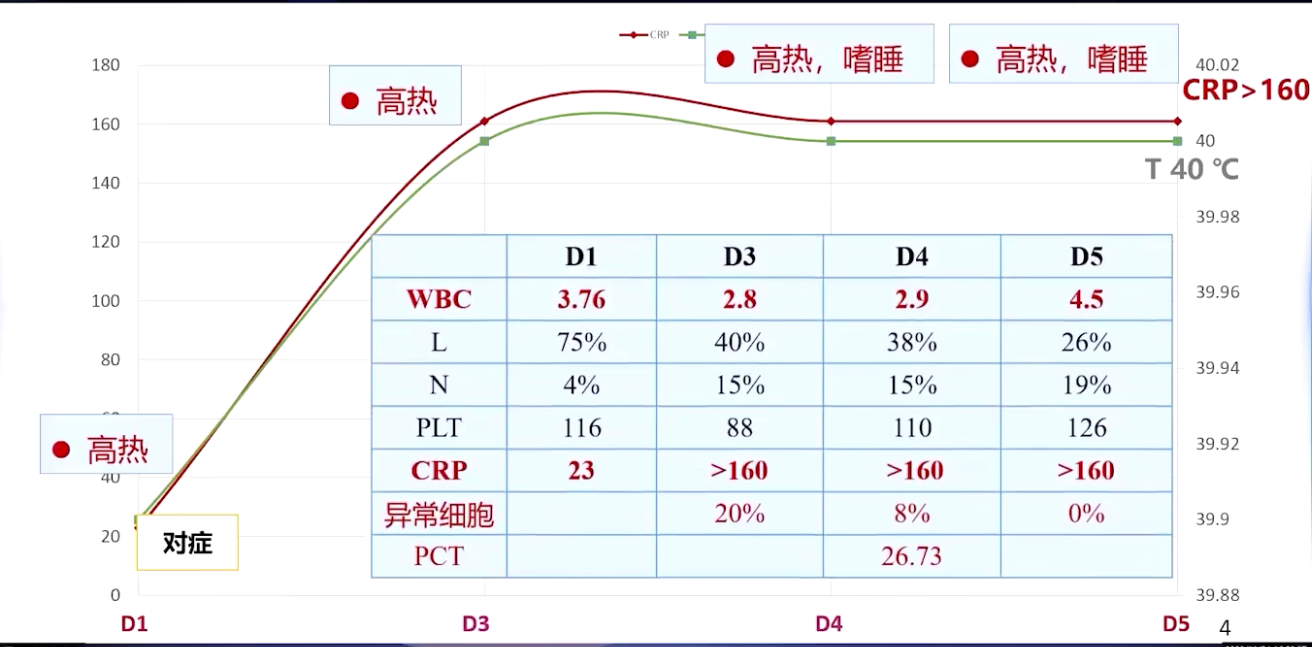
病程第六天,患儿病情加重,高热嗜睡明显,胃纳欠佳,尿量减少,白细胞升至16.1×10⁹/L,CRP持续大于160mg/L。查体发现患儿高热40℃,心率呼吸增快,血压70/45mmHg ,血氧饱和度94%,肢端稍凉,毛细血管再充盈时间3秒,嗜睡,精神萎靡,无肝脾肿大、皮疹及关节红肿,咽喉扁桃体未见肿大,淋巴结未及。生化提示肝损,白蛋白减低,血气pH 7.32,乳酸升高,降钙素原(PCT)结果回报>2.5μg/L,血培养口头报告革兰氏阴性菌,考虑患儿病情危重,存在严重脓毒症、脓毒性休克,建议转入儿童重症监护病房(PICU)。
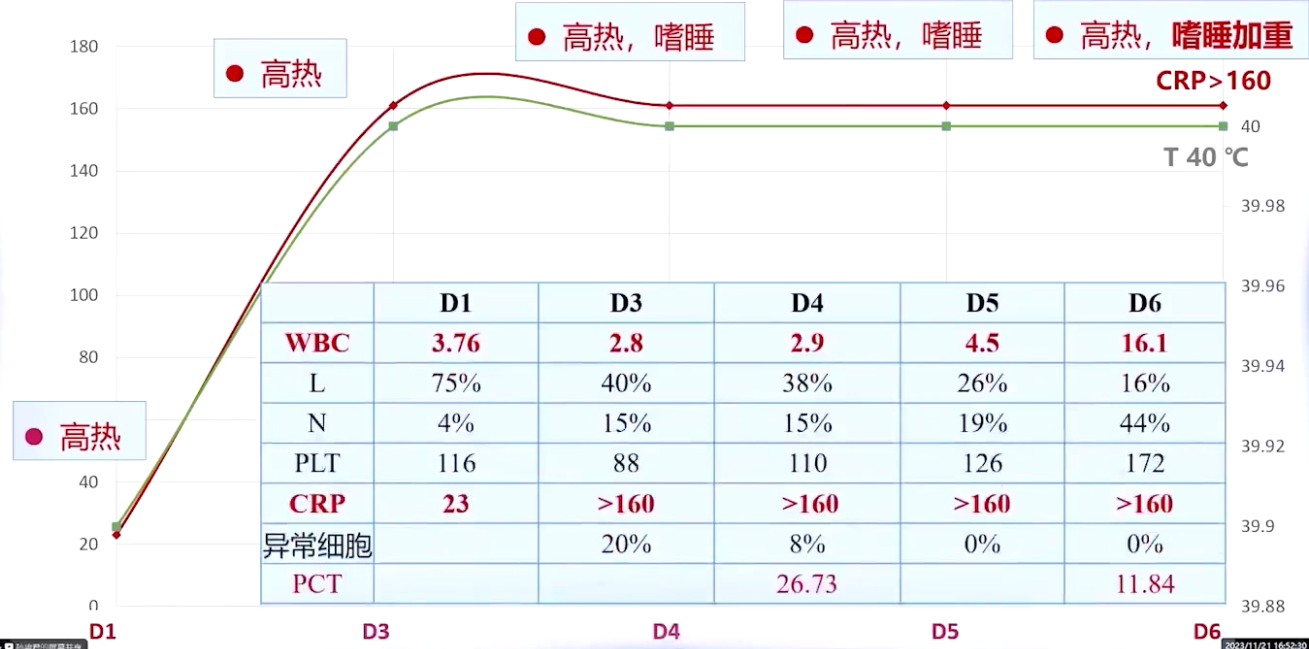
进一步治疗措施
对于粒细胞缺乏且高热、精神状态改变的患儿,需考虑血流感染可能,尽早完善血培养。血培养正式结果报告为铜绿假单胞菌。
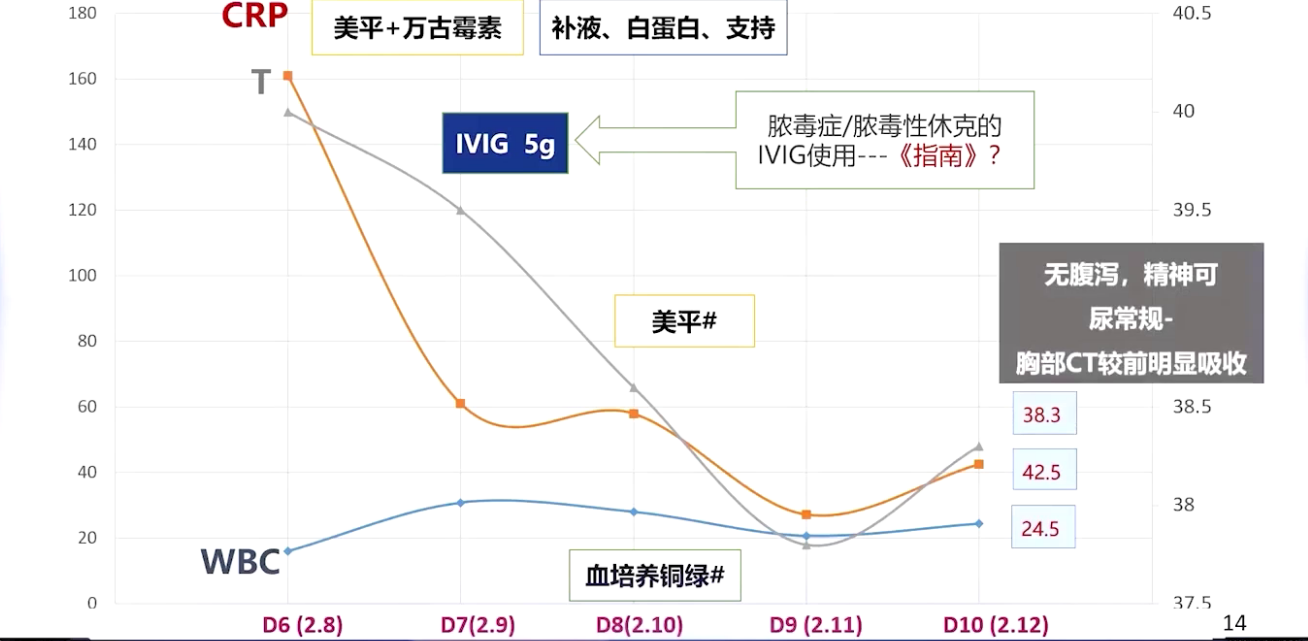
入院后予患儿美罗培南加万古霉素抗感染、补液白蛋白支持,因脓毒性休克给予去甲肾上腺素输注。病程第八天,血培养报告提示铜绿假单胞菌,根据药敏单独采用美罗培南抗感染,患儿血象体温逐渐下降。但第十天,患儿病情反复,体温、白细胞及降钙素原反跳,此时无腹泻,精神反应可,尿常规阴性,肺部CT较前明显吸收,新发感染依据不充分。
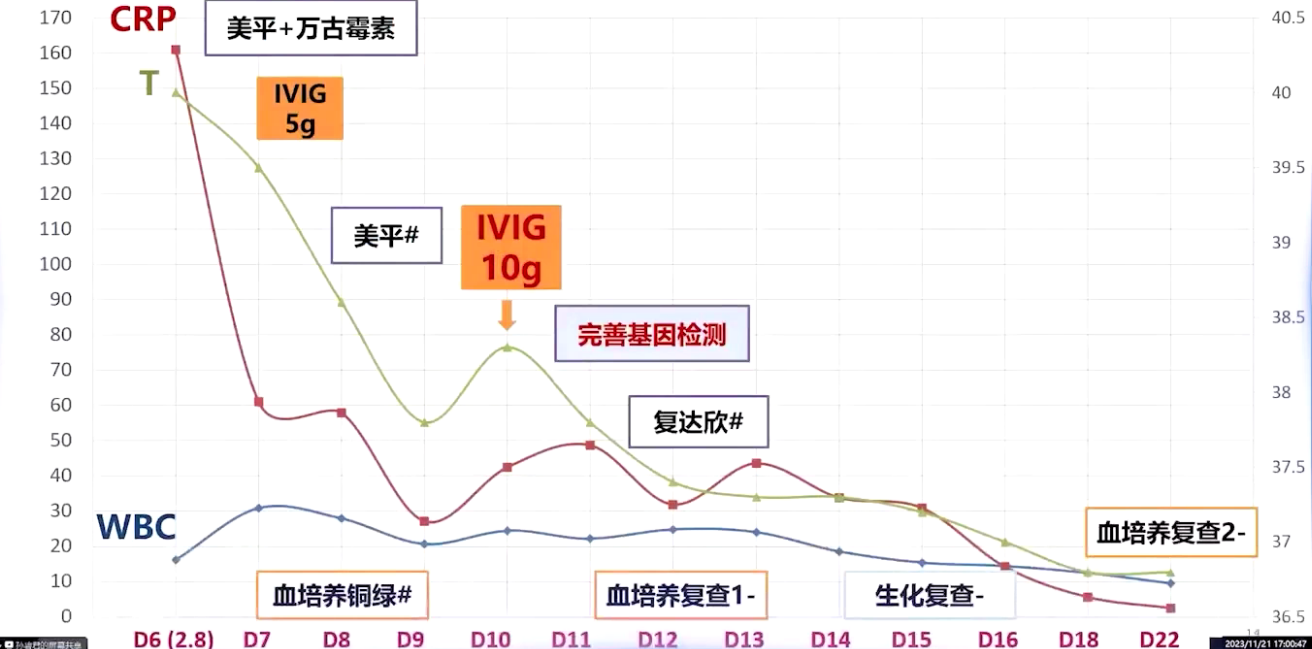
1、铜绿假单胞菌特点
铜绿假单胞菌为严重脓毒症常见病原菌,革兰氏阴性菌产内毒素可引发休克,病情进展快,还可引起骨髓抑制,超半数血流感染患儿会出现白细胞减少和中性粒细胞缺乏。因此,对于高热伴有白细胞减少和中性粒细胞缺乏的患儿,需尽早给予广谱抗生素治疗,同时重视查体及生命体征变化。
2、铜绿假单胞菌血流感染诊断思路
铜绿假单胞菌是条件致病菌,其血流感染最常为医院获得性。50%的铜绿假单胞菌血流感染发生在免疫低下人群,免疫低下中较多关注继发性免疫缺陷。

3、结合本病例分析
患儿无骨髓移植、化疗、HIV等病史,且后续白细胞和血小板计数可上升,血涂片正常,血液科会诊不考虑血液系统肿瘤,继发性免疫缺陷病依据不足。此时需考虑原发性免疫缺陷病。
4、原发性免疫缺陷病鉴别
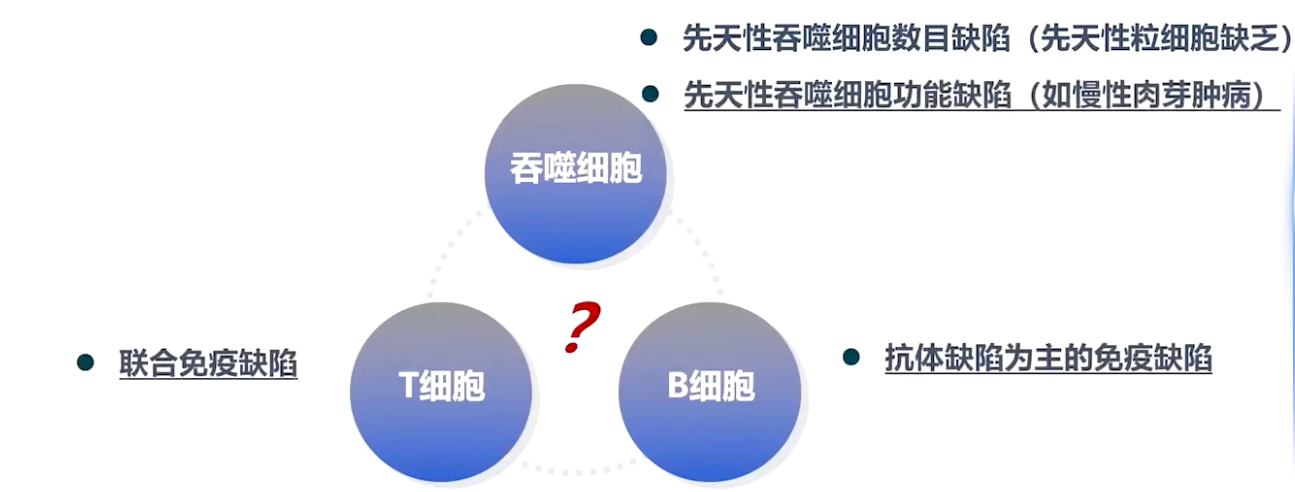
患儿存在粒细胞缺乏,分析其血常规,抗感染治疗后粒细胞计数上升,且六月龄体检血常规正常,先天性粒缺不考虑。除吞噬细胞数量外,还需考虑吞噬细胞功能缺陷,如慢性肉芽肿病、T细胞联合免疫缺陷以及B细胞抗体缺陷病等。完善相关检查,粒细胞呼吸爆发功能刺激指数328正常,不考虑慢性肉芽肿病;病程中淋巴细胞计数波动在(1.1-6.9)×10⁹/L,T细胞计数大于5000/μL,不考虑联合免疫缺陷病。

进一步查看免疫球蛋白结果,患儿IgG 5.6g/L在正常范围,但2月9日输入过免疫球蛋白,输入后IgG水平仍在同年龄儿童正常下限,且IgM和IgE减低,乙肝表面抗体阴性,说明产生抗体能力有问题。淋巴细胞亚群检测显示,患儿无产生抗体的B细胞比例为0%,基数<3%。综上,考虑患儿为抗体缺陷病、无丙种球蛋白血症。
1、疾病特点
X连锁无丙种球蛋白血症(X-linked agammaglobulinemia,XLA),是儿童常见的抗体缺陷病。于1952年被首次报道,该病为BTK基因突变导致的X连锁隐性遗传,发病率约为20万分之1的活产新生儿,10万分之1的男性新生儿,半数患儿有母系男性患病家族史。
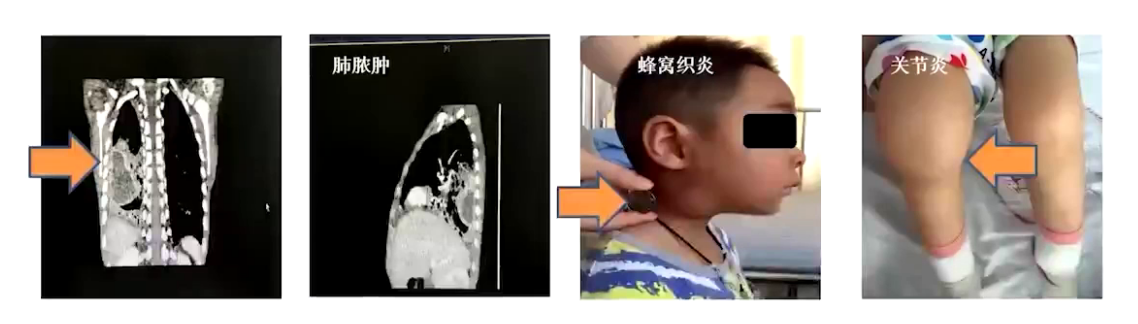
BTK基因突变使骨髓内B细胞发育停滞,外周血无成熟B细胞,无法产生免疫球蛋白。免疫球蛋白在抵抗胞外微生物,特别是荚膜化脓性细菌,因此XLA最常见临床表现为中枢神经系统感染。由于母体抗体可通过胎盘,出生时婴儿血清抗体水平高,6月龄后母体抗体逐渐降低,患儿自身无法产生免疫球蛋白,通常在此时出现反复感染表现,超一半患者1岁前出现感染症状。感染部位常累及上下呼吸道、消化道、皮肤、关节等,严重者可累及血液、骨髓、中枢神经系统,最常见累及部位为呼吸道,1/3患者可出现关节炎,多累及大关节,表现为化脓性关节炎或滑膜炎,早期诊断治疗可明显降低致残率。
2、临床诊断
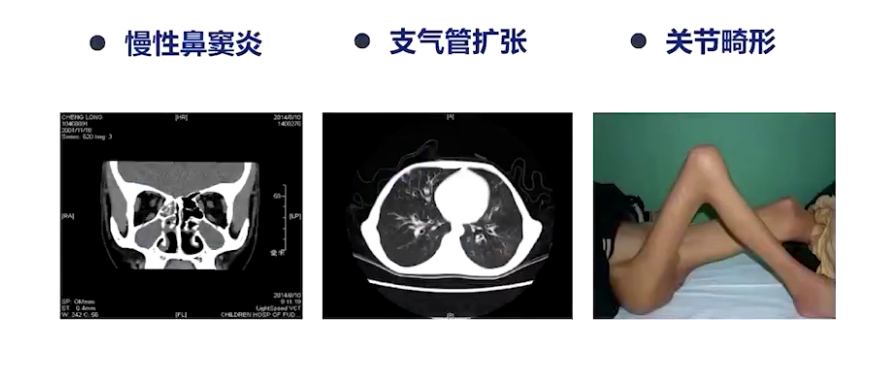
XLA患者常出现生长障碍、身材矮小,长期疾病控制欠佳可导致慢性鼻窦炎、支气管扩张、关节畸形等并发症,大样本报道4.1%-18%患者病程中合并中性粒细胞缺乏,尤其在急性感染时。粒细胞在扁桃体、腺样体、小肠派尔集合淋巴结中成熟分化和储存,扁桃体缺如及淋巴结萎缩是XLA主要体征。免疫学表现为外周血B细胞<2%,IgM明显减低,不能产生特异性抗体,临床常观察乙肝表面抗体,确诊需结合BTK基因突变,鉴别诊断包括其他原发/继发免疫球蛋白缺陷病,如婴儿暂时性低丙种球蛋白血症、重症联合免疫缺陷病,以及继发性免疫球蛋白丢失疾病,如慢性腹泻、小肠淋巴管扩张症、肾病综合征、严重湿疹等。
3、新生儿筛查
κ删除重组切除环可用于伴有B细胞数量减少的免疫缺陷病,尤其是XLA的筛查.
4、治疗手段
主要为终身免疫球蛋白替代,方式为静脉或皮下,国内目前主要为静脉输注,皮下尚在临床试验阶段。首次给予大剂量静脉注射免疫球蛋白(IVIG)1.5-2g/kg,后续每3-4周400-600mg/kg定期输注,目标是使患儿血清IgG水平维持在6-8g/L,至少维持血清IgG浓度高于5g/L,IgG>8g/L可避免发生支气管扩张,具体需个体化调整。
造血干细胞移植治疗在XLA患者中不推荐,部分患者因输注成本高可能选择,推动原发性免疫缺陷病治疗的医保报销制度值得关注。
此外,还包括抗感染治疗,根据感染部位针对易感病原选择用药,足量足疗程使用抗生素,注意其他病原体感染,预防感染目前无明确指南,出现并发症患者可给予预防性抗感染治疗。
5、结合本病例分析
患儿后续定期IVIG输注,无感染,无鼻窦炎、支扩、关节炎等常见并发症。
血清IgG水平维持在6-8g/L,可明显减轻感染次数及严重程度。
查看更多
专家点评
免疫防御功能受损会引发反复、严重或常规治疗无效的感染,原发性免疫缺陷病的感染线索还包括深部感染、特殊病原(如机会性感染、播散性真菌)及减毒活疫苗不良反应等。不同免疫细胞缺陷对应不同易感病原:吞噬细胞缺陷易感染革兰阳性菌、真菌等,B细胞缺陷(如 XLA)易感化脓性链球菌等,T细胞缺陷则对各类胞内菌、病毒普遍易感。因此,遇严重/特殊感染时,需评估免疫细胞/分子的数量(如淋巴细胞亚群)与功能(如免疫球蛋白),常规指标正常者还需基因检测。
重症监护病房(ICU/PICU)中严重感染患者可能暗藏原发性免疫缺陷病,需将免疫评估、基因检测纳入常规筛查。而XLA这类疾病起病表现多样,可因肺炎、腹泻、关节炎等就诊于呼吸、消化、风湿等多科室,各专科儿科医生均需提升早期识别意识。