查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





这是1例77岁男性患者,该患者无明显诱因出现体温反复升高,最高达39.7℃,双肺多发实变和结节。经多种抗生素抗感染治疗数日后,患者体温仍反复,这究竟为何?经过治疗团队细致摸排各种可能的病因,善于匿影藏形的主“凶手“终于被暂时一网打尽。
然而,在患者体温恢复正常,其肺部病变仍未见明显吸收,追“凶”之路尚未结束,是否有“帮凶”仍在潜伏?让我们跟随天津市胸科医院谷松涛教授的分享以及首都医科大学附属北京朝阳医院王雯教授的点评,深入解读这一复杂病例。
病例分享专家:
天津市胸科医院呼吸与危重症医学科副主任医师
天津医师协会呼吸分会委员
完成天津市科委重点攻关项目1项、天津市卫健委科技基金项目2项;引进新技术填补天津市医药卫生空白2项
基本情况
General Information
入院日期:2018年7月14日
患者男性,77岁,退休干部。
主诉:间断胸闷8天,胸痛1周,发热5天,咳嗽3天
现病史:患者入院前8天无明显诱因突发胸闷,胸部压迫感,伴憋气,无胸痛,无发热,无咳嗽咳痰,无晕厥,无咯血,自服复方丹参滴丸后逐渐缓解,未予重视。
入院前1周突发左侧胸痛,伴压榨感,与呼吸、咳嗽无关,持续约1小时后缓解。就诊于某综合医院,自诉查心肌酶、心脏彩超、心电图等(未见报告)未见异常,予阿司匹林肠溶片口服。
5天前 再次因“胸闷”于该医院住院治疗,住院首日傍晚出现发热,体温最高39.7℃,无畏寒、寒战,无头痛、肌肉及关节疼痛,无咳嗽咳痰,无腹痛、腹泻,无尿频、尿急,3天前出现咳嗽、咳痰,少量白痰,查胸CT示两肺多发实变及结节影。予哌拉西林他唑巴坦(4.5g,Q8h)抗感染,N-乙酰半胱氨酸化痰等治疗,患者仍有发热,以傍晚及夜间为著,应用解热镇痛药后可汗出热退,今为进一步诊治收住院。患者自发病以来,精神睡眠食欲可,尿量正常,大便次数正常,体重无改变。
既往史:脑梗死病史24年。糖尿病史2年,服用阿卡波糖片、盐酸二甲双胍片降糖治疗,血糖控制可。3周前突发右耳听力下降、声嘶。否认“高血压”、“冠心病”等病史;否认消化系 统及其它系统病史。否认外伤史,55年前曾行阑尾炎手术。
个人史:生于原籍,长期居住本地,无疫区居住史,无疫水、疫源接触史,无毒品接触史,无放射物、毒物接触史,否认性病史及冶游史。吸烟50年,约每日20支,10年前已戒烟,偶有少量饮酒。婚育史:已婚,配偶体弱。育有1子1女。
家族史:家族中无传染病及遗传病史,父母均去世,父亲患肺癌,母亲患乳腺癌。
体格检查:T:38.1℃,P:73次/分,R:24次/分,BP:140/70mmHg;发育正常,营养良好,神志清楚,语言正常,查体合作。全身皮肤及黏膜无黄染、皮疹及出血点,全身浅表淋巴结无肿大,头颅无畸形,无压痛,双侧瞳孔等大等圆,对光反射存在,口唇无紫绀。气管居中,颈静脉 无怒张。双肺可闻及湿性啰音,右下肺为著,心率73次/分,心律齐,心音有力,各瓣膜区未闻及病理性杂音。 移动性浊音阴性,肝脾未触及腹软,无压痛及反跳痛,双下肢无水肿,巴宾斯基征(-)。 既往史传染病史:否认肝炎、结核、疟疾等传染病史。过敏史:磺胺类药物过敏,否认其他药物及食物过敏史。
外院辅助检查
Ancillary Test In Other Hospitals
CR(2018-7-9)
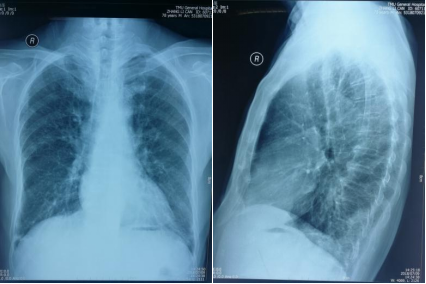
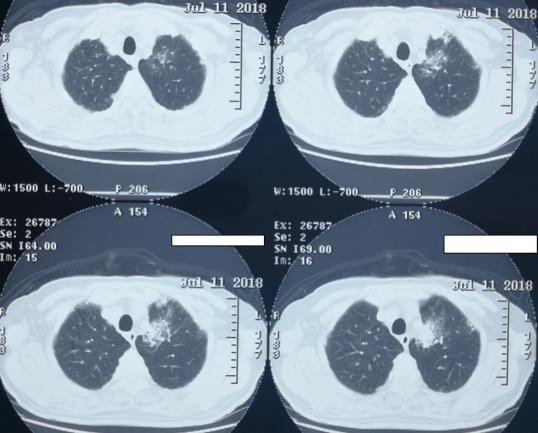
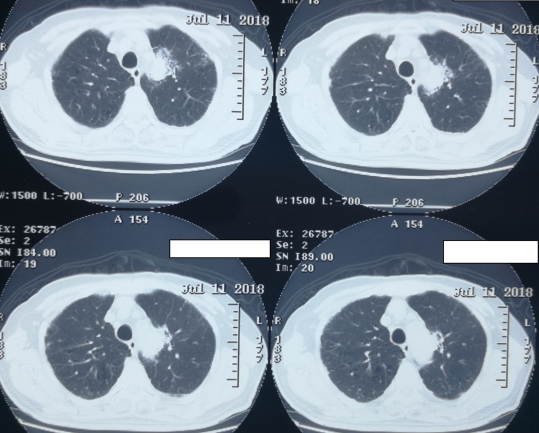
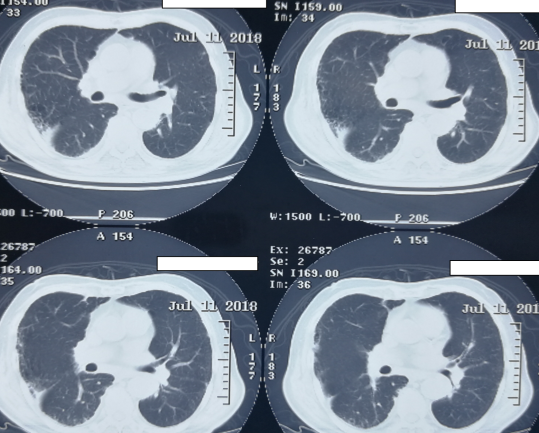
CT(2018-7-11)
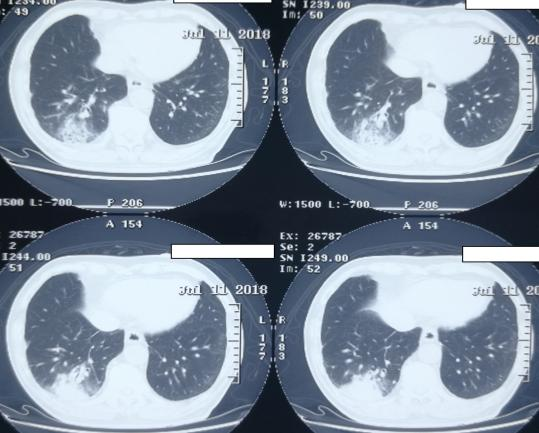
外院诊断
Diagnosis In Other Hospitals
1、双肺阴影性质待查:
(1)社区获得性肺炎可能
(2)吸入性肺炎可能
(3)肺结核可能
(4)肺癌可能
(5)肺曲霉菌病可能
(6)隐源性机化性肺炎可能
2、肺气肿慢性阻塞性肺疾病可能
3、间质性肺炎 肺纤维化合并肺气肿可能
4、心律失常 完全性右束支传导阻滞
5、陈旧脑梗死
6、2型糖尿病
入院后辅助检查
Ancillary Test After Admission
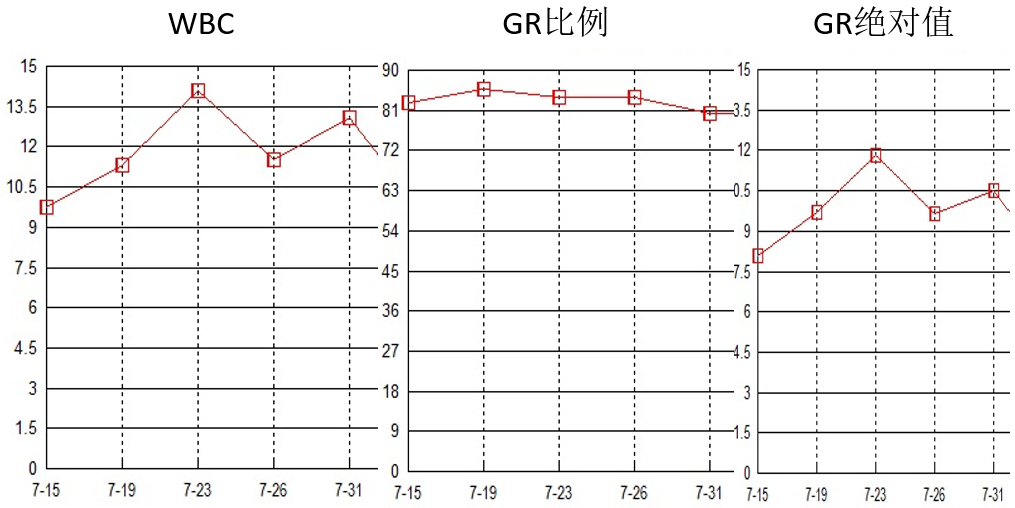
血常规(7-15):白细胞9.77×109/L,中性粒细胞百分比82.70 %,淋巴细胞百分比7.40 %。
凝血功能(7-15):凝血酶原时间15.90s,INR值1.26,部分凝血活酶时间47s,纤维蛋白原定量6.97 g/L,凝血酶时间18.6s,D-D二聚体2.25 ug/mL 。
CRP(7-15):13.80mg/dl。
红细胞沉降率(7-15):66.0mm/h。
冷凝集试验、肺炎支原体抗体(7-15):阴性。
血气分析:PH 7.459,PaCO2 41.5mmHg,PaO2 76.5mmHg。
DR(7-16)
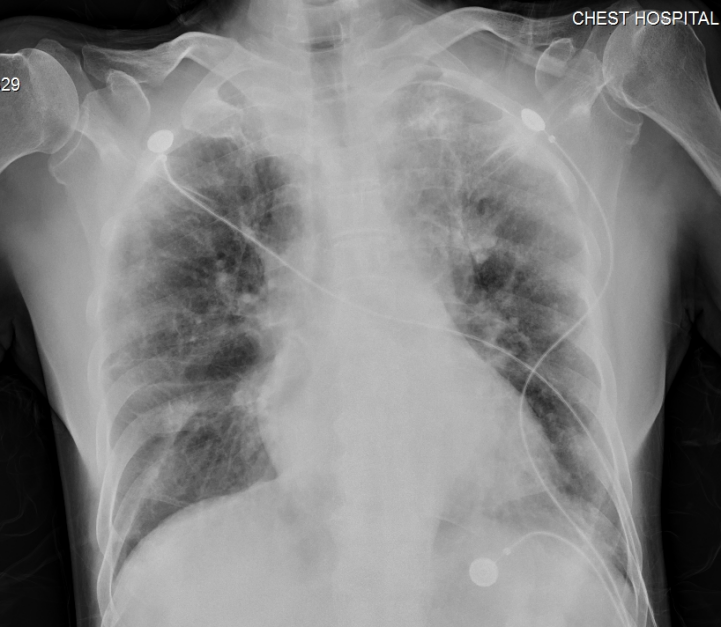
CURB-65评分:1分。
社区获得性肺炎(CAP)评价:非重症肺炎。
诊疗思考
Experience Of Diagnosis And Treatment
抗菌药物的选择经验性抗感染治疗
对于临床诊断为细菌性感染的患者,在未获知细菌培养及药敏结果前,或无法获取培养样本时,可根据患者的感染部位、基础疾病、发病情况、发病场所、既往抗菌药物用药史及其治疗反应等推测可能的病原体,并结合当地细菌耐药性监测数据,先给予抗菌药物经验治疗。待获知病原学检测及药敏结果后,结合先前的治疗反应调整用药方案:对培养结果阴性的患者,应根据经验治疗的效果和患者情况采取进一步诊疗措施。
治疗经过1
Diagnosis And Treatment Process 1
莫西沙星 0.4g iv drip Qd
哌拉西林他唑巴坦 3.375g Ⅳ drip Q6h
N-乙酰半胱氨酸 0.6g po Bid
进一步检查
Further Examination
结核分枝杆菌γ干扰素释放试验(7-20):未见明显异常。
PPD试验(7-20):(-)。
痰TB(7-20):(-)。
真菌(1-3)β-D葡聚糖检测(07-19):<10 pg/ml。
曲霉菌半乳甘露聚糖检测(07-19):<0.25 μg/L。
隐球菌荚膜多糖抗原检测(07-19):<3.21μg/L。
呼吸道病原体抗体(7-20):(-)。
血液、尿、便、咽拭子等细菌学培养(7-23):(-)。
HRCT(07-18)
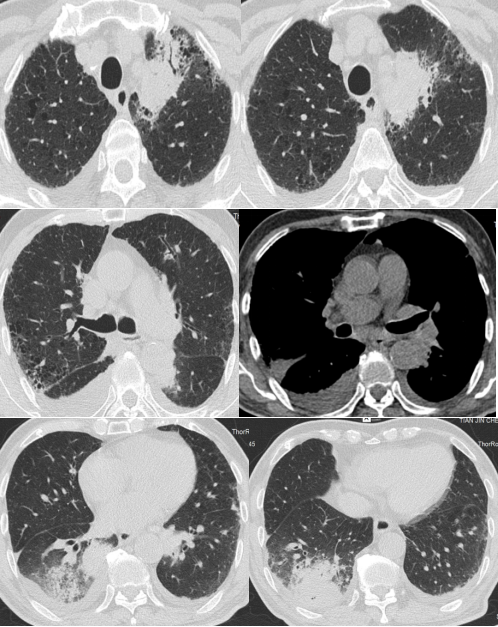
疗效评估1
Therapeutic Efficacy 1
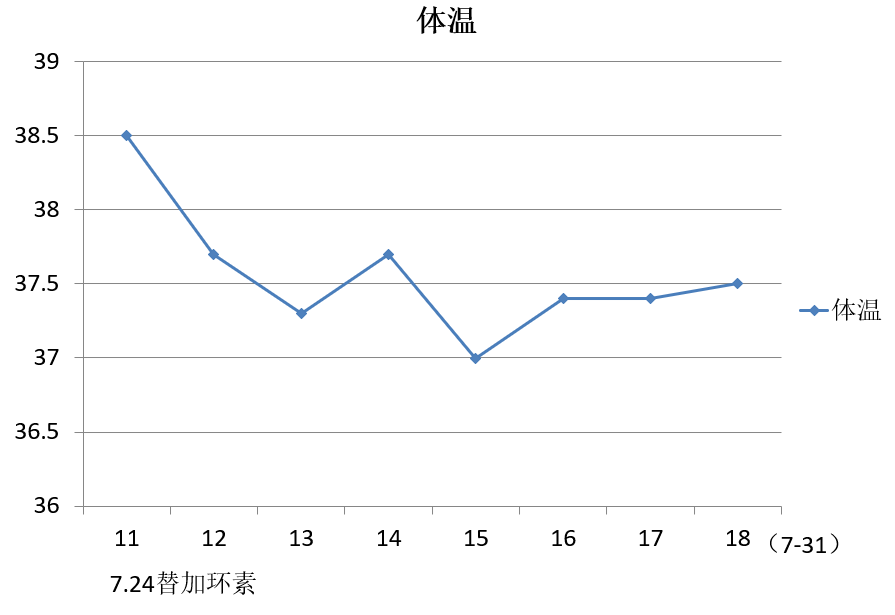
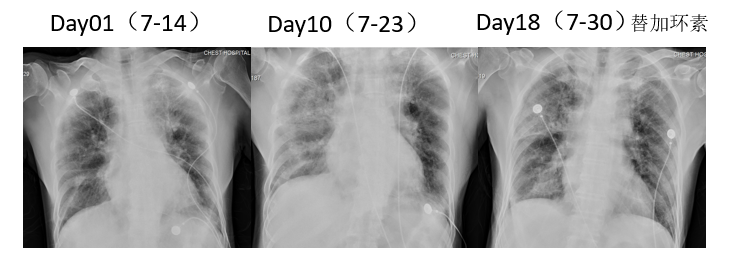
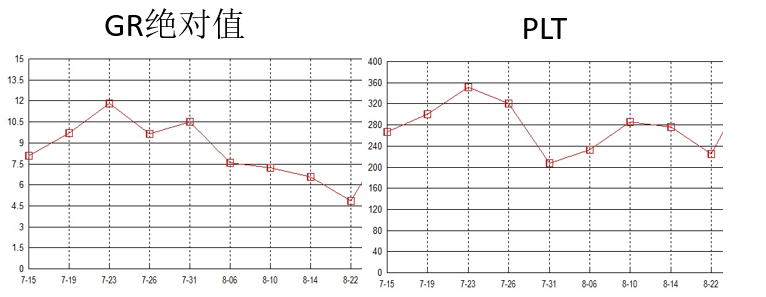
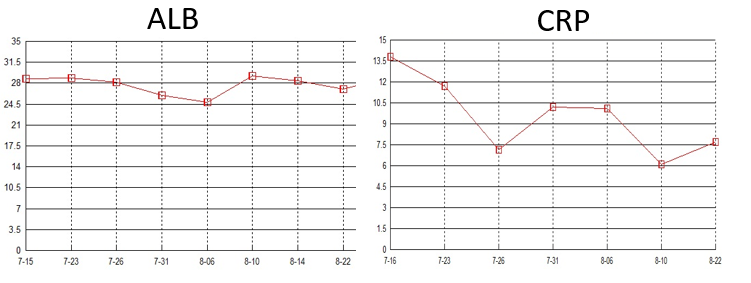
初始治疗1周后,患者仍反复发热,体温波动在38~39℃,间断咳嗽咯痰,咯少许白痰。白细胞、中性粒细胞未见明显降低,CPR降低明显,PaO2较前下降。
胸片
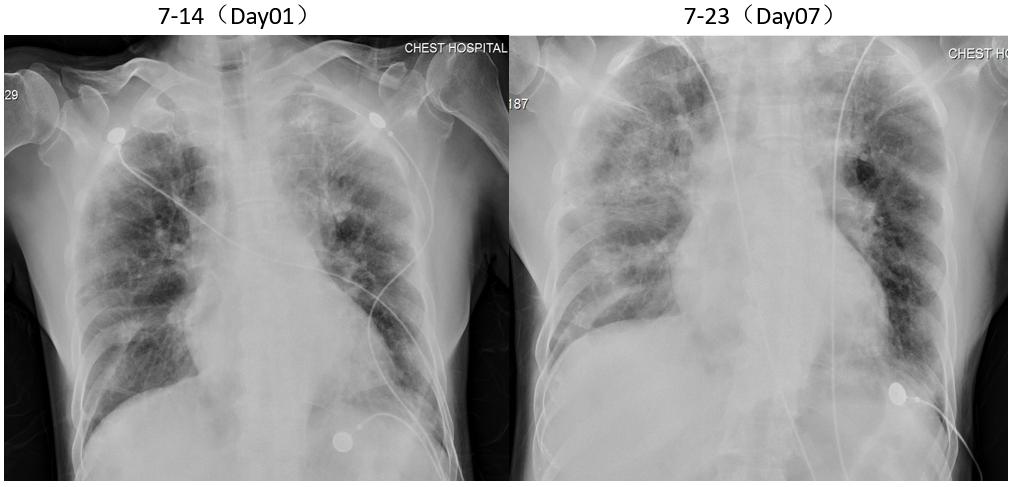
【请您决策】
Q1、本例感染性肺疾病的病原体是( )(多选)
A、细菌
B、非典型病原体
C、真菌
D、病毒
E、其他
诊疗经过2
Diagnosis And Treatment Process 2
1、调整抗生素,改为替加环素
2、纤维支气管镜检查
3. 完善血、痰、尿、便等标本的化验检查
进一步检查
Further Examination
纤维支气管镜(7-24)
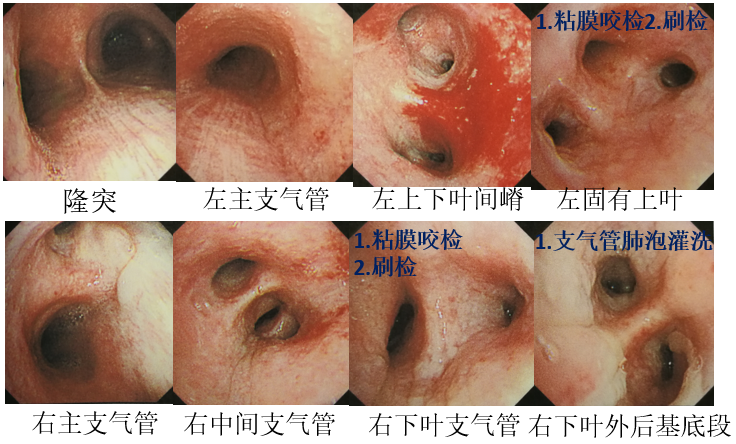
纤维支气管镜样本检验结果:
肿瘤标记物、支气管肺泡灌洗液结核抗体(BALF TB-Ab)、细菌革兰染色、BALF TB、保护刷培养、 BALF 普通细菌培养、BALF TB-DNA和RNA检测、细菌革兰染色,TB、BALF 曲霉特异性抗原检测试验(GM)试验,结果均阴性。
BALF细胞分类

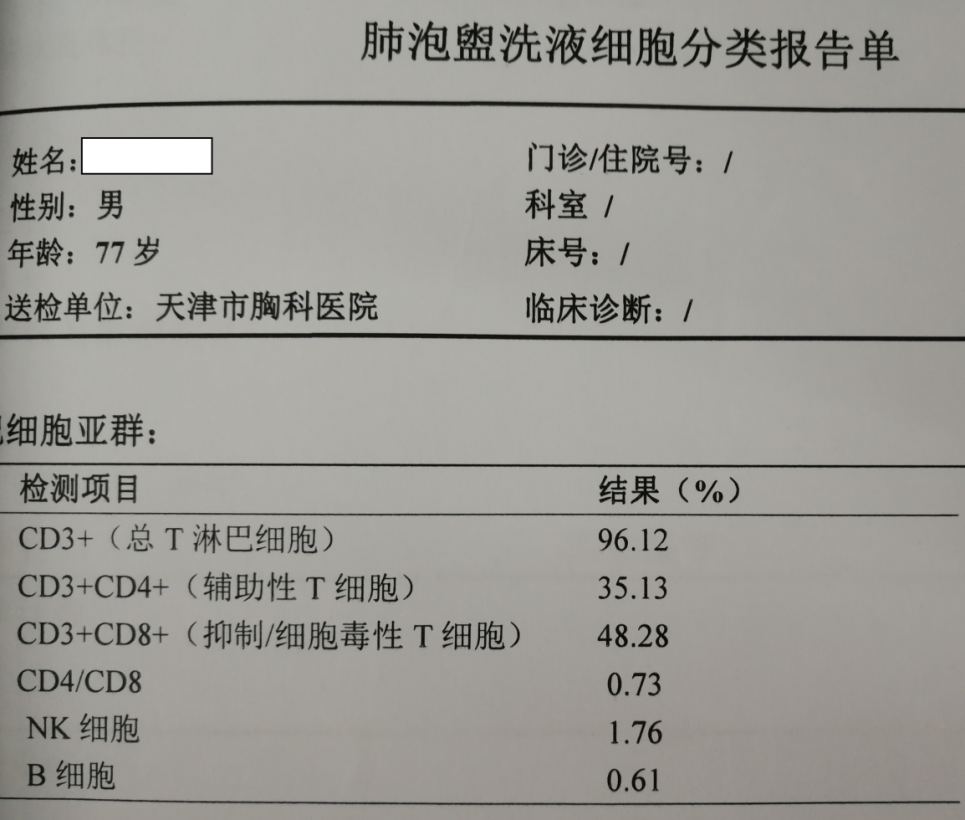
BALF T细胞亚群分类
BALF特殊染色:PAS(-)、六胺银(-)、Ca(-)、BALF Ca(-)。

血清抗中性粒细胞胞浆抗体,血清血管紧张素转化酶:阴性。
风湿免疫性疾病抗体:阴性。
细胞免疫(T细胞亚群)
大便细菌涂片(7-27)

8-5尿细菌培养(8-5)

疗效评估2
Therapeutic Efficacy 2
体温变化趋势(7.24-31)
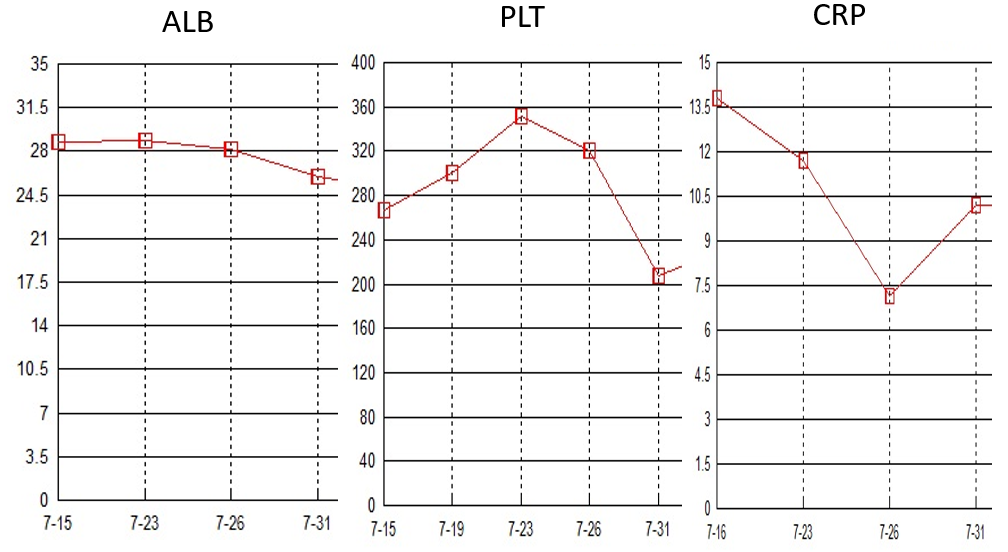
血象及炎症标志物(7.24-31)
胸片对比
进一步检查
Further Examination
支气管黏膜活检(7-30):1.左上叶支气管黏膜活检:支气管黏膜及黏膜下组织,呈慢性炎症。2.右下叶支气管黏膜活检:为支气管黏膜及黏膜下组织,呈重度慢性炎症,伴不典型炎性肉芽肿性病变,炎细胞以淋巴细胞、单核细胞为主,嗜酸性粒细胞多见,真菌感染待除外。免疫组化染色:Keratin(-),TTF-1(-),SPA(-),CEA(-),Ki-67(+<67%),CD68(+),PAS(-),TB(-),六胺银(-)。

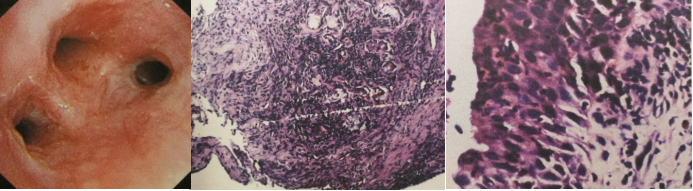
BALF真菌培养:

修订诊断
Revision Diagnosis
双肺阴影性质待查:
混合感染(细菌+真菌)可能
肺曲霉菌病可能
肺念珠菌病可能
诊治思考
Experience Of Diagnosis And Treatment
肺真菌病诊断依据是否充分?
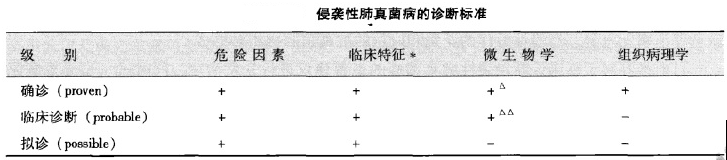
患者具有(1)危险因素:年龄>65岁、慢性阻塞性肺疾病合并肺间质纤维化、糖尿病、真菌定植(多部位),使用2种以上广谱抗生素;(2)临床特征:无;(3)微生物学:BALF真菌培养阳性;(4)组织病理学:炎性肉芽肿、嗜酸细胞。
诊疗经过3
Diagnosis And Treatment Process 3
1. 调整抗生素:
(1)停用替加环素。
(2)伏立康唑试验性抗真菌治疗。
疗效评估3
Therapeutic Efficacy 3
体温变化趋势(7.31-8.22)
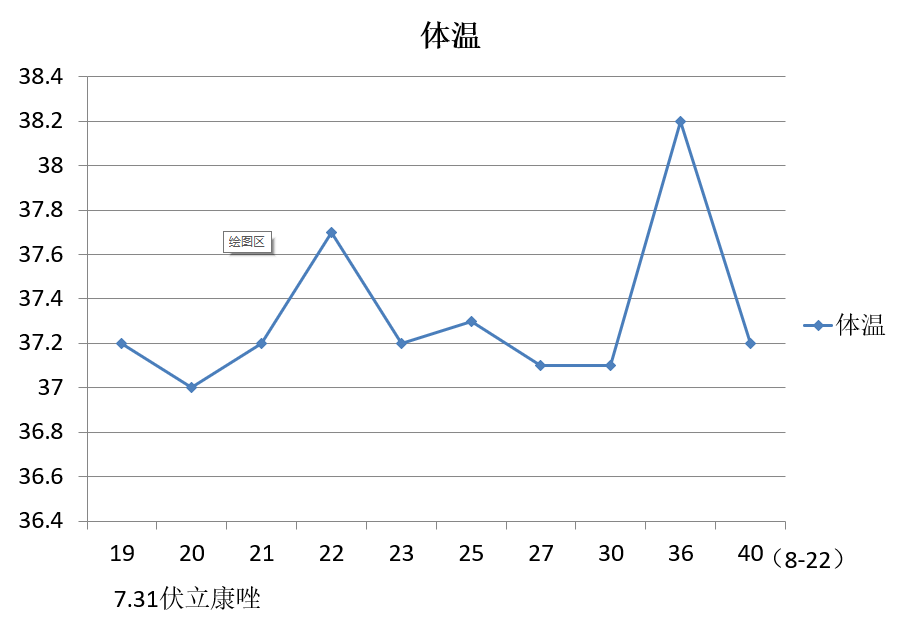
血象及炎症标志物(7.31-8.22)
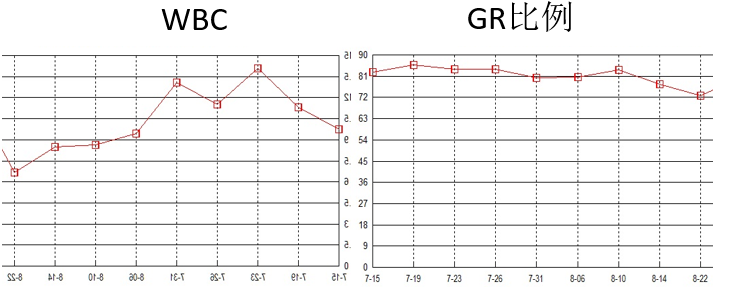
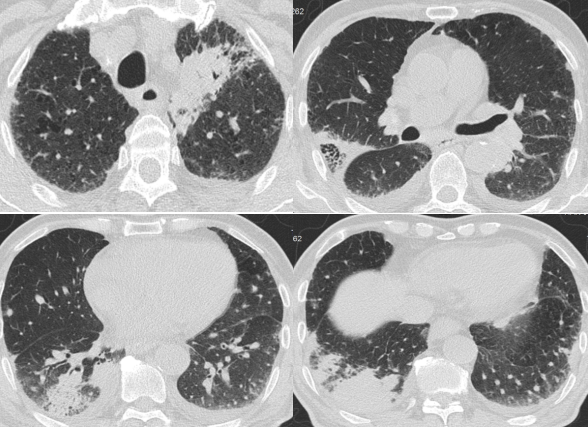
抗真菌治疗7天-HRCT(8-6)
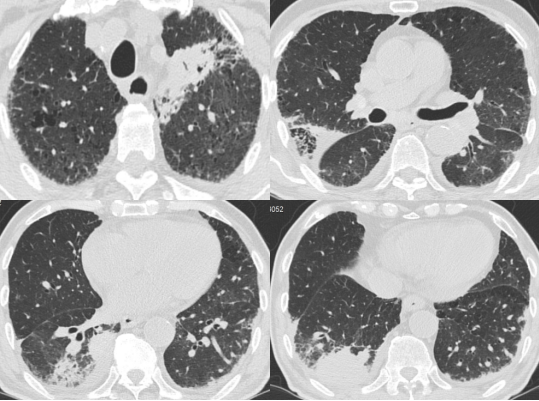
抗真菌治疗17天-HRCT(增强CT)(8-16)
【请您决策】
Q1、患者经抗真菌治疗影像不吸收,不排除非感染性疾病,需考虑()(多选)
A、抗中性粒细胞胞浆抗体相关性血管炎
B、结缔组织病相关间质性肺病
C、非典型肺癌
D、黏膜相关淋巴瘤
E、嗜酸细胞肺浸润
F、机化性肺炎
诊疗经过4
Diagnosis And Treatment Process 4
1.暂继续伏立康唑试验性抗真菌治疗
2.拟行CT引导下经皮穿刺肺活检
进一步检查
Further Examination
经皮肺活检病理(8-22):送检为充气不良肺组织,间质明显纤维化,炎细胞浸润,炎细胞以淋巴细胞为主,伴巨细胞及泡沫细胞反应。符合机化性肺炎。免疫组化染色:CEA(-),P53(-),TTF-1(-),Ki-67(+1%),CD68(+);特殊染色:PAS(-),TB(-),六胺银(-)。
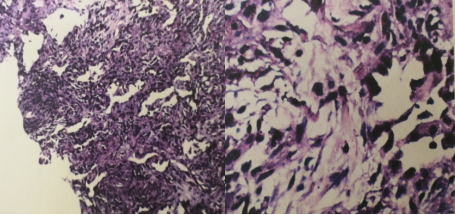
诊治思考
Experience Of Diagnosis And Treatment
1.纠正诊断:CAP继发OP?建议开胸肺活检,患者及其家属拒绝。
2.试验性糖皮质激素治疗:甲强龙40mg qd(7d)、甲泼尼松片 24mg po qd(7d),视情况逐渐减量。
3.继续伏立康唑抗真菌治疗
疗效评估4
Therapeutic Efficacy 4
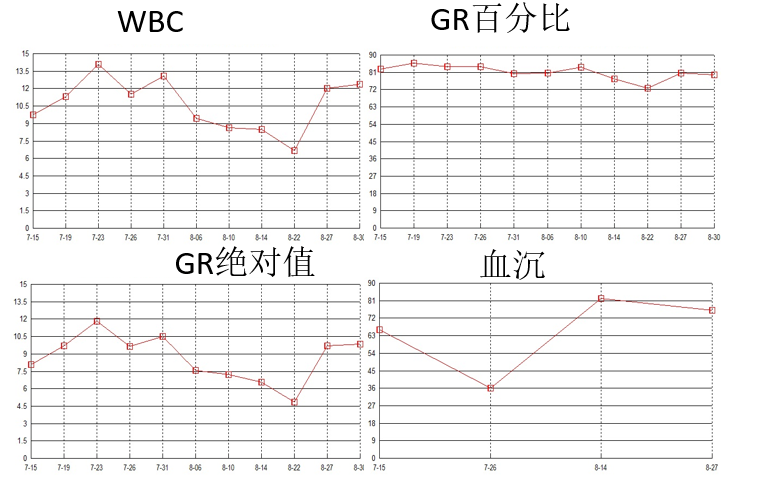
血象及炎症标志物(8-22~8-30)
糖皮质激素治疗4天胸片比较(8-27)

糖皮质激素治疗3周,复查胸HRCT(9-13)
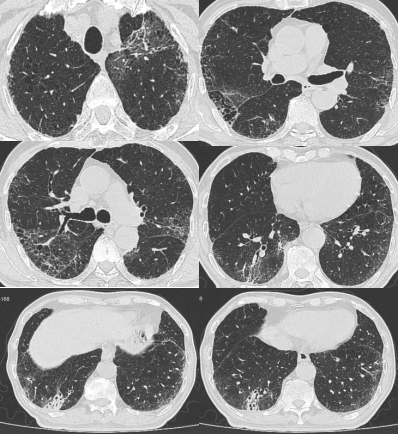
最终诊断
Final Diagnosis
1、双肺炎(混合感染:细菌+真菌)
2、机化性肺炎
3、慢性阻塞性肺疾病
4、心律失常 完全性右束支传导阻滞
5、陈旧脑梗死
6、2型糖尿病
诊治思考
Experience Of Diagnosis And Treatment
1、对以“发热”伴肺部阴影为特征疾病,需鉴别感染性疾病、非感染性疾病。
2、经验性抗菌药物选择与特殊级抗菌药物,需反复权衡后选择。
3、肺部真菌感染,诊断是难点。
4、肺炎转归具有多样性。

王雯 教授
首都医科大学附属北京朝阳医院的主任医师
医学博士、主任医师、研究生导师
中华医学会变态反应学会呼吸学组成员
中华老年医学学会呼吸病学分会哮喘学组委员
中国医药教育协会慢性气道疾病专业委员会委员
中国研究型医院过敏分会呼吸学组委员
北京医师协会变态反应医师分会常务理事及专家委员会委员
中华临床医师等多份专业杂志编委
专家点评
Review expert Introduction
机化性肺炎(OP)是指肺泡和肺泡管中存在肉芽组织栓的一组疾病, 由成纤维细胞、肌成纤维细胞、疏松结缔组织基质、胶原组成,肉芽组织栓可以延伸至细支气管。按照病因进行分类,OP主要被分为隐源性机化性肺炎(COP)和继发性机化性肺炎(SOP)。
1983年,Davison等人引入了COP概念 ,COP是一种病因不明的间质性疾病,COP临床表现多样但缺乏特异性,咳嗽、进展性呼吸困难和发热是COP最常见的症状,其次是体重减轻、咯血和胸痛。1985 年, Epler等人将以往在组织病理学上归类于特发性肺纤维化范畴的闭塞性细支气管炎间质性肺炎正式命名为闭塞性细支气管炎伴机化性肺炎(BOOP) ,其具有独特的病理学特征,表现为细支气管腔、肺泡管以及一些肺泡上皮细胞增生。2002 年, 美国胸科学会(ATS)与欧洲呼吸学会 (ERS) 发布的特发性间质性肺炎分类共识中将COP归类为特发性间质性肺炎的一种亚型,并将BOOP归类于COP。
SOP的病因较多,其可继发于感染、吸入有毒气体、胃食管反流、结缔组织疾病、药物、放疗及器官移植等;也可与其他性质的肺损伤相关,如血管炎、淋巴瘤、肺癌、过敏性肺炎、嗜酸性肺炎、急性间质性肺炎、非特异性间质性肺炎或普通间质性肺炎等。
引起本例患者本次发病的病因,考虑主要与细菌合并真菌感染所引起的CAP有关,使用恰当的抗菌药物与积极寻找病原体是本例患者获得良好转归的关键。但是,寻找肺部真菌感染病原体,仍是当前临床诊治工作的难点。经抗感染,祛痰等治疗后,患者体温恢复至正常,但肺部阴影仍未出现明显吸收。经CT引导下经皮穿刺活检并行病理检查后,结果提示肺部病灶符合OP表现,考虑CAP继发OP可能性大。因患者及其家属拒绝进一步检查,暂不能明确本例患者OP病因。对于多数OP患者需激素治疗,有文献总结了COP患者接受糖皮质激素治疗的反应,60%的患者经泼尼松治疗后完全缓解,27%部分缓解;若为SOP,还需注意及时干预原发病因,SOP患者的预后大多不及COP。本例患者接受糖皮质激素治疗后,复查CT可见肺部阴影吸收明显,糖皮质激素治疗有效,但OP病因仍需进一步明确。
本例是一名77岁的老年患者,患有多个肺部疾病:CAP、OP及慢性阻塞性肺疾病,肺部状况令人担忧。临床医师在为CAP伴有咳痰症状的患者制定治疗方案时,祛痰对症治疗仍是重要组成部分,采用N-乙酰半胱氨酸进行治疗,可有效溶解黏稠痰液,改善患者咳痰症状,预防痰栓阻塞气道加重患者呼吸困难,痰栓顺利排出也有利于机体清除病原体。并且,N-乙酰半胱氨酸还可抑制细菌黏附、减少生物被膜形成、减少成熟生物膜内细菌活力、促进已生成的生物被膜分解,与抗感染药物合用可产生协同抗菌作用,利于疾病转归。
慢性阻塞性肺疾病则以反复慢性咳嗽、咳痰和呼吸困难为主要表现,2023版慢性阻塞性肺病诊断、治疗和预防全球策略(GOLD 2023)推荐“在没有接受吸入性糖皮质激素治疗的慢性阻塞性肺疾病患者中,定期使用N-乙酰半胱氨酸等黏液溶解剂治疗可能会减少病情恶化”。此外,规律使用N-乙酰半胱氨酸治疗,慢性阻塞性肺疾病患者可以降低急性加重风险。急性加重期后,应该开始适当的治疗手段来预防下一次的急性加重的发生,使用N-乙酰半胱氨酸可以降低慢性阻塞性肺疾病急性发作频率。感染常常是慢性阻塞性肺疾病急性发作的常见原因,本例患者更需注意预防慢性阻塞性肺疾病出现急性加重。
氧化应激是诱发肺纤维化的重要因素,氧化应激与炎症反应共同导致肺纤维化进展。 N-乙酰半胱氨酸作为抗氧化剂,可以间接抑制肺纤维化进展,其主要作用机制包括抗氧化、抗炎以及调控多种与纤维化有关的指标,如FN和VEGFR、EMT等。OP常有肺间质纤维化表现,本例患者胸部CT及病理均有提示存在肺纤维化,N-乙酰半胱氨酸或可通过上述多种机制延缓患者肺纤维化进展。
N-乙酰半胱氨酸在肺部感染疾病、慢性阻塞性肺疾病、肺纤维化疾病中展现出重要的治疗作用,其稀释痰液、抗炎、抗氧化、抗纤维化、协同抗菌等作用受到广泛认可,得到国内外多部指南的一致推荐。
查看更多