查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





34岁男性,10月10日因意识不清7小时被家人送至外院。
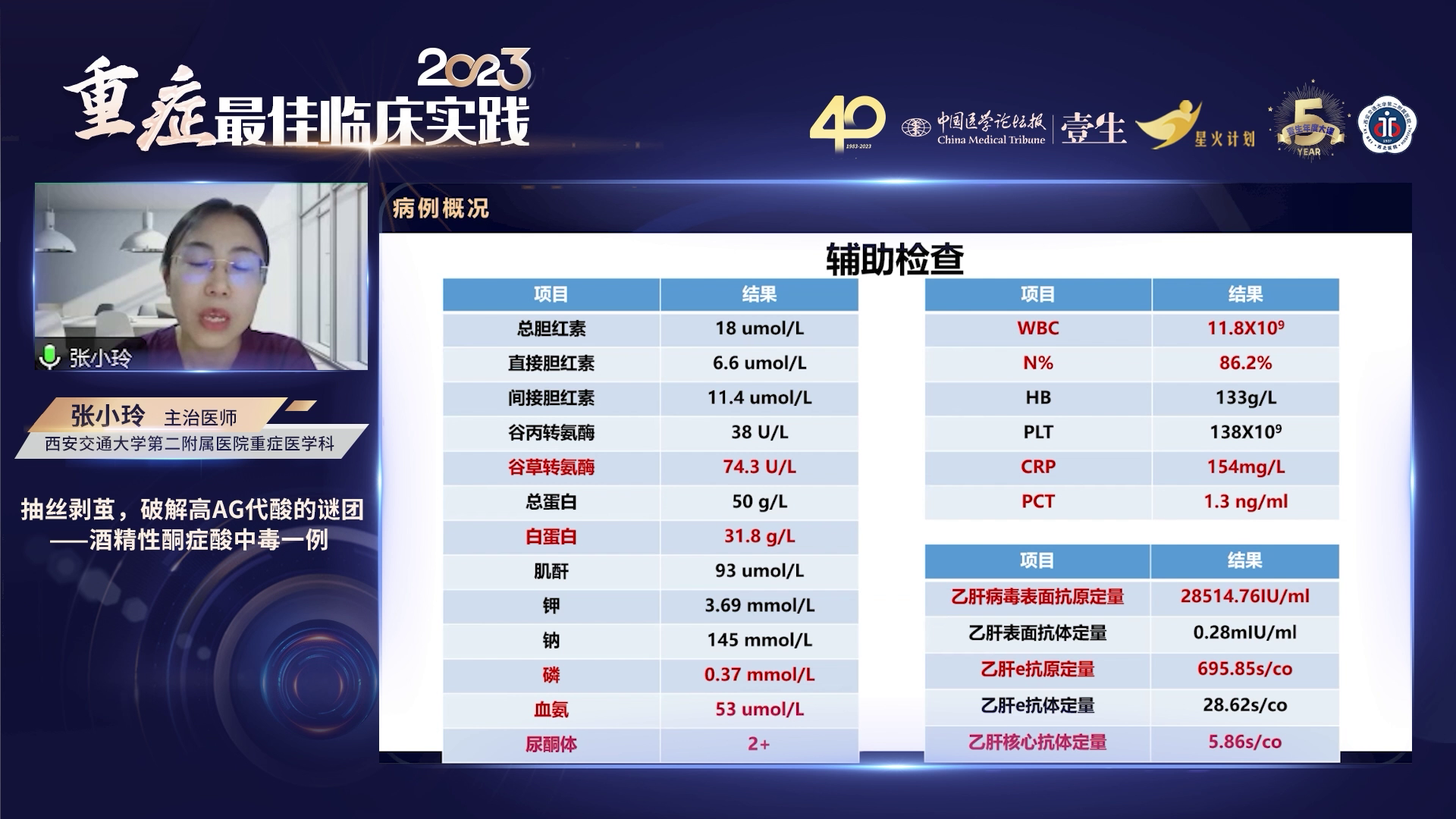
7小时前患者大量饮酒,回家休息后被发现意识不清,期间有恶心呕吐,呕吐物为咖啡色胃内容物,并伴有小便失禁。患者于外院急诊时昏迷(GCS 7分),生命体征:心率155次/分,呼吸35次/分,SpO₂ 91%。查体示双眼左侧凝视,右肺呼吸音减低。急诊化验提示严重代谢性酸中毒(pH<7.0,乳酸14.3 mmol/L)伴重度低血糖(0.9 mmol/L)。心电图示窦性心动过速,心肌损伤标志物轻度升高,头颅CT未见出血,右肺提示感染。
外院初步诊断包括低血糖昏迷、代谢性脑病、严重酸中毒、吸入性肺炎等。入抢救室后出现抽搐,经镇静、补糖、纠酸等处理,血糖回升,但酸中毒持续,遂转入ICU。在ICU期间予呼吸支持、镇静抗癫痫、支气管镜灌洗、持续肾脏替代治疗(CRRT)等综合处理。转至本院前,酸中毒及低血糖已纠正,乳酸降至2.5 mmol/L,但患者意识障碍未恢复,伴间断肢体抽动。
无高血压、糖尿病、冠心病等病史,有20年饮酒史,每日饮六两白酒。
体温39℃,心率167次/分,呼吸33次/分,血压正常,血氧饱和度98%,气管插管接呼吸机辅助通气,GCS评分3分,双侧瞳孔等大等圆,直径3mm,对光反射迟钝,颈部无抵抗,双侧巴氏征阴性。双肺可闻及哮鸣音,循环系统仅心率快,腹部柔软,无压痛、反跳痛,肠鸣音正常。


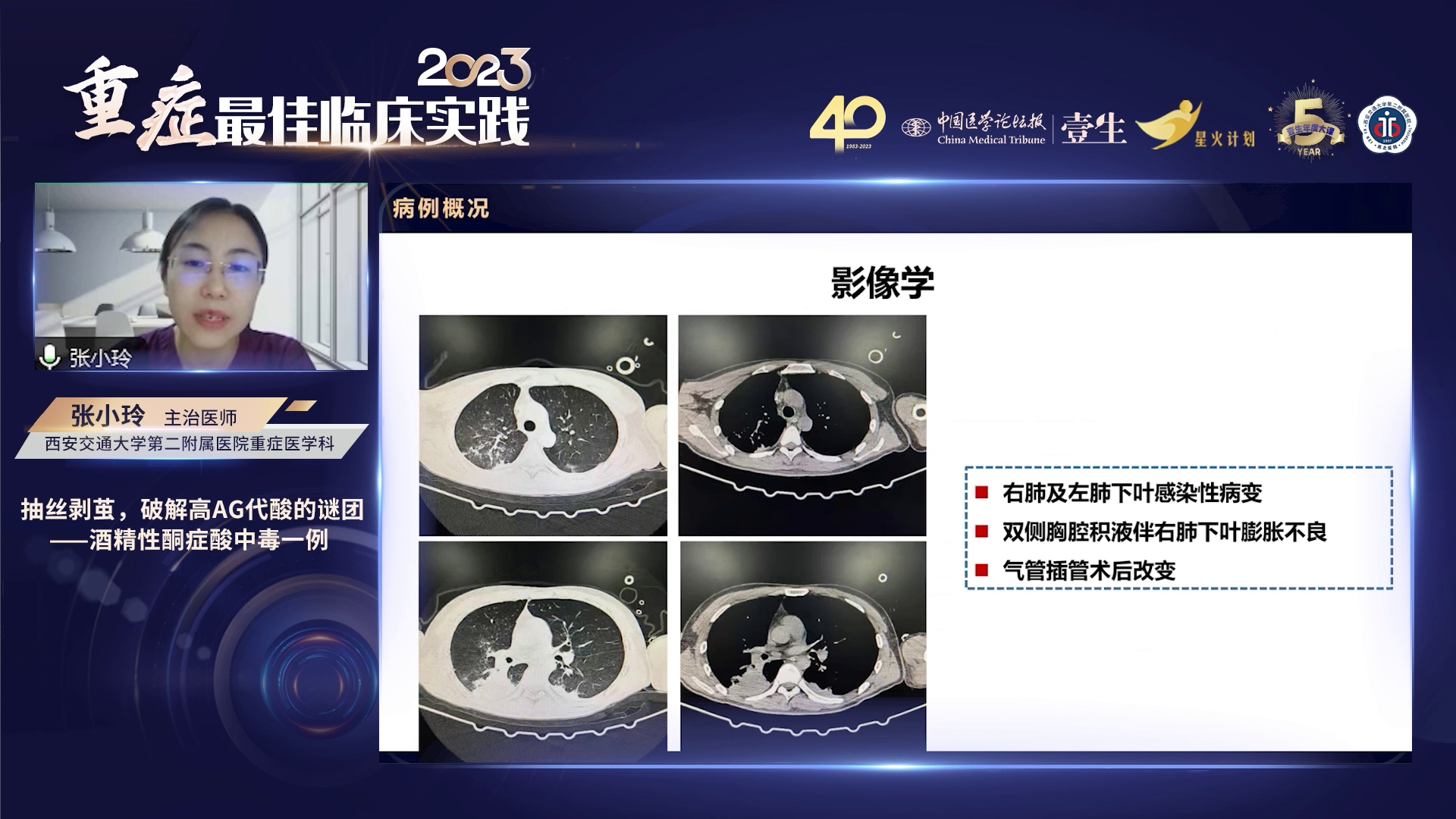
意识障碍原因待查,考虑低血糖昏迷、代谢性脑病、继发性癫痫、肺部感染、胸腔积液及电解质紊乱。
1) 意识障碍原因分析:患者存在低血糖和代谢性酸中毒,但通过追问病史,排除饮用假酒导致甲醇中毒可能。虽患者为乙肝大三阳且血氨升高,但结合腹部超声、肝功能及凝血指标等检查,排除肝性脑病。考虑意识障碍还是低血糖昏迷伴代谢性酸中毒,持续时间可能与发病至送医时间较长(近12小时)有关。
2) 酸中毒原因分析:患者入外院时pH值明显下降,考虑为代谢性酸中毒伴高乳酸血症。经处理后复查,计算阴离子间隙(AG)为23.2mEq/L,存在高AG代谢性酸中毒合并其他有机酸生成可能,需考虑乙二醇中毒、丙酮酸、乳酸酸中毒等,结合临床表现明确存在乳酸酸中毒,进一步排除其他原因后,考虑还有酮症酸中毒。患者既往无糖尿病病史,糖化血红蛋白正常,起病时为严重低血糖,不考虑糖尿病酮症酸中毒。虽有饥饿情况,但饥饿酮症一般不会导致严重酸中毒且进食后酮症会很快纠正,故考虑有饥饿因素参与但不能完全解释。
查阅发现酒精性酮症酸中毒(AKA)可导致该情况,其多见于长期饮酒和酗酒患者,尤其是缺乏酒精脱氢酶者,饮用威士忌激发的低血糖、体重指数降低以及吸烟等会增加发病风险,且会增加患者死亡风险,占酒精致患者死亡人数的7%。AKA导致酮症酸中毒的原因主要有两方面,一是饮酒导致饮食减少、恶心呕吐出现低血糖,葡萄糖供应减少使草酰乙酸转移至糖异生,乙酰辅酶A进入生酮途径;二是酒精代谢增加NADH/NAD+比值,促进丙酮酸氧化为乳酸及草酰乙酸氧化为苹果酸,减少草酰乙酸供应,使过多乙酰辅酶A用于生酮。
临床上鉴别AKA和糖尿病酮症酸中毒(DKA),可从病史(AKA有饮酒、禁食或禁食后大量饮酒史,DKA多有糖尿病史且多见于1型糖尿病患者)、临床表现(AKA有恶心呕吐、腹痛,DKA有多饮多食多尿等糖尿病表现)、血气分析(两者均为阴离子间隙升高型代酸)、呼出气体(AKA有酒精气味,DKA有烂苹果味)、其他实验室检查(AKA可呈低血糖,约10%为高血糖,DKA基本为高血糖;AKA酮体升高以β-羟丁酸为主,β-羟基丁酸与乙酰乙酸比值可达19:1,DKA该比值为2:1)及治疗(AKA主要补液、补充葡萄糖及维生素B1,DKA需补液和胰岛素治疗)等方面进行。该患者符合AKA特点,排除糖尿病酮症酸中毒,考虑为酒精性酮症酸中毒。
3) 严重低血糖原因分析:患者饮酒前半月饮食欠佳,当天饮酒前未进食且饮酒后呕吐,导致饮食量明显减少,葡萄糖摄入减少。同时酒精性酮症酸中毒本身可致低血糖,因酒精摄入和高酮体、严重代谢性酸中毒通路中,酒精代谢使NADH和NAD+比值增加,乙酰辅酶A用于生酮,草酰乙酸减少抑制糖异生,导致血清葡萄糖进一步下降。
1) AKA一般治疗策略:首先进行液体复苏,因饮酒患者常因呕吐、容量分布异常处于低容量状态;长期饮酒影响维生素B1代谢,需补充维生素B1。其次进行血糖管理,血糖正常或低血糖时静脉补充葡萄糖,高血糖时进行胰岛素治疗。最后需监测电解质,及时补充因紊乱而缺乏的电解质,如低磷、低钾、低钠等,同时给予戒酒支持,维护器官功能,鉴别诊断其他可能疾病,如心肌梗死、肺水肿或脓毒症等。治疗过程中建议每1-2小时重复监测电解质和葡萄糖代谢,直至酮症酸中毒消退(血pH值大于7.35,碳酸氢盐大于18mmol/L)。
2) 该患者具体治疗:患者来院时内环境已稳定,外院已补液及CRRT治疗。入科后,继续生理盐水和葡萄糖溶液治疗,补钾补镁尤其补磷,纠正电解质紊乱,因患者可能出现再喂养综合征致血磷进一步下降。控制血糖,维持随机血糖小于11.1mmol/L。因患者有意识障碍和癫痫发作,给予咪达唑仑、丙泊酚和瑞马唑仑持续镇痛镇静以控制癫痫发作,继续补充硫胺素。患者血培养发现表皮葡萄球菌感染,给予利奈唑胺抗感染治疗,同时进行气道保护、呼吸机辅助呼吸及雾化祛痰等综合治疗,针对乙肝情况给予抗病毒和肠内营养支持。
经上述治疗,患者情况改善迅速。pH值和内环境保持稳定,入科时偏高的乳酸水平(最高4.5 mmol/L)逐渐降至正常(基本维持在0.5 mmol/L左右)。转入第三天(发病后第4-5天),患者意识状态恢复,最终完全清醒且无癫痫发作,停止所有镇痛镇静类药物。第四天拔除气管插管,开始床旁康复锻炼,又过两天可自行下床活动,高级智能完全恢复,无后遗症。第五天尿酮体逐渐转阴,炎症指标如白细胞计数、中性粒细胞比例等因表皮葡萄球菌血流感染经抗感染治疗逐渐趋于正常。
入科第七天,患者生命体征稳定,神志清楚,高级智能正常,自主活动、自主进食无呛咳,达到出院标准。最终诊断为酒精性酮症酸中毒,继发癫痫、肺部感染、胸腔积液、表皮葡萄球菌败血症、慢性乙型病毒性肝炎及电解质紊乱。出院嘱患者继续口服利奈唑胺片并戒酒。
查看更多
专家点评
代谢性酸中毒是指细胞外液氢离子增加或碳酸氢根丢失导致血浆碳酸氢根原发性减少,从而引起pH降低的病理过程,是临床最常见的酸碱平衡紊乱。以阴离子间隙测定为抓手,可将代谢性酸中毒分为三类,其中涉及AG正常的代谢性酸中毒(往往伴有血氯升高,即高氯血症性代谢性酸中毒)以及AG增高的代谢性酸中毒,混合性酸碱紊乱中可能出现高AG代谢性酸中毒合并代谢性碱中毒。
临床上常见的高AG代谢性酸中毒原因包括肾功能不全、酮症酸中毒、酸性物质摄入过多(如阿司匹林摄入)、组织缺血缺氧(如乳酸酸中毒)以及非组织缺氧引起的高乳酸血症(如醇类中毒,像乙二醇中毒)等。高乳酸血症分为四类,临床最多见的是A型(继发于组织缺血缺氧过程)和B型(非组织缺血缺氧过程)。B型高乳酸血症常见原因有用了影响线粒体代谢的药物(如二甲双胍)、原发线粒体异常、各种中毒(如乙醇中毒)等。
此外,还有不太受关注的D型乳酸酸中毒,正常情况下体内产生的是L型乳酸,若有短肠综合征,肠道细菌产生的D型乳酸进入体内,因不监测D型乳酸,可能导致高AG代谢性酸中毒但乳酸不高而漏诊。对于饮酒患者出现酮症酸中毒,需鉴别是糖尿病酮症酸中毒、饥饿性酮症还是酒精性酮症酸中毒以及一些少见疾病。