查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:北京大学第三医院 呼吸与危重症医学科 徐少华 梁瀛 北京大学第三医院 病理科 杨绍敏
随着医疗技术的不断进步,经典、疑难临床病例的分享与讨论十分重要。它不仅能为医生提供宝贵的实践经验,还能推动医学知识的更新与发展。为此,《中国医学论坛报》与北京大学第三医院呼吸与危重症医学科孙永昌教授团队携手合作,共同打造“北医三院精粹病例”专栏,每季度更新一期,本期专栏带来的疑难病例是IgG4相关性疾病1例。
病史简介
60岁男性,2024年4月3日因“反复咳嗽8年,间断喘息5年,双上眼睑肿胀2周”入院。
现病史
患者8年前开始间断干咳,多于受凉及吸入刺激性气味后出现,外院考虑支气管哮喘,未规律治疗。5年前接触酒精气味刺激后出现剧烈咳嗽,伴喘息,可闻及喘鸣音,就诊于急诊,诊断支气管哮喘,雾化激素治疗后好转。此后规律吸入沙美特罗氟替卡松(50/250)1吸bid,咳嗽减轻。
11个月前受凉后再发咳嗽,黄痰,伴喘息。查呼出气一氧化氮(FeNO)194ppb,过敏原总免疫球蛋白(Ig)E2056(KU/L)↑,诊断哮喘急性发作,予孟鲁司特、复方甲氧那明口服,之后继续规律吸入沙美特罗氟替卡松,同时予奥马珠单抗皮下注射600mg1次/月,共治疗10次。咳嗽、喘息症状明显好转。5个月前停用沙美特罗氟替卡松,继续口服孟鲁司特、西替利嗪。间断于接触刺激性气体后仍有干咳、胸闷气短,程度较轻。
2周前患者无明显诱因出现双上眼睑瘙痒伴肿胀,略有喘息,程度轻,伴流清涕,无发热、咳嗽,无视力下降及视物模糊。再次就诊于我院,并拟行第11次奥马珠单抗皮下注射治疗收入呼吸科病房。患者自发病以来,一般情况好,饮食睡眠可,二便正常,体重无明显变化。
既往史、个人史及家族史
过敏性鼻炎、鼻窦炎史15年;13年前行鼻中隔偏曲矫正术;8年前行下鼻甲手术;10年前发现双侧颈部淋巴结肿大,外院右侧部分淋巴结切除及部分颌下腺切除,自述术后病理为良性(具体不详);5年前右侧泪腺阻塞,行手术治疗(具体不详)。
否认烟酒嗜好,适龄结婚,育有1子。否认家族遗传病史。
体格检查
体温37.8℃,脉搏104次/分,呼吸18次/分,血压125/76mmHg。
查体可见右侧颈部皮肤褶皱处可见术后瘢痕,双眼上眼睑肿胀,右侧为主(图1,红色箭头标注),伴右眼球轻度突出。浅表淋巴结未触及肿大。双肺呼吸音清,未闻及干、湿啰音。心脏及腹部查体未见异常,双下肢无水肿。
图1 查体见双眼上眼睑肿胀,右侧为著
辅助检查
2024年2月2日,血常规示白细胞(WBC)计数6.99×109/L,红细胞(RBC)计数4.60×1012/L,血红蛋白(HGB)141g/L,血小板(PLT)计数206×109/L,嗜酸性粒细胞百分数8.4%↑,嗜酸性粒细胞绝对值0.59×109/L↑;过敏原总IgE641 IU/ml。
2023年6月5日,肺功能结果显示,第1秒用力呼气容积(FEV1)占用力肺活量(FVC)百分比74.87%(支气管舒张剂前)、80.66%(支气管舒张剂后),FEV1占预计值百分比78.1%(支气管舒张剂前)、91.4%(支气管舒张剂后);FEV1改善率17%,可逆试验后FEV1增加410 ml,支气管舒张试验阳性。
入院诊断
初步诊断
① 支气管哮喘部分控制;② 过敏性鼻炎、鼻窦炎;③ 鼻中隔偏曲矫正、下鼻甲肥大切除术后;④ 右侧淋巴结切除术后。
入院后辅助检查
血常规结果显示WBC 6.56×109/L,RBC 4.2×1012/L,HGB 132g/L,PLT 201×109/L,嗜酸性粒细胞百分数11.3%↑,嗜酸性粒细胞绝对值0.74×109/L↑。
免疫球蛋白七项示IgG 23.3g/L↑,IgE 429 IU/ml↑,补体C 30.653 g/L。过敏原总IgE检测536 IU/ml↑。
尿便常规、N末端B型利钠肽原(NT-proBNP)、生化组合、抗核抗体、抗核抗体谱、抗中性粒细胞胞浆抗体(ANCA)未见异常。
鼻窦计算机体层摄影(CT)示全组鼻窦炎、右侧下鼻甲肥大、鼻术后改变。
肺功能结果显示,FEV1/FVC76.41%(支气管舒张剂前)、75.35%(支气管舒张剂后),FEV1占预计值百分比77%(支气管舒张剂前)、91%(支气管舒张剂后);FEV1改善率18%,可逆试验后FEV1增加380 ml,支气管舒张试验阳性。FeNO195 ppb。
腹部超声示脂肪肝,胆囊息肉。
甲状腺超声示甲状腺左叶多发结节,结节性甲状腺肿可能。
超声心动图示二尖瓣反流(轻度),左心室射血分数(LVEF)72%。
胸部CT(图2)示双肺多发小结节,右上叶、右下肺局部磨玻璃结节。
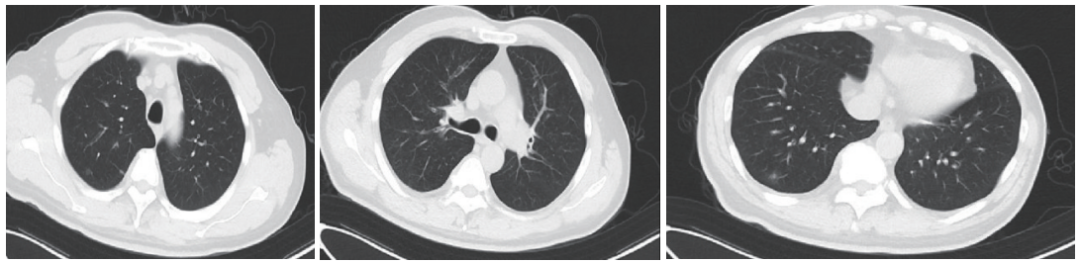
图2 入院后胸部CT
诊疗过程
患者为老年男性,慢性病程。既往过敏性鼻炎、鼻窦炎,接触变应原后出现干咳,发作性呼吸困难,伴血嗜酸性粒细胞升高,通气功能检查提示支气管舒张试验阳性,FeNO升高,故支气管哮喘诊断明确。经中—高剂量吸入性糖皮质激素(ICS)+长效β受体激动剂(LABA)、IgE单抗、白三烯调节剂治疗患者的症状虽有改善,但未完全缓解,临床考虑支气管哮喘、部分控制。且此次入院查体发现眼睑肿胀,右眼球突出,需要鉴别其他具有哮喘样特征的嗜酸性粒细胞相关性疾病。
嗜酸性肉芽肿性多血管炎(EGPA)为伴嗜酸性粒细胞增多性肺疾病的一种全身性疾病,常有喘息等哮喘样症状,伴有嗜酸性粒细胞升高,见于约90%的患者。50%可有肺部浸润影,如结节影、磨玻璃影,常呈游走性改变。除肺受累外,往往伴有其他脏器受累。该患者咳嗽、喘息、伴鼻窦炎,外周血嗜酸性粒细胞增高,肺部小片状渗出,需考虑此疾病。患者无其他脏器受累证据,血清ANCA阴性,不支持EGPA,但20%~40%的EGPA患者外周血ANCA阳性,因此单纯ANCA阴性时不能排除EGPA的可能性,需综合考虑。
慢性嗜酸性粒细胞性肺炎(CEP)通常表现为咳嗽、气短、体重下降,外周血嗜酸性粒细胞增高,胸部CT可显示外周分布的肺实变(肺水肿反转征),多见于肺上叶;本例患者胸部影像学暂不支持典型慢性嗜酸性粒细胞肺炎的特点。
寄生虫感染寄生虫感染后的肺部影像表现不一,多呈多形性和游走性的肺实变影、结节状影,部分可继发支气管扩张、空气潴留以及纵隔淋巴结增大和胸腔积液等,伴有嗜酸性粒细胞增多。该患者否认旅居史和生活史,目前的病史及影像学资料诊断依据不足。
变应性支气管肺曲霉病(ABPA)多见于支气管哮喘和存在结构性肺部疾病的患者,外周血嗜酸性粒细胞增多和血清IgE水平升高,胸部CT可显示,支气管扩张、呼吸道充满黏液呈指套征、局部肺实变等,此患者的影像学不符合典型ABPA表现,且不能解释患者的眼部症状。
IgG4相关性疾病(IgG4-RD)此疾病属全身性疾病,因受累部位不同,出现相应临床表现。常累及腺体,如唾液腺、胰腺、泪腺等。部分患者可有哮喘样症状。该患者不能除外此疾病,尤其近期出现双眼睑肿胀,既往曾有泪腺阻塞,颌下腺受累,伴浅表淋巴结肿大,故需考虑此疾病。
根据以上诊疗思路分析,再次进行相关疾病进一步检查。
浅表淋巴结超声示双侧颈部可见多发稍大淋巴结,左侧大者大小约1.6×1.0 cm,右侧大者大小约1.4×0.78 cm,门样结构清晰,内可见少许血流信号。
涎腺彩色多普勒超声示双侧腮腺、颌下腺不均质改变。
IgG4亚型24.3g/L↑(0.08~1.51 g/L)。
曲霉菌特异性IgE、曲霉IgG抗体阴性,吸入组、食物组过敏原均阴性。
肌电图未见异常。
鼻窦黏膜活检病理诊断示(鼻腔嗅裂)鼻黏膜中度慢性炎,淋巴单核细胞和浆细胞渗出,可见少数嗜酸性粒细胞,未见血管炎。免疫组化结果示CD138(浆细胞+),IgG(染色不理想),IgG4(少数细胞+),CD3(T细胞+),CD20(B细胞+),CK混(-)。
临床上考虑IgG4相关性疾病可能性大,将10年前外院唾液腺及淋巴结送我院病理科会诊(图3)。
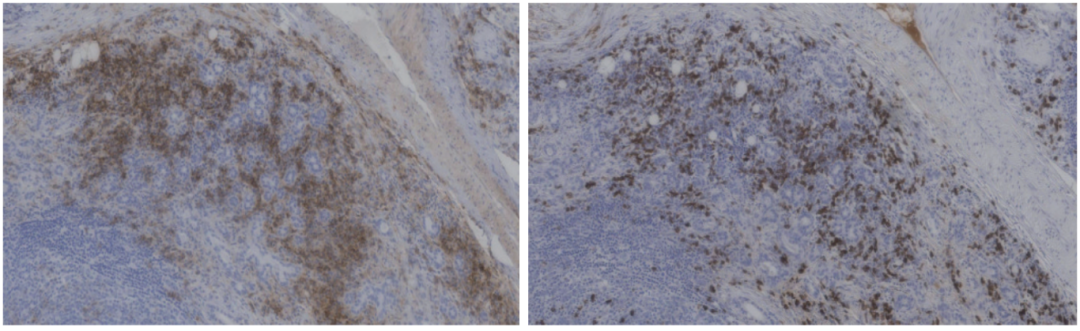
图3 10年前外院唾液腺及淋巴结病理
病理会诊结果显示,涎腺组织重度慢性炎,腺泡萎缩,间质淋巴组织显著增生伴大量淋巴滤泡形成,局灶间质硬化,浆细胞数量较多,少数嗜酸性粒细胞,未见血管炎。免疫组化染色显示IgG4阳性的浆细胞数量>50个/HPF,提示IgG4相关硬化性疾病。免疫组化结果示CD138(浆细胞+),IgG(+),IgG(4部分浆细胞+),CD34(间质及血管+)。
为进一步明确诊断,本次住院期间行右侧颌下腺穿刺组织病理(图4)。
病理结果显示,涎腺组织重度慢性炎,腺泡萎缩,间质淋巴细胞和浆细胞渗出,伴淋巴滤泡形成。部分间质纤维化。免疫组化染色显示IgG4阳性的浆细胞数量>50个/HPF,提示IgG4相关硬化性疾病。免疫组化结果显示,CD138(浆细胞+),IgG(+),IgG(4部分浆细胞+),CD34(间质及血管+),CD3(T细胞+),CD20(B细胞+)。
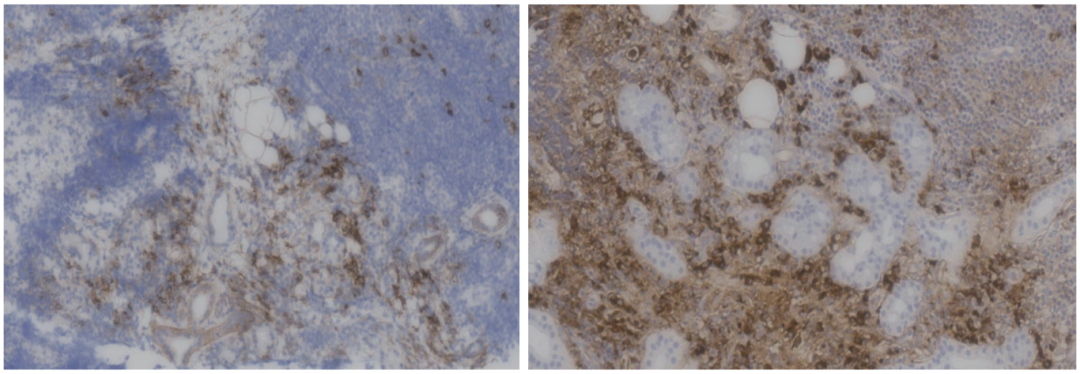
图4 本次住院右侧颌下腺病理
对IgG4-RD的受累脏器进行评估。
上腹部磁共振成像(MRI)增强扫描(图5)显示肝左叶体积小,局部多发病变,性质待定;门脉左支及部分肝左静脉显示不清;胰腺萎缩。下腹部MRI增强扫描(图6)显示双肾盂壁增厚,炎性可能。
图5 上腹部MRI增强扫描
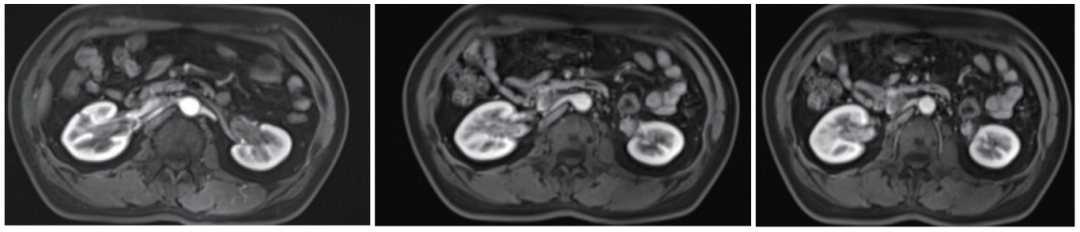
图6 下腹部MRI增强扫描
眼眶MRI增强扫描(图7,红色箭头标注)示右眼球稍突,右侧内直肌明显增粗,下直肌稍增粗,增粗部位于肌腹,增强扫描略高于正常眼外肌。
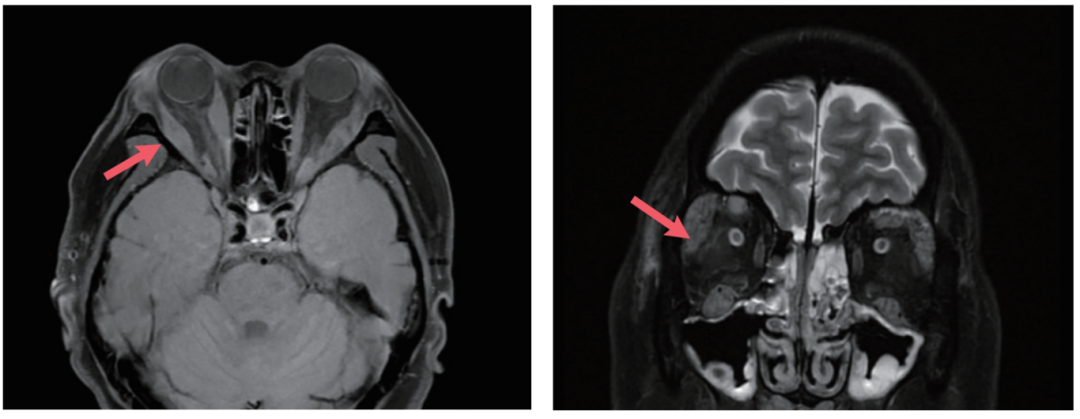
图7 眼眶MRI增强扫描
患者IgG4-RD诊断明确,累及全身多个器官,组织全院联合会诊。
风湿免疫科 IgG4-RD易合并过敏性疾病,如过敏性鼻炎、哮喘,目前患者淋巴结、颌下腺、泪腺、鼻窦、肝脏、胰腺、肾脏、输尿管均有受累,结合既往外院唾液腺及淋巴结病理阅片会诊及本次颌下腺穿刺病理结果,考虑IgG4-RD诊断明确。肝脏左叶及胰腺萎缩考虑疾病累及肝脏、胆道系统及胰腺所致,目前功能未受影响。治疗方面考虑激素,0.6 mg/kg,口服2~4周后每周减量1片,加用免疫抑制剂避免激素减量时症状复发。
放射科 结合患者影像学表现,IgG4-RD累及胰腺、胆管,此种病变较为多见。双侧肾盂输尿管增厚表现,为弥漫性增厚,考虑慢性炎性增殖性疾病。右眼内直肌、下直肌肿胀明显,泪腺受累。综上考虑为多系统受累的炎性增殖性疾病可能,符合IgG4-RD。
普通外科 患者肝脏无占位性病变,无胆道梗阻,无恶性消耗症状,不支持恶性肿瘤。门脉、肝左静脉闭塞,左侧肝脏体积变小,肝右叶代偿性增大。目前血管、胆管多发病变,可能与IgG4-RD导致的局部纤维化有关。建议积极治疗原发病,避免病情进展而发生肝硬化。
泌尿外科 患者下腹部核磁可见肾盂、输尿管等多发管壁不规则增厚,结合多系统受累,肾盂输尿管病变可能是系统性疾病受累的一部分。
眼科 患者眼球突出、眼内直肌及下直肌增粗,为典型IgG4-RD眼部受累表现,同时有泪腺受累。
此患者的治疗方案为泼尼松30mg qd,吗替麦考酚酯0.5g bid。治疗一段时间后患者激素逐渐减量,咳嗽、喘息未再发作。复查血嗜酸性粒细胞、IgG4降至正常。复查眼眶MRI增强扫描(图8,红色箭头标注)显示眼球突出及内直肌增粗表现明显改善。
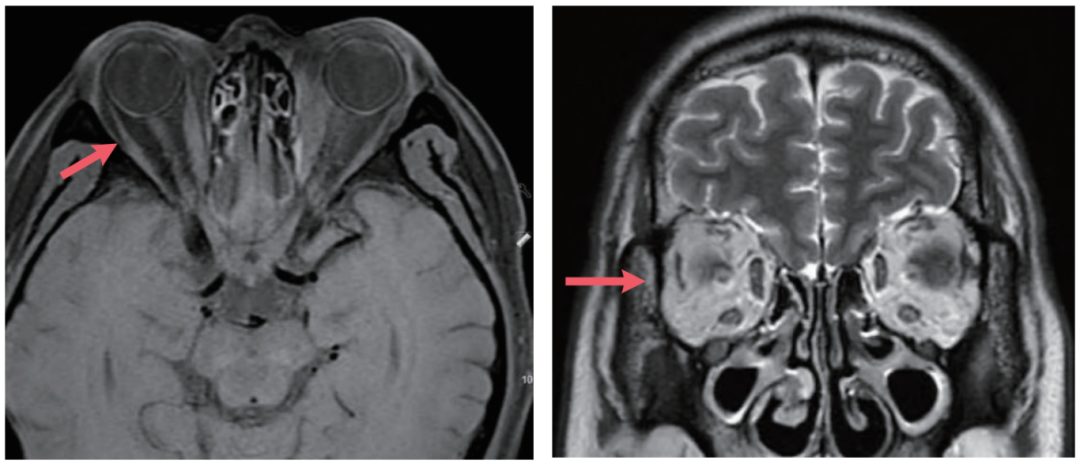
图8 复查眼眶MRI增强扫描
小结
IgG4-RD是一种免疫介导的慢性炎症伴纤维化疾病,2001年最早由日本学者滨野(Hamano)等首先报道,可累及全身多个部位,包括胰腺、唾液腺、泪腺、肺、胆管、腹膜后组织、肾脏、大动脉、皮肤、甲状腺、垂体、心包和纵隔等。绝大多数患者出现血清IgG4浓度升高,受累器官组织中可见大量IgG4阳性浆细胞浸润和纤维化。IgG4-RD好发于中老年人群,男女比约为8∶3。目前我国尚无IgG4-RD流行病学数据。尽管IgG4-RD是一种良性炎症性疾病,少数患者可有自愈倾向,但多数患者病程呈逐渐进展趋势,可导致重要脏器功能障碍。因临床表现不特异,明确诊断困难,平均诊断时间为7~8年。孙永昌教授早在2012年曾介绍了一例表现为间质性肺炎的IgG4相关性肺疾病,并进行了文献总结。近年来,关于IgG4-RD的认识逐渐加深。2020年更新版IgG4-RD综合诊断标准见表1。
表1 2020年更新版IgG4-RD综合诊断标准

本文介绍病例的突出表现为哮喘,病程长达8年,同时伴有2型炎症指标如血嗜酸性粒细胞、FeNO及IgE明显升高。既往研究显示约30%~40%的IgG4-RD患者合并特应性表现如过敏性鼻炎、哮喘等,常伴有血清总IgE、外周血嗜酸性粒细胞增多,且对预测IgG4-RD疾病活动及复发有一定价值。IgG4-RD在发病机制上存在与过敏性疾病类似的2型炎症激活,嗜酸性粒细胞、嗜碱性粒细胞、肥大细胞、胸腺基质淋巴细胞生成素、白介素(IL)-33、IL-4、IL-5、IL-13等均参与IgG4-RD的发病。关于易感基因的研究发现IgG4-RD与过敏性疾病存在相同的易感基因。针对2型炎症通路的单克隆抗体或许可成为IgG4-RD新的治疗选择。对于以难治性哮喘为表现的患者,要注意鉴别IgG4-RD,尤其当患者合并泪腺以及唾液腺等外分泌腺受累时。该例患者既往有过颌下腺肿大,本次入院前出现明显的眼睑肿胀,经过影像学评估发现患者还有肝脏、胰腺、肾脏、输尿管受累,血清IgG4水平升高,最终通过颌下腺病理证实为典型的IgG4-RD。由此可见,仔细地询问病史和查体,结合既往病史进行综合分析,不放过任何细节和线索,对于疾病的诊断至关重要。
查看更多