查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





创刊40周年献礼!本季【“领航计划”跟着“国家队”学常见疾病诊疗】血液科专项,有幸邀请到中国医学科学院血液病医院(中国医学科学院血液学研究所)干细胞移植中心冯四洲教授团队特别策划,针对血液病感染防治这一临床刚需话题,特别组织了15期培训。
专科大三甲的诊疗思路到底强在哪?抓住这次宝贵的机会,15天重塑血液病感染诊疗思维!
本文作者:张樱

结核分枝杆菌(MTB)感染可表现为潜伏结核感染(LTBI)和活动性结核病(ATB)。
在免疫功能低下的人群中,如血液恶性肿瘤患者和造血干细胞移植(HSCT)受者中,患者由LTBI进展为ATB的风险高于一般人群。
由于抗分枝杆菌药物与血液病治疗药物以及免疫抑制剂之间存在许多相互作用,因此对这些患者的分枝杆菌感染管理也尤其复杂。
结核分枝杆菌感染主要通过含杆菌的气溶胶飞沫传播,结核病高发病率地区(每10万人中≥100例),血液系统恶性肿瘤患者和HSCT受者的结核病发病率为2.7%(1.5%~16.0%),活动性结核病可能是由于潜伏结核感染再次激活,或结核分枝杆菌暴露病例的原发感染。
血液病患者合并ATB的死亡率较高,播散性ATB进展迅速,可出现高热、成人呼吸窘迫综合征、低氧血症、脓毒症、多脏器功能衰竭。
血液病患者发生ATB的主要危险因素包括:糖皮质激素、氟达拉滨、抗CD52单抗和TNF-α拮抗剂,芦可替尼等的应用。
LTBI后ATB发病风险最主要取决于患者的免疫状态。对于一般人群,LTBI患者发展为ATB的终生风险为5%~15%,在一些高风险人群中,如HSCT受者中,发展为活动性结核病风险更高。
无关供者移植,亲缘HLA不全相合移植、去除T细胞的同种异基因移植、急性或慢性移植物抗宿主病、侵袭性肺真菌病、糖皮质激素和免疫抑制剂的使用为ATB的高危因素。
LTBI是指机体对MTB抗原刺激产生持续的免疫应答但无临床活动性结核病的一种状态。

临床上用于LTBI检测的主要方法有γ干扰素释放试验(IGRA),包括T-SPOT.TB及QFT-GIT、EC皮肤试验和TST。

血液病患者是否需要预防性治疗LTBI仍有争议,但根据WHO以及我国专家共识的建议,准备进行HSCT的患者都应该系统地检测和预防性治疗LTBI。

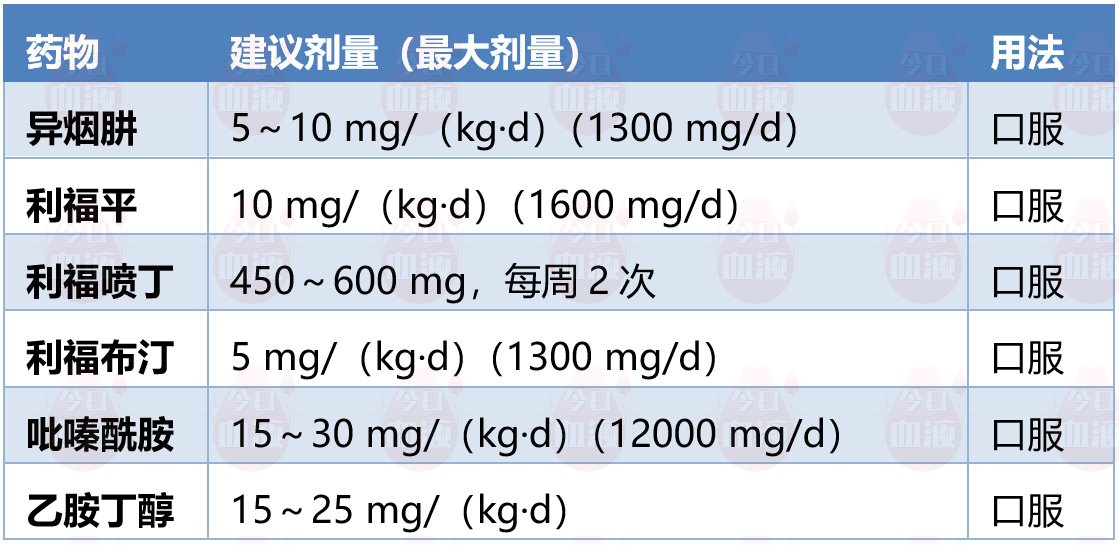
治疗药物首选异烟肼,剂量为5~10 mg/(kg·d),至少应用6~9个月,持续到免疫抑制剂减量。

诊断为血液恶性肿瘤或造血干细胞移植后发生结核病的中位时间约为6个月。
75%的病例发生肺结核,但33%~50%的结核病患者可有肺外或播散性表现。临床症状表现为发热、疲劳、食欲缺乏和体重减轻。肺部结核患者可表现为持续咳嗽,很少表现为咯血。
胸部HRCT是首选检查方法,肺结核的CT表现包括小叶中心树芽状影、界限不清的毛玻璃结节、实变区和空洞。肺下叶结核定位通常见于免疫功能低下的患者,并与结核再激活有关,而成人上叶空洞通常是原发感染的特征。
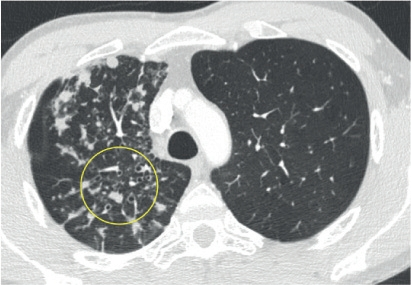
图 结核分枝杆菌感染,右肺上叶CT示多发外周结节及支气管壁增厚
痰液、支气管冲洗液或支气管肺泡灌洗液、经支气管肺活检、脑脊液、尿液、肺结核和肺外结核病变处组织活检标本等进行分枝杆菌检测,并除外非结核分枝杆菌是诊断ATB最为直接的证据。MTB检查方法主要有涂片镜检、培养和分子生物学检测。

目前,WHO建议使用X-pert MTB/RIF测定法,通过q-RT-PCR快速检测结核菌特异性DNA和利福平耐药性。

其他新型检测方法,如宏基因组二代测序技术(mNGS)在TB诊断中显示出较好的特异性。
抗结核治疗需要与原发病治疗之间做出权衡,常需要与结核、感染、呼吸等多学科协作。
对于药物敏感ATB,推荐使用与当地非血液病患者相同的结核治疗方案:通常为6个月短程化疗。
针对不同感染部位肺外结核推荐的抗结核疗程:骨、关节结核治疗疗程为至少12个月;中枢神经系统结核为至少12~18个月;血行播散结核为至少12个月。
应对患者进行临床随访,至少应在基线、治疗开始后2个月和治疗结束时收集痰液进行微生物学检查。
治疗耐药或对治疗依从性有怀疑者,应每月取痰,直至反复阴性。随访痰培养阳性时,可考虑延长治疗时间至9个月。肝功能应至少每月监测一次。
耐多药结核和广泛耐药结核的治疗应该个体化,应参考WHO耐药结核病指南、中国防痨协会和中华医学会结核病学分会制定的相关指南和共识来制定结核治疗方案。


非结核分枝杆菌(NTM)指除结核分枝杆菌复合群和麻风分枝杆菌以外的一大类分枝杆菌的总称,在我国以胞内分枝杆菌,堪萨斯分枝杆菌、鸟分枝杆菌、脓肿分枝杆菌、龟分枝杆菌等较为常见。
近年来,NTM病呈快速增多趋势,对于血液肿瘤以及HSCT患者,NTM发生率高于正常人群。水和土壤是NTM病的重要传播途径,近年发现,NTM病可在人与人之间传播。
NTM通过呼吸道、胃肠道、皮肤等途径侵入人体后,其致病过程与结核病相似,主要侵犯肺组织,但全身各个器官系统皆可罹患。


确诊的NTM病需及时进行抗分枝杆菌治疗,治疗药物包括异烟肼、利福平、乙胺丁醇等抗结核药物,以及大环内酯类,氨基糖苷类,喹诺酮类抗生素,替加环素,亚胺培南/西司他丁,复方磺胺甲噁唑等,不同NTM病的用药种类和疗程有所不同,所以治疗前的分枝杆菌菌种鉴定和药敏试验结果十分重要。
血液病以及HSCT患者中弓形虫感染较为罕见,但其临床症状缺乏特异性,若不能得到及时正确治疗,其死亡率高达60%~90%。
弓形虫感染的常见人群,饲养有猫狗等动物,食用不熟的肉制品、喝生水,吃未洗干净的蔬菜水果,居住卫生条件差的人。
在这些人群中经常会有弓形虫隐匿感染,而在HSCT免疫功能低下的人群中弓形虫会有再活化从而发生弓形虫病的可能。
移植后发生弓形虫病的主要危险因素是缺乏抗弓形虫预防。
HSCT受者弓形虫病最常见的临床表现为发热、肺炎和脑炎。诊断上胸部CT,头颅MRI,影像学异常,腰穿脑积液检查脑压及脑脊液蛋白升高有临床意义,但特异性差。
血液或脑脊液的NGS检查对弓形体病的诊断是非常有价值的。
疑似或确诊弓形虫病的HSCT受者应尽快开始抗弓形虫治疗,使用一线药物,包括乙胺嘧啶、复方磺胺甲噁唑和亚叶酸钙,建议HSCT患者接受至少6周的抗弓形虫治疗。
复方磺胺甲噁唑是最有效和实用的弓形虫预防方案,一般建议有造血稳定植入证据时开始一级预防,最迟在移植后30天开始,用法为0.96 g每周三次。
诺卡菌病是少见的严重条件致病菌感染,主要发生于免疫功能受损或有肺部基础病变的患者,在异基因HSCT受者中发生率为0.1%~1.7%,多数发生在移植后1年以内。粒细胞减少、活动性GVHD、缺乏复方磺胺甲噁唑预防为发生感染的危险因素。


既往诺卡菌病的诊断依靠从组织或体液分泌物中培养鉴定发现诺卡尔菌,并有相应的临床或影像学表现确诊,但细菌培养阳性率较低,且生长缓慢,早期诊断困难,NGS检查对诺卡菌病的诊断可能更有价值。
复方磺胺甲噁唑是首选治疗药物,移植患者中被推荐至少应用6个月,对于免疫功能受抑制的HSCT患者疗程通常需要6~12月。建议HSCT后患者采用复方磺胺甲噁唑进行一级预防。
在血液病患者,尤其是HSCT受者中,活动性结核的诊断和防治面临许多挑战,对于结核分枝杆菌潜伏感染的预防性治疗尤为重要,同时要加强对非结核分枝杆菌病的鉴别诊断,提高NTM病的诊治水平。
弓形虫病和诺卡菌病均为条件致病菌感染,对于血液病患者中的HSCT受者,应注意采用复方磺胺甲噁唑进行一级预防。发生感染后的早期诊断、及时治疗、足量足疗程的药物使用也至关重要。

查看更多