查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





↑↑↑
点我看更多精彩内容
反向触发
反向触发是一种很难识别的 PVA。Muriaset 等将反向触发定义为“一种 PVA,其中患者的呼吸中枢被激活以响应肺部的被动充气”。在反向触发期间,机器触发呼吸的开始与患者吸气努力的开始之间存在延迟。因此,当吸气阶段完成时,患者的努力通常会持续存在,如果患者的吸气努力能够克服设置灵敏度的阈值,则可能会产生双重触发。
压力/时间波形显示由呼吸机启动的呼吸(在呼吸开始时没有气道压降),和/或在吸气阶段和部分呼气阶段由呼吸机产生的气道压降激活患者的呼吸,随之而来的吸气肌收缩。此外,观察到在患者吸气努力的流量/时间波形乘积中证明的峰值呼气流量的截断或变形(图4)。Akoumianaki 等人指出,这种类型的 PVA 可以引起隔膜的连续增强收缩。这种收缩与细胞因子释放和肌纤维损伤有关。此外,它会产生和增加呼吸做功、耗氧量、平台压力监测的混乱以及在容量控制模式下平台压力水平的增加。
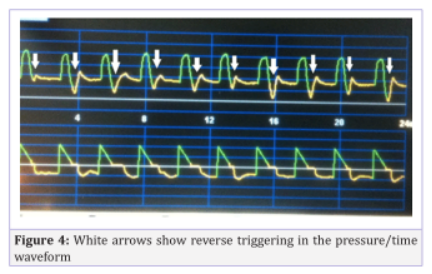
图 4 白色箭头显示压力/时间波形中的反向触发
流量异步
当呼吸机中的设置流量不满足患者的流量需求,导致呼吸功增加时,就会出现这种类型的PVA。多发于容量控制模式通气,急性呼吸衰竭,通气需求大。在压力控制模式下通气的患者中,流量不同步的频率较低,因为流量是可变的。
Kalletet等人比较了压力控制通气和容量控制通气对急性肺损伤和呼吸窘迫综合征患者呼吸功的影响。他们发现,在压力控制模式下,呼吸功显著降低。Yang等人通过测量P0.1(前100 m.sec内产生的压力),在急性呼吸衰竭患者中比较了容量辅助/控制通气与压力辅助/控制通气产生的呼吸努力。获得的结果显示,当使用压力辅助/控制通气时,除了减少患者不适外,P0.1降低了25%。
Macintyre等人在16例使用容量辅助/控制通气的稳定患者中通过降低50%的设置流量诱导了流量不同步,随后尝试通过两种方式进行纠正。(1) 通过增加原始值的 25% 重新建立最初设置的流量和 (2) 使用压力限制模式。通过计算压力时间乘积和呼吸模式来测量呼吸努力。两种策略都显示出流量不同步的显著减少,但是涉及切换到压力控制模式的策略对那些表现出严重不同步的患者更有效。
值得注意的是,在大多数研究中,压力控制模式会降低因流量不足引起的呼吸功和不适,而压力控制模式在通气需求高的患者中会降低,因为它们会改变每次呼吸时的努力和流量需求。出于这个原因,设置固定的流量水平(例如在容量控制模式下发生)会导致无法提供足够流量的PVA 。
正如Branson提到的“患者触发容量呼吸期间压力/时间波形的扇形部分,是流量不同步的公认特征。Nilsestuen和Hargett还提到了如何识别流量不同步,随着患者努力地增加,呼吸机上设置的峰值流量不再满足患者的流量需求,气道压力波形逐渐消失。这种现象被非正式地认为是“流速饥饿”(图5)。

图 5 白色箭头显示压力/时间波形中的流量不同步
过早循环(过早切换)
循环变量可定义为“测量并用于吸气结束(和呼气开始)的变量(通常为压力、容量、流量或时间)。过早循环以及双重触发是当患者的神经吸气时间大于呼吸机中设置的吸气时间时发生的一种不同步。
双重触发的区别在于,在过早循环中,患者的吸气努力不足以触发第二次呼吸。过早循环导致气道压力显著降低,可在呼吸机设置的吸气阶段结束后立即观察到,伴随吸气流量增加,可在流量/时间波形中观察到(图6)。
这种类型的PVA可能与呼气相期间的无效努力相混淆,不同之处在于过早循环对设定吸气时间或循环的变化有反应;而无效努力则对PEEP水平、灵敏度或辅助水平的变化有反应。另一个区别是,在过早循环中,吸气阶段结束后气道压力立即下降,表明患者的吸气努力仍在继续。
Takioka 等人在支持压力模式下评估了 8 名通气患者在 45%、35%、20%、5% 和 1% 的峰值吸气流量下循环(呼气灵敏度)的效果。他们发现,当呼吸机以最大吸气流量的45%和35%循环时(分别为0.31±0.12 J/L和0.51±0.11 J/L,循环标准分别为1%和45%),呼吸功和不同步性(过早循环和双重触发)增加。循环标准的百分比越高,吸气时间越短。
因此,当患者使用压力支持通气进行通气时,在设置中考虑这方面非常重要,以确保适当通气。

图 6 过早循环的示例;白色箭头显示在压力/时间波形中吸气阶段结束后继续的吸气努力;红色箭头显示由患者吸气努力引起的呼气流量的突然变化
延迟循环(延迟切换)
当机械呼吸机中设置的吸气时间超过患者神经吸气时间时,就会发生延迟循环。这意味着一旦患者的吸气努力结束,系统将继续在吸气阶段,这会减少可用于呼气阶段的时间。这可能会在既定的循环标准(主动呼气)、空气滞留、动态过度充气和 PEEPi 之前激活患者的呼气肌肉,这可能会增加呼吸功并导致无效努力。Parthasarathy 等人提到,“呼气肌肉放松的延迟可能会导致它们在下一次吸气的早期阶段保持活跃,并且通过阻止横膈膜的向下运动可能会阻碍后续吸气努力的效果。”
由于 PEEPi 和短呼气时间,这种类型的不同步在 COPD 患者中很常见。在这些情况下,有效的解决方案是在受控模式下(例如压力辅助/控制通气和同步间歇强制通气 (SIMV) )减少吸气时间。也可以通过修改压力支持通气中的循环标准来减少吸气时间 。因此,通过修改循环标准,可以防止因循环延迟导致的无效努力和主动呼气。
延迟循环在压力/时间波形中表现为接近吸气阶段结束时气道压力的增加,在流量/时间波形中由呼气肌激活引起的吸气流量突然减少来证明 (图 7)。
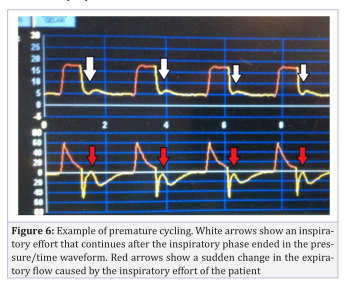
图 7延迟循环示例;白色圆圈显示,在压力/时间波形中,由呼气肌肉收缩引起的接近吸气阶段结束时的气道压力增加;白色箭头显示,在流量/时间波形中,由于呼气激活导致吸气流量快速下降
结论
使用波形分析识别患者-呼吸机交互作用是一项非常有用且重要的技能,每位使用呼吸机的医疗专业人员都应培养该技能,以防止可能影响机械通气患者结果的并发症。考虑到不同的定义用于描述相同的问题,为所有类型的 PVA 建立标准定义也很重要。
来源知呼小报 作者邵逸夫医院RT团队
查看更多