查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





病史摘要
76岁老年男性,主诉排尿困难1年,留置导尿半年。2020年在外院行“经尿道等离子前列腺切除术”,术后仍排尿不畅,症状逐渐加重,多次拔管失败。外院膀胱镜检查显示前列腺部尿道术后通畅,尿动力学检查提示排尿期无逼尿肌收缩,考虑神经源性膀胱而未予治疗。
MRI发现尿道前列腺部通畅,但仍有明显增生腺体。
团队对原尿动力学检查结果存疑,遂行“经尿道钬激光前列腺切除术”,术中剜除大量腺体。术后留置导尿1周,拔除导尿管后患者排尿通畅。
诊疗思路分析
1.前列腺增生治疗核心改变
以往前列腺增生治疗重点聚焦于增生本身,认为其导致膀胱出口梗阻,进而引发下尿路症状。如今观念转变,认识到前列腺增生、膀胱出口梗阻与下尿路症状并非简单线性递进关系,而是并列关系。
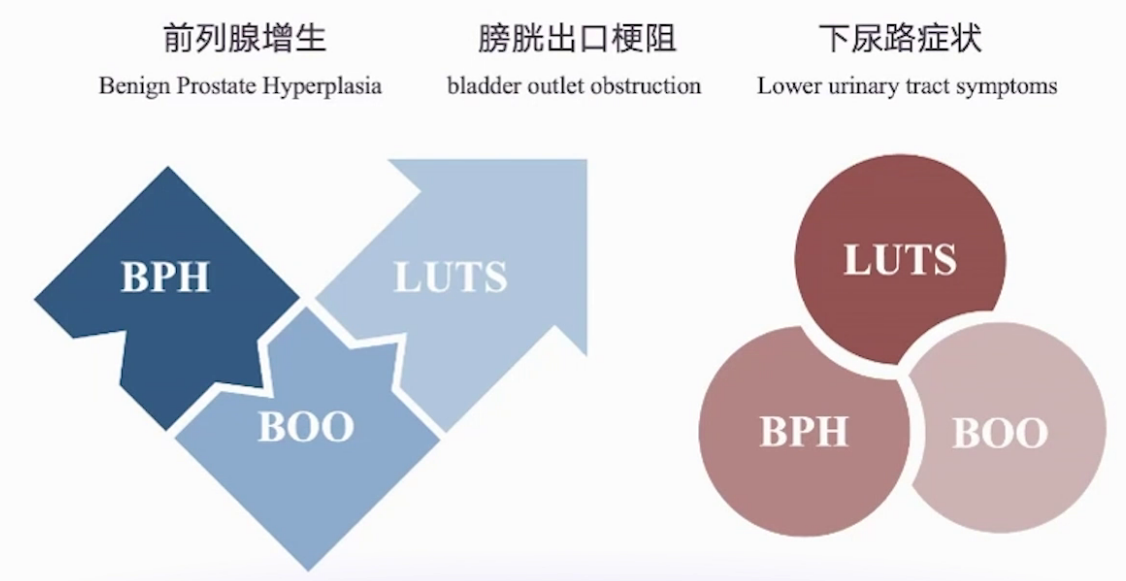
男性下尿路症状病因多样,常见原因有:流出道梗阻,如前列腺增生占比30%53.5%;多尿,约占51%;膀胱功能障碍,约占1/3。
2.膀胱活动低下症
膀胱活动低下症(UAB)作为一种症状复合体,表现为排尿时间延长,伴或不伴膀胱排空不完全感,症状包括排尿费力、困难、尿流缓慢、间歇排尿、排尿滴沥等。
(1)UAB患者兼具排尿与储尿症状,与前列腺增生所致下尿路症状相似,如尿急(63.3%)、尿线变细(61%)、排尿困难(57%)、夜尿(48.1%)。这使得患者和医生在诊疗中面临两难:①UAB若被误判为手术禁忌证,患者将失去自主排尿机会;②术前未发现UAB而手术,则可能导致术后排尿困难不缓解或新发尿潴留。
(2)尿动力学检查
诊断不确定时,建议进行尿动力学检查(UDS),明确患者膀胱功能和膀胱出口梗阻(BOO)程度。
基于尿动力学检查结果与对应症状,UAB可分为三类:
①逼尿肌活动低下,即膀胱逼尿肌收缩强度和(或)持续时间不足,导致正常排尿时间段内膀胱排空延迟或不能完全排空;
②逼尿肌无收缩,指排尿期间未见逼尿肌收缩,本病例患者即属此类;
③逼尿肌反射亢进伴收缩力受损,指储尿阶段逼尿肌过度活动,但排尿阶段逼尿肌收缩力低下。
3.对术前UDS存在的思考
(1)术前是否必须行UDS
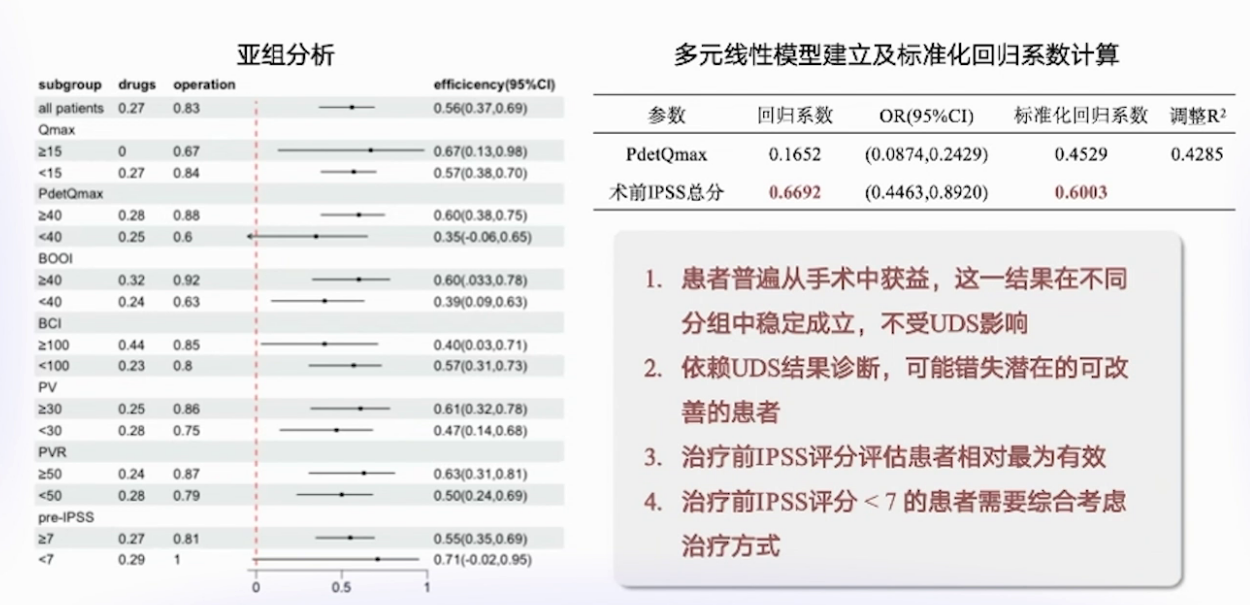
相关研究表明,对于男性LUTS患者的BPH手术,无论是手术决策还是预后预测,非UDS指标即可完成有效评估。未行UDS组,最佳预测模型包括Qmax、年龄、ICIQ量表及IPSS-QoL等指标;实施UDS组中,最佳模型参数为Qmax、PV、ICIQ总分及年龄。引入BOO指数后,预测模型效能略有提升,但增加膀胱收缩指数(BCI)后,并未显著改善模型预测性能。
手术预后方面,最强预测因子为ICIQ排尿子量表评分,最佳临界值>8分。其他预测因素包括年龄<74岁,Qmax<9.8 mL/s,IPSS>16分,或IPSS - QoL>4分,ICIQ总分>18分者,手术成功率更高。在接受UDS评估的受试者中,阳性预测指标包括BOO指数>47.6,或BCI>123。此外,目前ICS尚未就逼尿肌过度活动(DO)的尿动力学诊断标准达成共识,且尿动力学检查可能因陌生环境、体位不适、测压管留置等因素出现假象,导致排尿情况与平时不对等,故需综合手段明确患者真实情况。
(2)UDS诊断UAB结果是否可靠
除上述提到的检查假象外,若患者在膀胱测压过程中出现ACD(憋尿期在排尿期无收缩,无尿流出现),此时无法通过压力流率(PFS)判断逼尿肌收缩力,因此膀胱功能低下的诊断可能存疑。
(3)UAB患者能否手术,手术能否获益
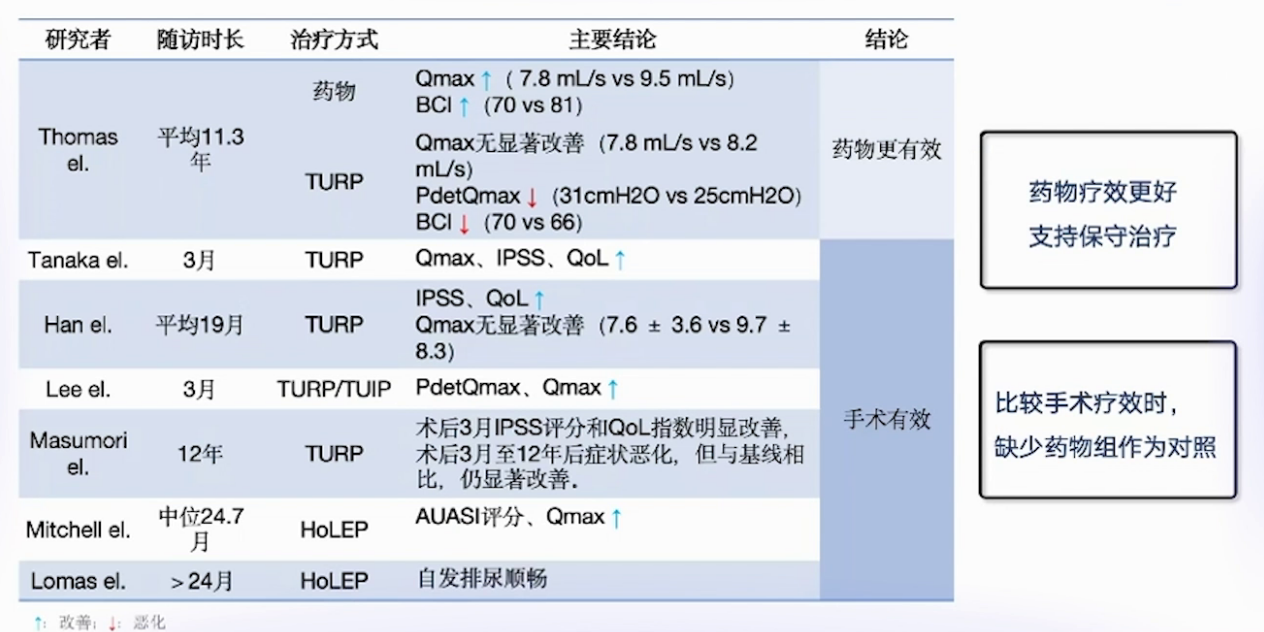
不同临床中心研究结论不一,部分支持保守治疗,认为药物治疗效果更好;但更多证据表明手术更有效,可明显提升患者术后Qmax及生活质量,有研究随访12年发现,虽患者症状随时间恶化,但与术前基线相比仍有显著改善。不过,这些研究多以空白对照比较手术疗效,缺少药物对照。
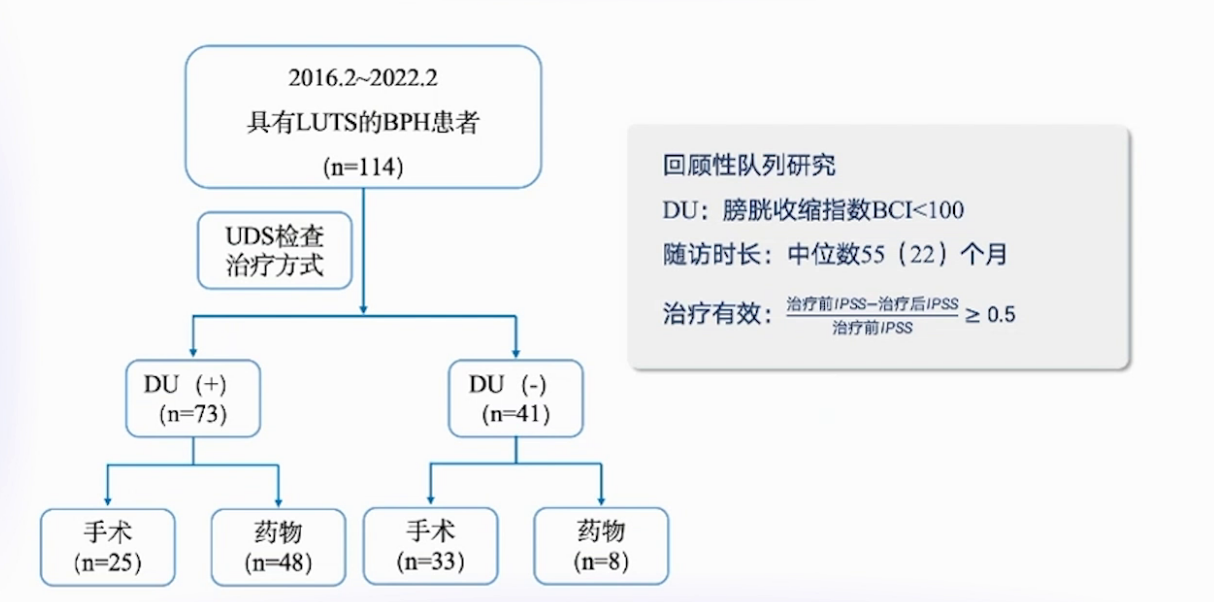
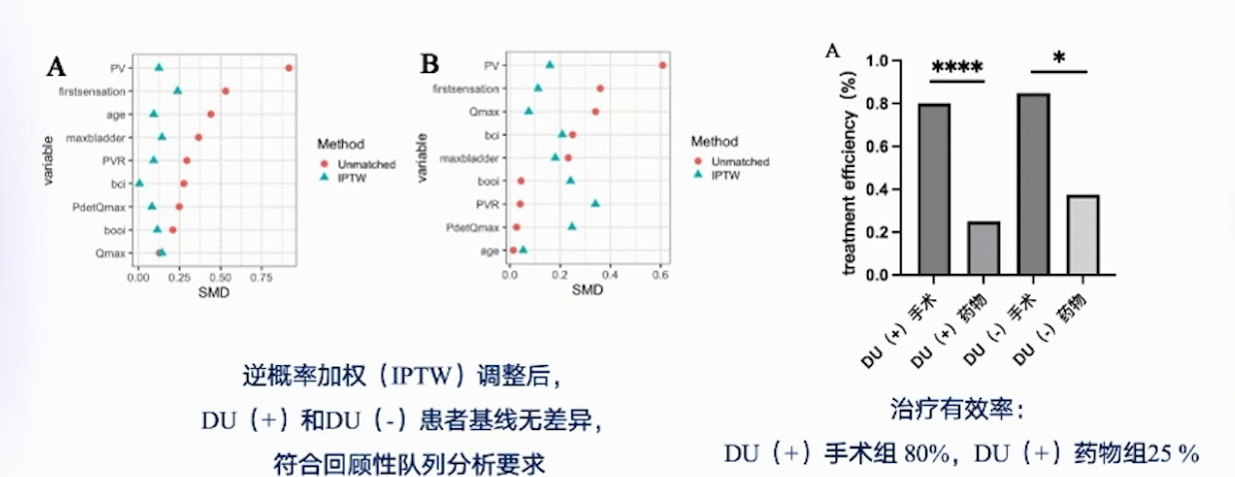
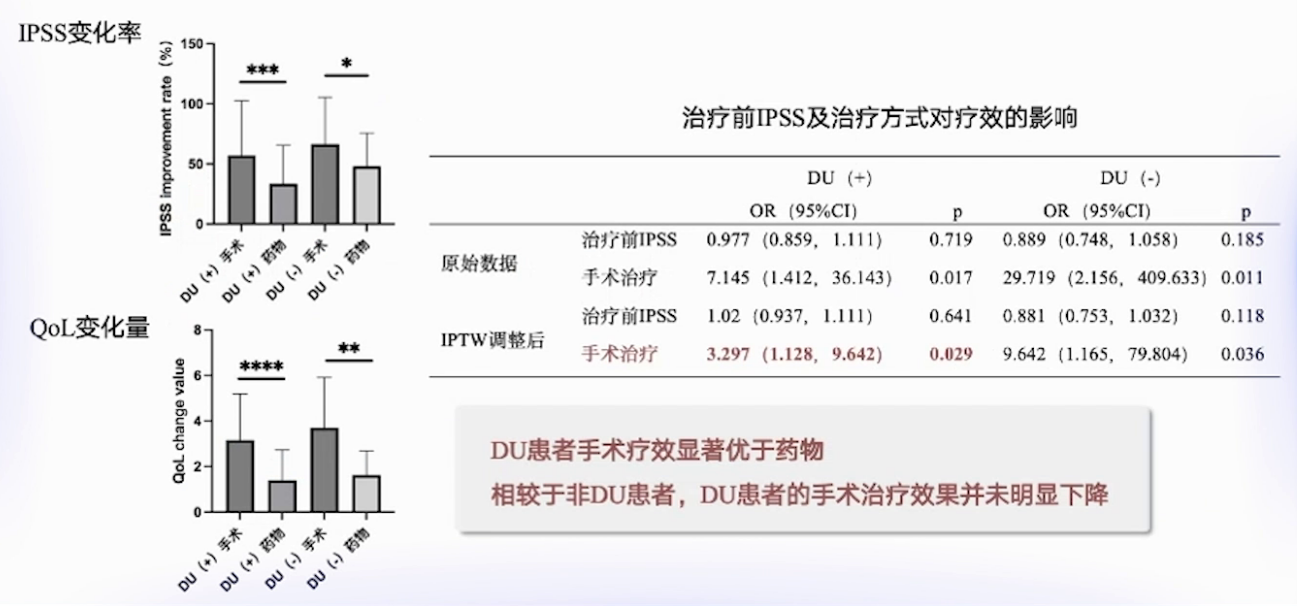
本科室研究纳入2016年2月-2022年2月有LUT症状的BPH患者114例,均行UDS检查,分为低UA组(73例)和非低UA组(41例),再按药物或手术治疗分组,共四个组。治疗有效标准为(治疗前IPSS-治疗后IPSS)/治疗前IPSS>0.5。结果显示,低UA手术组治疗有效率80%,低UA药物组有效率仅25%。合并低UA的BPH患者,手术有效率显著高于药物,术后IPSS和QoL改善情况也显著优于药物,低危患者手术治疗效果未明显下降,患者普遍可从手术获益,且该结果不受UDS影响。依赖UDS结果诊断可能错失潜在可改善患者,治疗前IPSS评分评估患者相对最为有效,评分<7的患者,应综合考虑治疗方案。
(4)基层医院缺乏尿动力学检查设备时如何决策手术
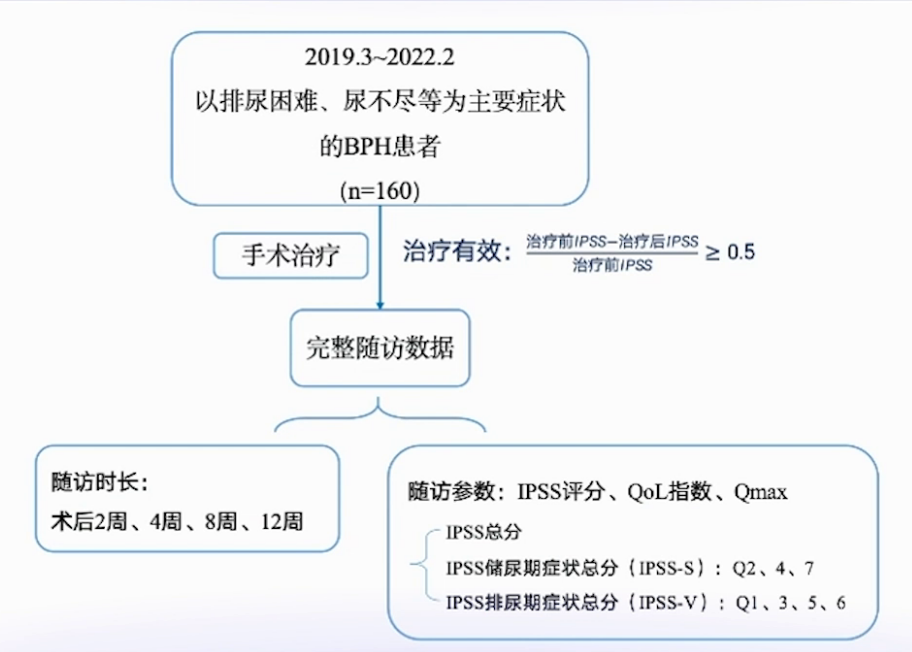
本科室纳入160例从症状判断为BPH合并UAB且无排尿困难、尿不尽等主要症状的患者。
术后随访发现,排尿期症状早期改善,储尿期症状缓慢减轻但不可完全消除,尿频和夜尿改善最不明显。
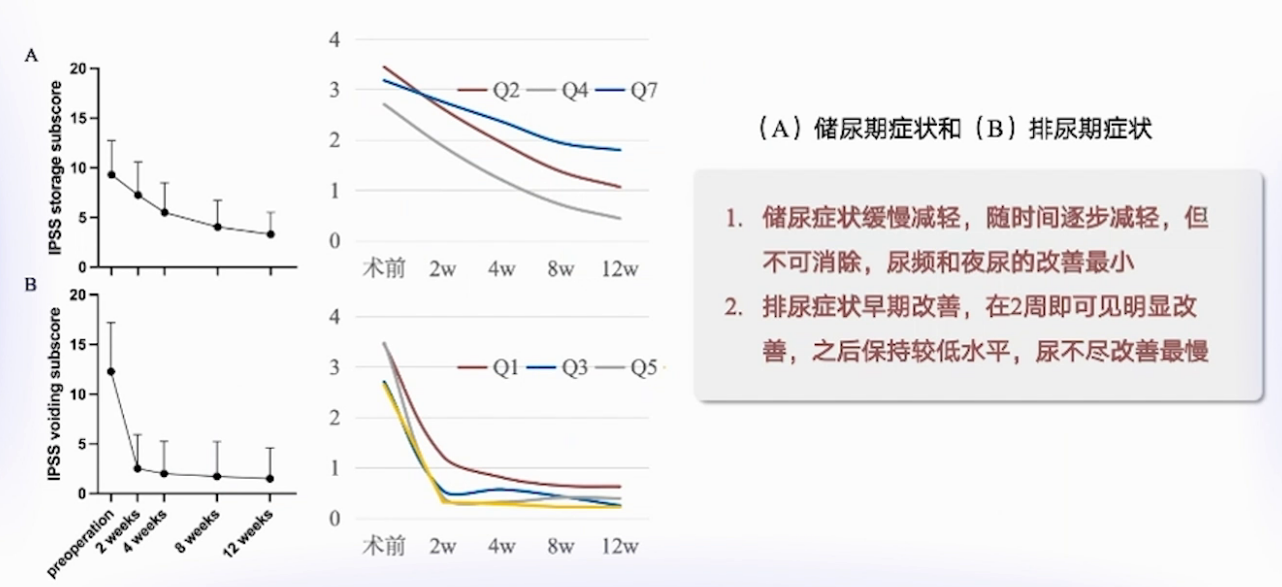
尿不尽、尿频及排尿费力虽不一定显著下降,但对患者术后QoL改善有效。
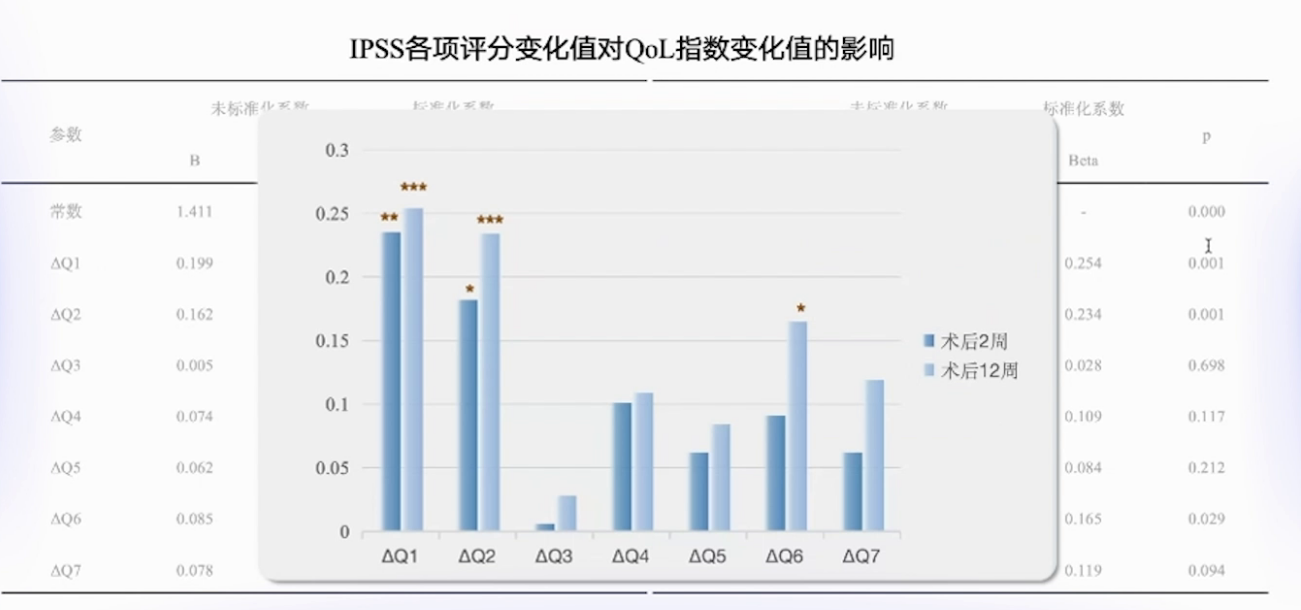
显著影响患者预后的无创参数主要有IPSS-P2以及术前的IP评分,合并UAB的BOO患者若ADT>8.25mm,可从手术获益。
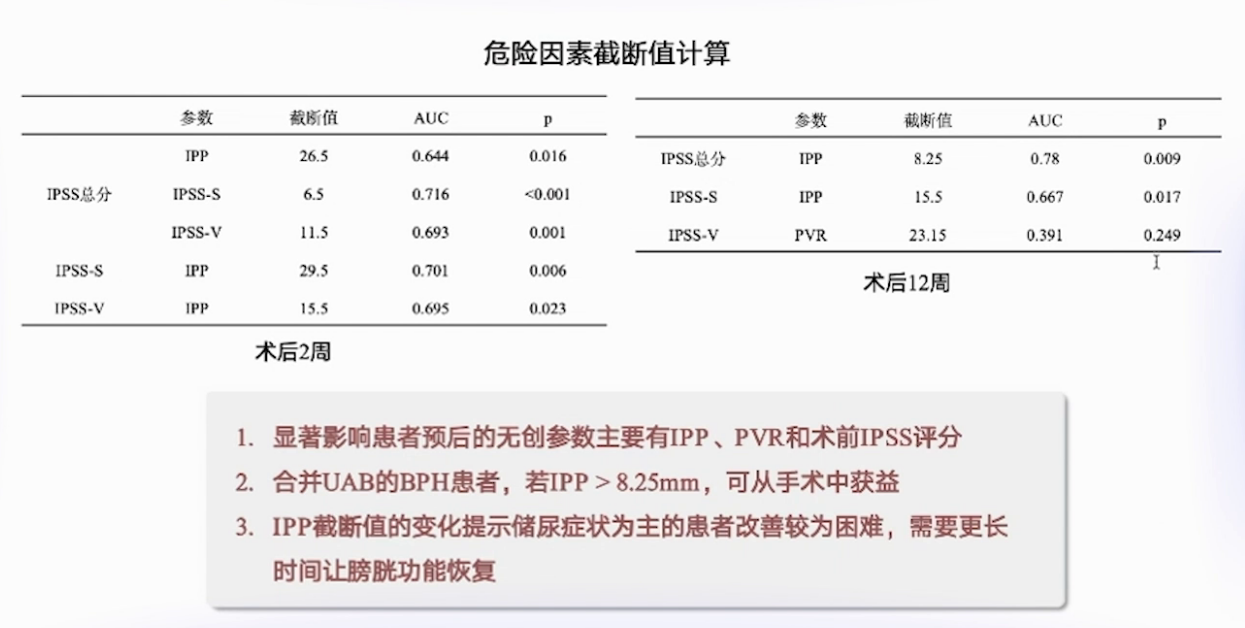
ADT截断值变化提示,以储尿期症状为主的患者改善较困难,需更长时间恢复膀胱功能。排尿症状2周改善与IPSS-B(排尿期评分)、IPP、PVR和PSA显著相关;储尿期症状12周改善,主要与IPSS储尿期评分、IPP-PV2以及前列腺体积PV有关。
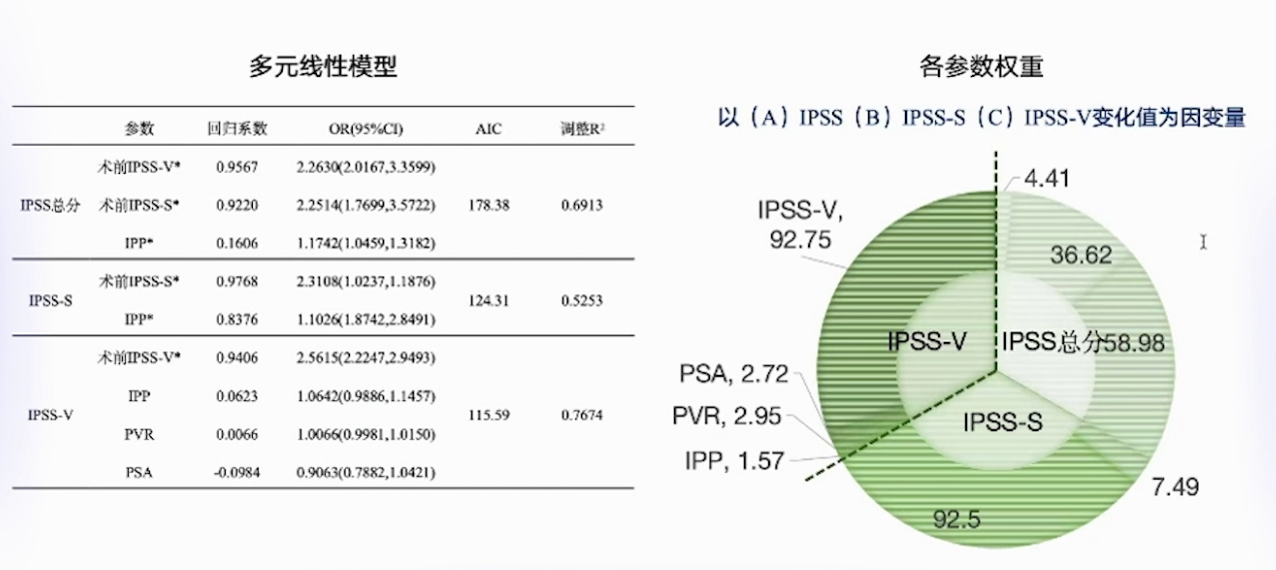
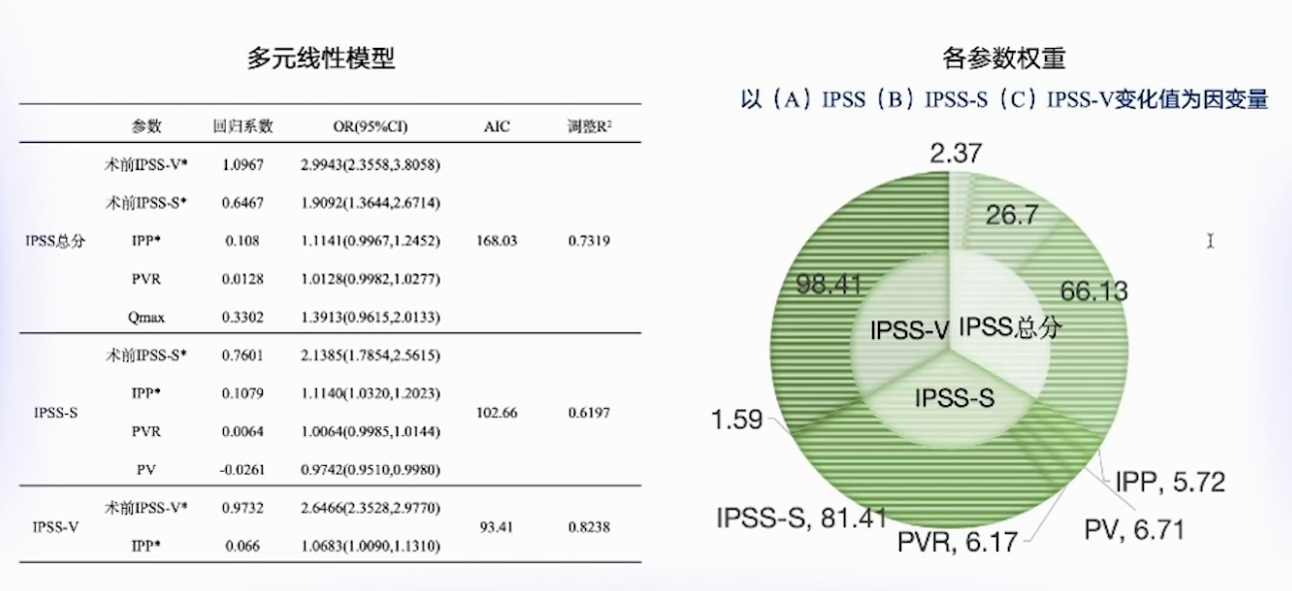 (5)是否有无创方法可替代UDS
(5)是否有无创方法可替代UDS
目前无创诊断方法主要用于评估膀胱出口梗阻,结果异质性大,诊断效力相对偏低。超声应用较广泛,通过测量APD、DW、BWT等参数评估膀胱出口梗阻,但无法区分膀胱出口梗阻和UAB。如膀胱前壁厚度5毫米(膀胱容量需达150mL)、逼尿肌厚度DWT>2mm(膀胱容量需达250ml以上)、膀胱重量35g、膀胱前壁投影APP>3级(>10mm以上)、前列腺尿道角PUA>35度等,分别提示不同程度的膀胱出口梗阻可能,但这些无创指标应用受限,缺乏足够文献和循证医学证据支持。



查看更多
专家点评
当前,临床对良性前列腺增生合并排尿异常的认知已得到重要更新。传统上将“排尿异常”简单等同于“单纯前列腺增生”的观念已被摒弃,诊疗焦点转向了“合并下尿路症状的良性前列腺增生”。下尿路症状本身内涵复杂,包含了膀胱出口梗阻和膀胱功能异常等多种因素,这凸显了该疾病的复杂性。从病理生理关联来看,前列腺增生患者长期存在的膀胱出口梗阻,必然会引发继发的膀胱功能问题,形成了“病在前列腺,症在膀胱”的核心特征。无论是储尿期的尿频、尿急,还是排尿期的排尿困难,其本质都是膀胱功能异常的表现。临床上部分患者甚至会出现“储尿期膀胱过度活动合并排尿期收缩乏力”的复杂类型,这构成了诊疗中难度最高的挑战。
在诊断评估方面,需要把握关键要点并识别常见误区。尿动力学检查的定位需客观看待,它并非所有拟行手术患者都必须进行的常规检查。作为一项有创操作,其结果容易受到多种因素干扰。例如,长期留置导尿管而未进行夹管训练的患者,其膀胱收缩功能可能暂时性丧失,此时测出的“膀胱功能低下”多为假象。因此,该检查仅对少数症状与影像学表现不符的复杂病例有辅助参考价值,不应作为常规诊断依据。相比之下,膀胱镜检查是评估膀胱出口梗阻与膀胱壁代偿状态更为客观的“金标准”。若镜下发现膀胱壁毛糙、明显肌小梁化或憩室形成,则明确提示膀胱已出现失代偿改变,且必然存在梗阻,这为手术提供了明确的指征。辅助评估则应结合国际前列腺症状评分、超声影像学表现以及患者的长期排尿异常史、尿潴留史等进行综合判断。
关于手术决策与疗效,存在一些需要厘清的争议。在膀胱镜已明确提示膀胱壁小梁、憩室形成的明确梗阻病例中,即使尿动力学检查提示“膀胱功能低下”,手术解除下尿路梗阻后,多数患者的排尿症状仍可获得改善。临床决策无需因“功能低下”的报告而过度犹豫。对于术后仍感排尿困难的患者,其核心原因往往与膀胱本身的功能异常有关,而非手术未能有效解除梗阻,因此术前向患者充分沟通此风险至关重要。当前各种主流手术方式(如激光手术)的核心目标均是解除解剖性梗阻。对于合并膀胱功能异常的患者,术前需要精准评估其膀胱的代偿状态,术后则需关注膀胱功能的恢复情况,必要时辅以针对性的康复治疗。