查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2026版慢性阻塞性肺疾病(慢阻肺病)全球创议(Global Initiative for Chronic Obstructive Lung Disease,GOLD)于2025年11月10日发布草稿版(Draft)。与GOLD 2025 相比,GOLD 2026 新增参考文献330篇,有13项重要更新,其核心亮点围绕疾病评估维度拓展、治疗策略优化、内容结构调整等多方面展开。以下对GOLD 2026 的重要更新内容作一概述。
更新了“慢阻肺病负担”部分的流行病学统计数据(包括患病率、发病率和死亡率)及相关参考文献,纳入 2024–2025 年的最新数据,从患病率、发病率、死亡率、经济负担、社会负担5 个维度系统评估慢阻肺病全球负担。患病率方面,纳入 2021 年 GBD 数据(全球患病率 2.7%,较 1990 年降 1.46%)及 2019 年系统综述(30-79 岁人群患病率 10.3%,80.5% 患者在中低收入国家),并首次量化全球 81.4% 的漏诊率及男性、年轻人、当前吸烟状态与从不吸烟状态、较低教育水平、无自述症状、既往未做过肺功能检查以及气流受限程度较轻等高危漏诊人群。死亡率部分,明确2021年归因死亡372万(东亚、南亚死亡数最高),预测2060 年全球年死亡超 540 万。经济负担方面,新增 2050年预测(直接成本24.35万亿美元、间接成本15.43万亿美元),强调中低收入国家药物可及性差(80%地区缺通用吸入剂)及人力损失;社会负担更新 2021年 DALY 数据(7980万),并新增中国通过控烟、清洁能源以及提高优质医疗服务的可及性以实现早期诊断和治疗等措施降低慢阻肺病死亡率的干预案例。新增图1.1 (根据不同来源文献评估慢阻肺病患病率)。
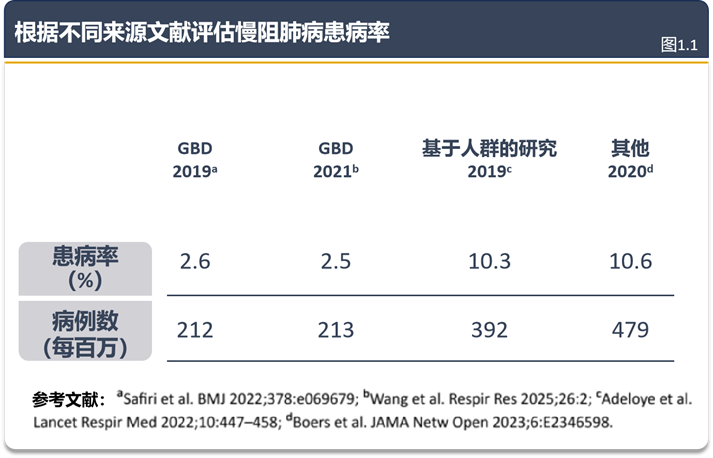
这些更新为全球慢阻肺病防控提供精准依据:GOLD 2026 对慢阻肺病流行态势的描述更贴合当前实际,为各国政策制定者分配防控资源;最新参考文献则巩固了负担评估的循证基础,帮助临床与公共卫生领域更精准把握疾病危害,强化防控优先级认知。中国案例则验证了“公共卫生措施+早期管理” 的低成本高效路径。
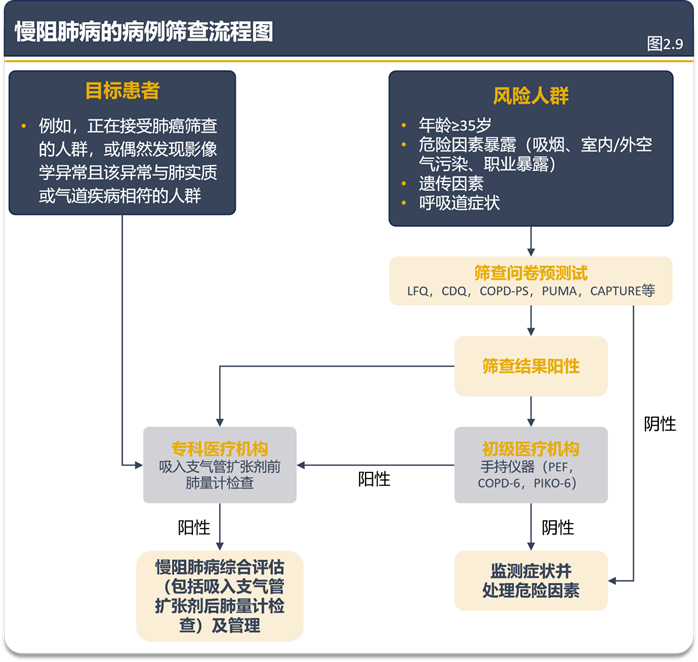
GOLD 2026 在第二章 “筛查与病例发现” 部分的核心更新的是关于慢阻肺病漏诊原因、优化病例发现路径,并新增 2 张关键图表:图 2.8(Factors that May Be Associated with COPD Underdiagnosis)系统梳理慢阻肺病漏诊的三类关联因素,包括患者相关因素(如通过调整活动减轻呼吸困难以掩盖症状、对症状认知不足)、医疗体系相关因素(如中低收入国家缺乏优质医疗资源、肺功能检测可及性低)、医疗提供者相关因素(如对慢阻肺病诊断标准理解不足、未规范开展肺功能检查);图 2.9(An Algorithm for COPD Case-finding)提出标准化病例发现流程,先锁定高危人群(如35 岁以上、有烟草 / 污染暴露史或呼吸道症状者),通过筛查问卷(如LFQ、CDQ)初筛,再结合基层场景的手持设备(如 PEF、COPD-6)或专科场景的肺功能检查验证,最终确诊并启动管理。同时,该部分还明确 “筛查” 与 “病例发现” 的区别——不推荐对无症状低危人群普筛,重点推广针对高危人群的主动病例发现(如社区问卷筛查)和机会性病例发现(如肺癌筛查时同步评估慢阻肺病)。
这些更新为临床实践提供了可操作的工具:图 2.8 清晰界定漏诊关键环节,帮助不同场景(如基层诊所、中低收入国家医疗机构)针对性解决问题(如加强医生培训、提升肺功能检测可及性);图 2.9 的标准化流程避免病例发现的盲目性,减少资源浪费。同时,明确 “优先病例发现而非普筛” 的策略,能提高高危人群的诊断效率,减少慢阻肺病漏诊,为早期干预(如戒烟指导、药物治疗)创造条件,进而降低后续急性加重、肺功能恶化等不良结局的发生风险。

呼吸道合胞病毒疫苗
①适用人群进一步细化且覆盖范围扩大:GOLD 2025 推荐≥75 岁人群全员接种,≥60 岁高危人群(如慢性心肺疾病患者)接种;GOLD 2026 将低龄高危人群范围下探至 50-74 岁,明确该年龄段若存在慢性心肺疾病、免疫功能低下或居住于养老机构等风险因素,即推荐接种,同时保留≥75 岁人群全员接种的建议,更精准覆盖慢阻肺病患者等高危群体。②疫苗类型新增 mRNA 技术路线:GOLD 2025 仅提及 RSV 二价预融合 F 蛋白疫苗、预融合 F 蛋白疫苗;GOLD 2026 新增 “mRNA RSV 疫苗”,为临床提供更多选择。③保护时长证据更新:GOLD 2025 指出佐剂预融合 F 蛋白疫苗可保护 2 个 RSV 流行季;GOLD 2026 基于最新随访数据,将保护时长延长至 3 个流行季,进一步证实疫苗的长期有效性,为 “单剂接种覆盖多季” 提供更强证据支持。
流感疫苗
GOLD 2026 在流感疫苗方面延续了慢阻肺病患者年度接种的核心推荐,明确优先选用高剂量(HD-IIV3)和佐剂(aIIV3)灭活疫苗,新增急性心衰患者住院期间接种可改善 12 个月生存率、降低再住院风险的证据,同时更新文献引用以匹配最新临床数据,进一步强化疫苗对慢阻肺病患者(尤其合并心血管疾病者)的保护价值。
GOLD 2026 对RSV和流感疫苗的更新,既通过扩大RSV 疫苗适用人群、新增 mRNA 技术路线,以及补充流感疫苗在慢阻肺病合并心衰患者中的获益证据,精准覆盖了慢阻肺病高危亚组,又强化了疫苗对急性加重、住院及多器官不良结局的预防作用,同时提升了接种推荐的实用性与时效性。
GOLD 2023 将A、B、C、D四组简化为A、B、E三组(C、D合并为E组),当时E组的界定标准为“过去一年≥2 次中度急性加重或≥1 次重度急性加重”,仅聚焦“已发生多次加重”的高风险人群;而 GOLD 2026 基于最新的观察性研究证据——即使1 次中重度急性加重(需口服激素/抗生素或住院)也会使后续急性加重风险显著升高,将E组(急性加重高风险组)的分类标准从“过去1年≥2次中度急性加重或≥1次重度急性加重”调整为“过去1年≥1 次中重度急性加重”。
同时,GOLD 2026 同步调整治疗路径:将“1次中重度急性加重”确立为治疗升级的触发阈值(如从单一支气管扩张剂升级为双支扩或三联疗法),并明确治疗终极目标是使患者达到“无急性加重”的低疾病活动状态,相关调整通过更新图 3.7(诊断和管理周期)、图3.8(初始药物治疗路径)、图3.9(随访药物治疗路径)直观呈现,确保临床可操作。
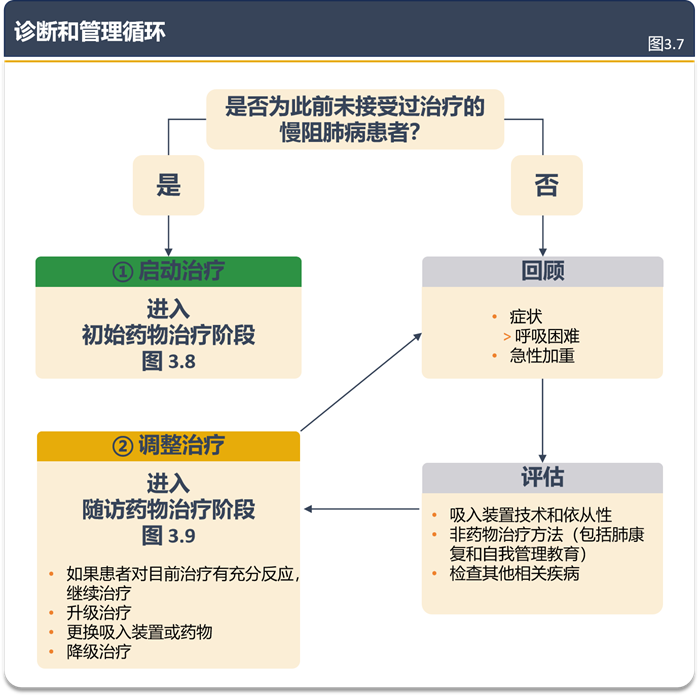


此次分组标准调整的核心意义在于,通过将“1次中重度急性加重”作为高风险(E组)判定和治疗升级的阈值,更早精准识别潜在高风险患者,避免因既往阈值过高导致的治疗延误;同时明确“无急性加重”的低疾病活动目标,推动临床管理从“被动应对加重”转向“主动预防加重”,简化了风险分层逻辑,让基层临床操作更清晰,更契合慢阻肺病“减少未来不良事件风险” 的核心管理原则。
定义与核心目标
GOLD 2026 将 “疾病活动度” 定义为慢性炎症疾病中“导致疾病病理结果且可通过治疗逆转或控制的生物学途径”,若未治疗或治疗无效,会引发疾病进展、永久性器官损伤与功能障碍。GOLD 2026 明确 “低疾病活动度” 为治疗核心目标,即无急性加重、无症状恶化、无肺功能加速下降,旨在短期和长期预防急性加重。同时区分两个相关概念:“疾病稳定(Disease stability)”指低疾病活动度,满足上述三项指标(无急性加重、无症状恶化、无肺功能加速下降);“疾病控制(Disease control)”指低疾病活动度(无急性加重、无症状恶化)且症状低于阈值,对患者影响小。
评估指标与干预方式
评估需结合生物标志物(如血嗜酸粒细胞计数可识别T2 炎症,仍需验证更多标志物)、临床特征(急性加重、呼吸道症状慢性恶化、肺功能加速下降、影像学肺气肿进展);干预方式包括药物治疗(抗炎药)与非药物干预(如戒烟、肺康复、肺气肿过度充气患者的减容治疗),联合干预可改善疾病活动度。
GOLD 2026 填补了此前缺乏“疾病活动度”评估的空白,明确了慢阻肺病治疗的核心目标与多维度评估体系,为临床提供了“评估—干预”的明确框架;强调早期靶向疾病活动度的重要性,为通过早期诊断、生物标志物监测及针对性治疗,减少疾病进展与器官结构损伤、降低症状和残疾水平提供了循证依据,同时明确了不同疾病状态(稳定 / 控制)的界定,指导临床个体化干预。
核心区分强化
明确拆分“初始药物治疗”与“随访药物治疗”的适用场景。初始治疗针对未接受过药物治疗的慢阻肺病患者,而随访治疗针对已接受药物方案的患者,彻底厘清两类人群的治疗路径边界。
管理周期和治疗方案已进一步明确,以强调初始药物治疗(针对未接受过治疗的慢性阻塞性肺病患者)与后续药物治疗(针对已采用现有药物治疗方案的患者)之间的区别,具体如更新后的图3.7、3.8和3.9所示。
图表更新
通过更新后的图 3.7(管理周期框架)、图 3.8(初始治疗路径)、图 3.9(随访治疗路径)直观呈现闭环管理逻辑:图 3.7 界定“诊断-初始治疗 -随访评估 -方案调整” 的完整流程,图 3.8 聚焦未接受过治疗的患者首次用药分层决策,图 3.9侧重已接受治疗患者的动态调整。
GOLD 2026 清晰划分初始与随访治疗的路径,避免了此前两类场景混淆导致的临床决策偏差;管理周期的闭环设计与路径可视化,强化了“基线评估 - 初始用药 - 动态评估 - 个体化调整”的系统管理理念,与新增的疾病活动度评估、ABE分组调整形成协同,确保治疗方案既贴合患者初始风险分层,又能响应疾病动态变化,提升治疗的精准性与可操作性,助力实现“低疾病活动度”的核心治疗目标。
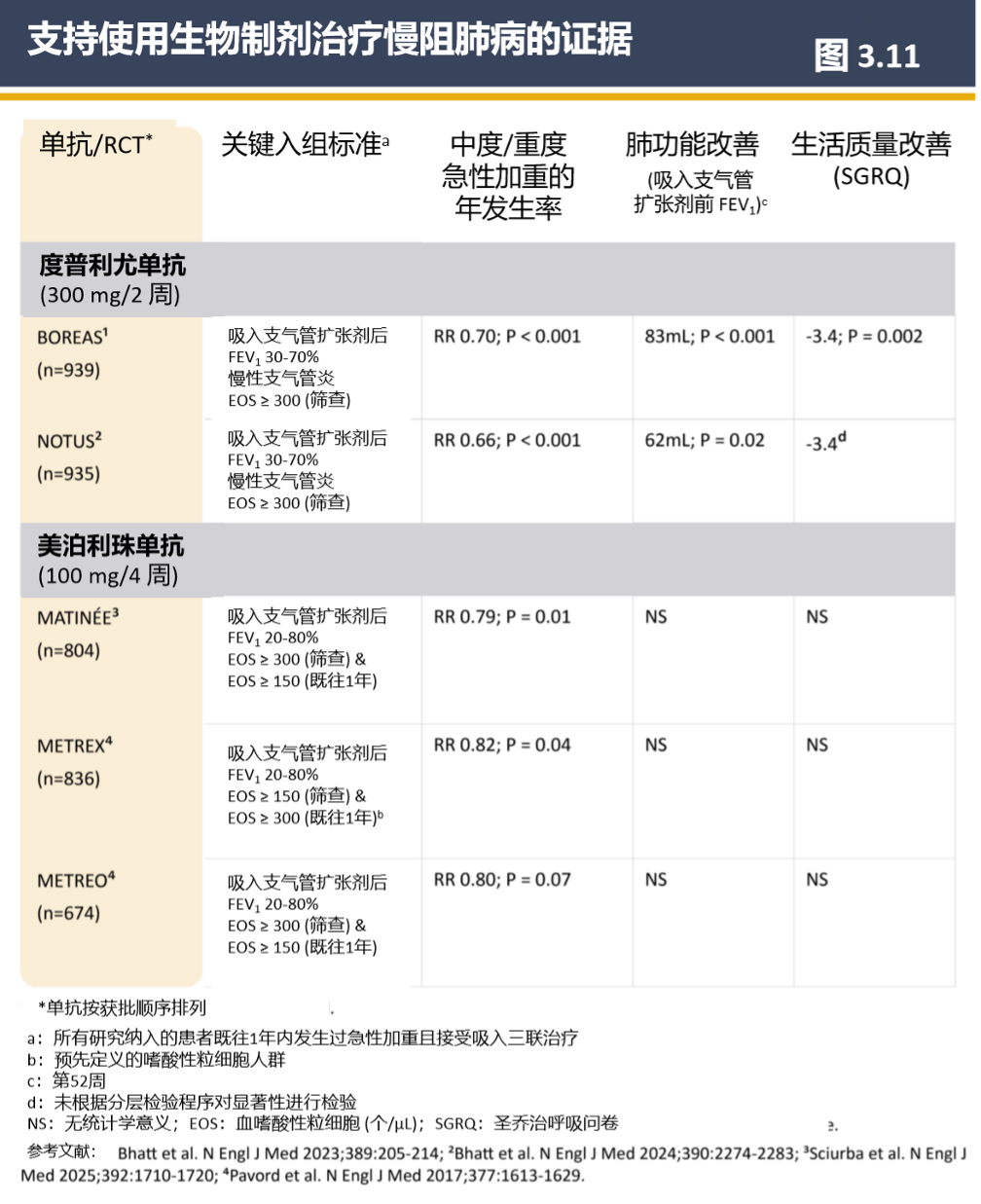
新增的图3.11系统梳理了两种生物制剂(度普利尤单抗、美泊利珠单抗)在慢阻肺病的应用证据,从纳入标准、急性加重率、肺功能改善、生活质量改善四个维度都做了梳理。
图 3.11 通过循证数据的分层对比,为慢阻肺病生物制剂治疗的人群筛选、药物选择、疗效预期提供了清晰的决策工具,是GOLD 2026 推动“精准治疗” 的关键一步。
定义更新
在GOLD 2026,慢阻肺病急性加重是指症状在数日内(最长14天)恶化的急性事件,其特征为呼吸困难加剧和/或咳嗽咳痰加重,可伴随呼吸急促和/或心动过速。急性加重通常与气道感染、污染或其他肺部损伤引发的局部及全身炎症反应加剧有关。与GOLD 2025 相比,GOLD 2026 将慢阻肺病急性加重的定义从 “症状在< 14天内恶化”细化为“症状在数天内(最多14天)急性恶化”,并新增“可伴随呼吸急促和/或心动过速” 的体征描述。
全面修订
GOLD 2026 对慢阻肺病急性加重章节的完全修订,核心是实现 “精准评估、规范治疗、全程管理”。修订内容聚焦三大关键点:一是采用ROME分类法替代传统分级,通过呼吸困难VAS 评分、呼吸频率、血氧饱和度等量化指标划分轻中重度,解决既往评估主观化问题;二是强化病因鉴别与合并症(共病)排查,明确RSV等病毒感染的诱因作用,列出肺炎、心衰、肺栓塞等易混淆疾病的鉴别清单,避免误诊;三是优化治疗与随访策略,将全身激素、抗生素疗程统一缩短至5天,确立高流量鼻导管氧疗(HFNT)为低氧呼吸衰竭一线支持,同时建立“出院前评估+ 4周早期随访+ 12-16周肺功能复查” 的闭环,新增多幅可视化图表提升实操性。
通过量化分级提升临床评估的时效性与准确性,避免轻度加重过度治疗或重度加重延误干预;规范药物与呼吸支持方案,减少耐药菌产生、激素副作用等医疗风险;强化随访闭环与鉴别诊断,显著降低再入院率和误诊率,同时适配基层医疗等不同资源场景,让指南更具全球适用性,最终改善患者长期预后。
管理理念重塑
明确“共病(Multimorbidity)”定义为“同时存在两种及以上慢性疾病”。GOLD 2025 首次引入“Syndemics(多病协同)” 理念,而GOLD 2026 则进一步强化此概念,强调慢阻肺病与共病的共享风险因素(如吸烟、炎症)及相互作用,推动管理模式从“孤立处理慢阻肺病”转向“整体健康评估”。
共病分类与重点管理细化
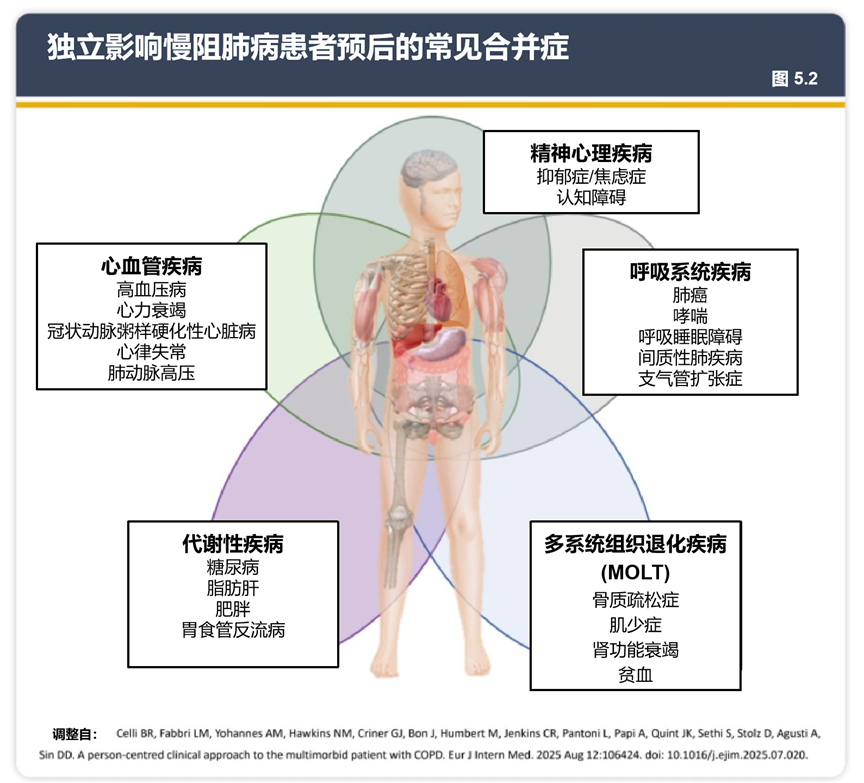
按系统聚类常见共病,补充针对性策略。心血管疾病:明确急性加重后1年内心血管事件风险升高,建议随访时监测BNP、心电图。呼吸系统共病:强调肺癌筛查(吸烟史患者每年LDCT)、支气管扩张症对急性加重的影响。精神心理疾病:扩展至痴呆、精神分裂症等,推荐PHQ-2、GAD-2、MMSE等筛查量表。代谢与多系统疾病:首次提出 “多系统组织退化(MOLT)”概念,整合骨质疏松、肌少症、贫血、肺气肿,推荐营养支持+肺康复联合干预。
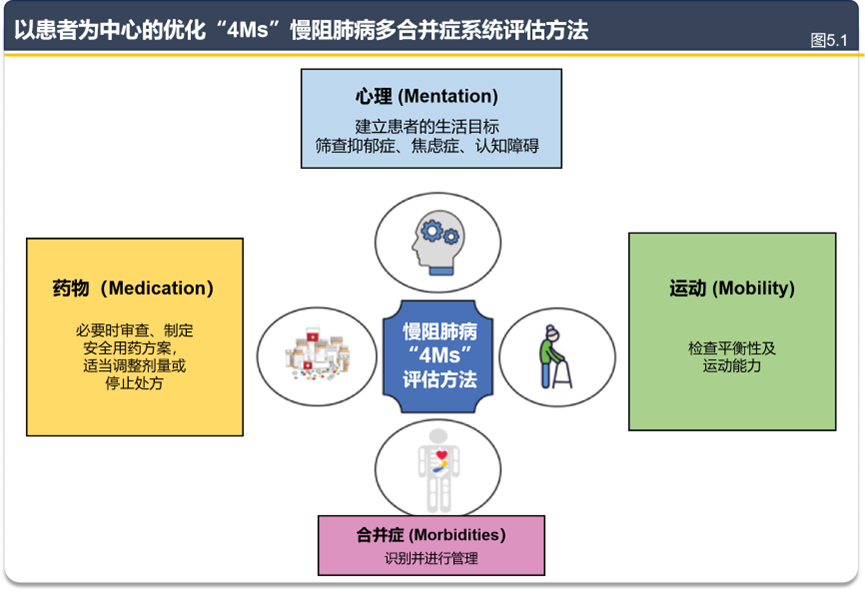
新增 “4Ms”患者中心评估体系(图5.1)
建立标准化评估框架(Mentation 心理、Mobility 运动、Medications 药物、Morbidities 共病):Mentation(心理):强制筛查抑郁、焦虑、认知障碍,关联患者健康目标;Mobility(运动):通过平衡能力、6 分钟步行试验等量化运动耐力,预测生存风险;Medications(药物):针对>90% 患者的多重用药问题,强调 “最少药物化”原则,减少药物相互作用;Morbidities(共病):主动识别共病并规范管理,明确“吸烟本身为独立疾病”,需纳入治疗计划。
新增共病评估工具与流程
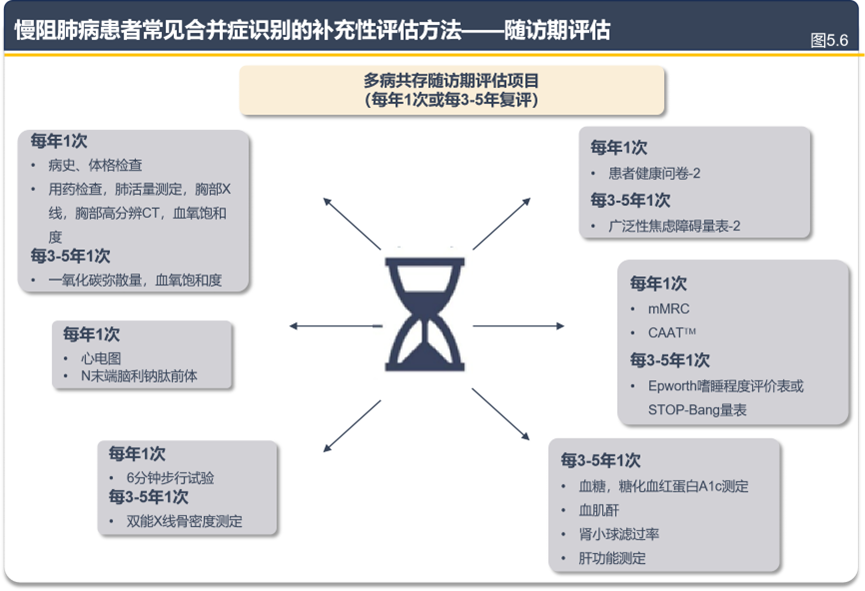
①可视化工具:新增 “共病聚类图”(图 5.2),标注独立影响预后的共病(如慢阻肺病 + 心衰 + 抑郁); ②评估流程:新增 “初始评估表”(图 5.5)与“随访评估表”(图 5.6),覆盖呼吸、心血管、代谢等 6 大维度,明确 “每年 1 次基础评估 + 每 3 - 5 年 1 次深度复查” 的频率。

治疗与干预证据更新
①药物优化:指出 ICS 在合并支气管扩张症 / 结核史患者中需谨慎使用,避免增加感染风险;②非药物干预:强调肺康复对肌少症、抑郁的改善作用,维生素D补充仅推荐用于严重缺乏(<10ng/ml)患者;③特殊共病处理:针对慢阻肺病合并阻塞性睡眠呼吸暂停(OSA),明确 CPAP 治疗可降低死亡率。
其他细节
删除 “COVID-19 与慢阻肺病” 相关内容,标志从“疫情应对” 回归常规慢病管理;强调“任何医疗接触都是管理共病的机会”,避免因聚焦慢阻肺病漏诊共病。
GOLD 2026 打破以往“重慢阻肺病、轻共病”的碎片化管理模式,通过共病的归类与筛查清单降低共病漏诊率(尤其抑郁、骨质疏松等隐匿性共病);可视化工具适配基层医疗场景,提升共病评估效率。最终通过“慢阻肺病与共病协同管理”,改善患者生活质量,降低全因死亡率与再住院率。
GOLD 2026 系统构建了技术在慢阻肺病管理中的应用框架与边界。核心修订内容包括三方面。
AI的核心应用场景
涵盖辅助诊断(如从电子健康记录识别漏诊患者、AI 解读肺功能流速-容积曲线)、异质性与表型分析(通过CT 影像量化肺气肿/黏液栓、挖掘组学数据识别生物标志物)、临床管理(嵌入电子病历优化多重用药方案、智能吸入器监测依从性)及预后预测(评估急性加重风险),同时分类介绍机器学习、深度学习等主流AI模型。
梳理新兴技术落地路径
包括远程医疗(虚拟随访、远程肺康复)、可穿戴设备(生理数据实时传输)及数字工具(聊天机器人作为家庭健康接口)等。
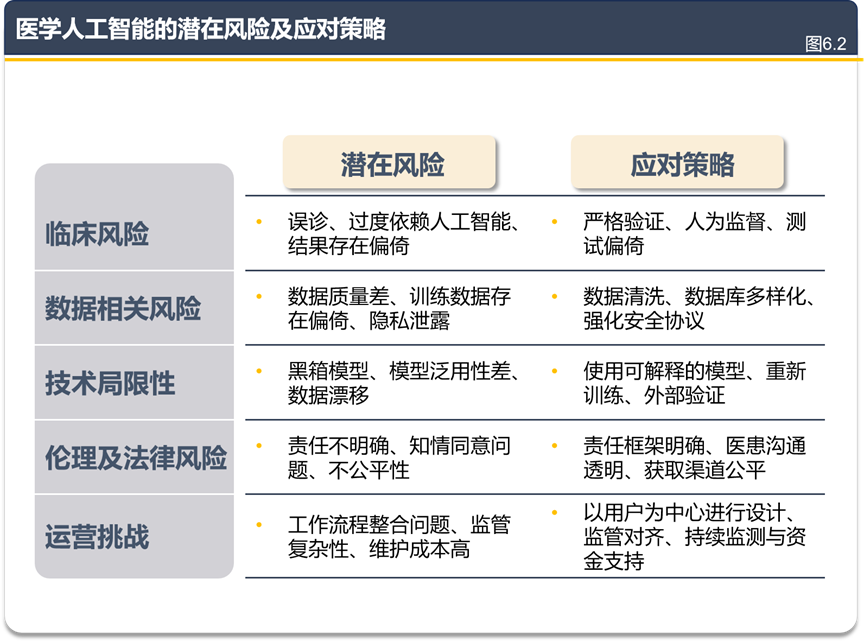
强调技术风险
如 AI“黑箱”模型的可解释性问题、数据偏倚与隐私泄露,以及资源有限地区的技术适配难题,等。针对这些风险,GOLD 2026 给出了相应的应对办法,包括对 AI 模型进行严格的临床验证、坚持 “人类监督” 原则(即AI 决策需经医生审核,不可替代人类判断)等。(图6.2)
GOLD 2026 首次将AI与新兴技术纳入慢阻肺病全球管理体系,填补了技术应用的指南空白:一方面通过AI解决临床痛点,如提升基层漏诊识别率、优化共病患者复杂用药,远程技术则改善偏远地区医疗可及性;另一方面通过明确风险与适用场景,避免技术滥用(如强调“AI辅助而非替代医生决策”),确保不同资源水平地区均可有序落地。
GOLD 2026 对报告结构进行了系统性重组,核心修订为将大量重复性文本、细节性数据及补充材料迁移至附录 1-4,实现“正文聚焦核心逻辑、附录承载补充信息”。具体而言,移至附录的内容包括详细的药物剂量参数、重复出现的评估工具(如随访清单)以及非核心的参考文献解读等,同时将新增的缩写表、药物证据汇总等图表内容统一归入附录管理。
GOLD 2026 此次结构调整核心是提升指南可读性与实用性:正文精简冗余信息,让慢阻肺病诊断、治疗、管理核心逻辑更清晰,临床医生可快速定位关键推荐;附录为有深入需求者提供详尽支撑,避免核心信息被细节淹没。分层设计兼顾基层医护快速查询与专业人士深度研究需求,减少正文信息重复引发的理解偏差,强化指南全球适配性与临床落地效率。
首次在附录纳入“缩写表”,统一梳理慢阻肺病领域核心缩写,且全文规范使用缩写替代全称表述。
避免全文反复出现冗长全称,减少阅读干扰,提升阅读效率;统一缩写标准可避免不同使用者因简称不统一产生误解,强化指南全球通用性。
GOLD 2026 共纳入 2024 年1 月至 2025 年 7 月发表的 330篇新文献,优先选择高质量随机对照试验(RCT)、系统综述及Meta 分析,剔除过时或证据不足的内容。
确保指南推荐完全基于最新循证依据,避免过时证据误导临床;维持指南“证据驱动”的权威性,同时为医护人员、研究者提供最新学术参考。
GOLD 2026 以13项关键修订构建起更系统、实用的慢阻肺病全球管理体系,从更新疾病负担流行病学数据筑牢认知基础,到优化筛查策略、调整ABE分类、新增“疾病活动度”章节提升评估精准性;从细化急性加重与共病管理流程、补充生物制剂证据规范治疗路径,到首设AI与新兴技术章节拓展管理维度,再通过结构重组、缩写表增设等,全面优化指南可读性、循证性与全球适配性。

医学博士,博士后,副主任医师,博士生导师,博士后合作导师
广州医科大学附属第一医院-国家呼吸临床研究中心-项目研究与随访部 副主任
国家基层慢阻肺病防治专家委员会 委员
中华医学会呼吸病学分会慢阻肺学组 秘书
广东省预防医学会呼吸病预防与控制专委会 常委
广州市医师协会-青年医师分会 常委 l广州市高层次人才(青年后备)
广州市卫生健康委员会 优秀人才
主持国家自然科学基金(临床专项、面上项目)、省自然科学基金等项目8项。参与国家重点研发计划、国家科技重大专项5项、国自然6项。发表论文100余篇,其中第一/通讯作者40余篇。参编诊疗指南、专家共识8部。获广东省科技进步奖(二等奖)、广东省医学科技奖(二等奖)各1项。

主任医师、教授、博士生导师,博士后合作导师
北京大学第三医院呼吸与危重症医学科副主任,北京大学医学部慢性气道疾病中心副主任,科研伦理综合办公室主任
专业特长:呼吸系统常见病及疑难危重症疾病
研究方向:气道慢性炎症疾病
ATS MECOR 课程联合主任
中华医学会呼吸病学分会肺功能学组(筹)副组长
中国健康促进与教育协会数字健康分会主任委员
北京慢性病防治与健康教育研究会呼吸病学专业委员会主任委员
中国康复医学会呼吸康复专业委员会常委
中国抗癌协会肿瘤呼吸病学专业委员会常委
中华结核和呼吸杂志、中华健康管理学杂志等编委、中华医学杂志英文版通讯编委
承担多项国家级和省部级科研基金,获得北京市科技新星计划支持和教育部新世纪优秀人才支持计划。研究结果获得北京市科技进步三等奖和中华医学科技奖三等奖

二级教授、主任医师、博导
广州医科大学南山学院 副院长
国家呼吸系统疾病临床医学研究中心 / 国家呼吸医学中心 常务副主任
国务院政府特殊津贴专家、中国优秀呼吸医师
全球慢性阻塞性肺疾病防治创议(GOLD)理事会理事、科学委员会委员
全球 TOP 2% 顶尖影响力科学家(呼吸病学)
中国老年医学学会呼吸分会 副会长、肺功能学组 组长
中国医师协会呼吸医师分会 肺功能与临床呼吸生理工作组 组长
中华医学会呼吸分会 肺功能学组(筹)副组长
国家药品监督管理局药品审评中心 特聘专家
主持:国家重点研发计划、国家科技支撑计划、国家实验室重大专项、国家自然科学基金等
主要研究方向:慢性气道疾病、肺功能与呼吸生理、呼吸药物临床研究、呼吸大数据分析
主持临床指南/规范/共识等 10 余项,国家医疗卫生行业标准 2 项、专利/软著等 20 余项
在Lancet、Lancet Respir Med、AJRCCM、JACI、Chest、ERJ 等发表论文300余篇
获国家科技进步创新团队奖1项、二等奖2项、药明康德生命化学奖、中华医学奖等多项
来源 南山呼吸
查看更多