查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:首都医科大学附属北京安贞医院 莘琳琳
患者男,17岁,学生,主诉活动后胸闷隐痛月余。患者两年前“上呼吸道感染”后出现胸闷,不伴有胸痛,当地医院诊断为“病毒性心肌炎”,给予营养心肌和抗病毒治疗。1年后患者自行停止口服药物,仍诉间断胸闷。
一个月前,患者剧烈活动后再次出现胸闷、隐痛,休息后症状缓解,于我院心内科就诊。完善冠脉造影未见明显异常。现为进一步治疗收入我院。患者自发病以来,精神、饮食尚可,大小便如常。
既往史:既往健康状况一般,无高血压、糖尿病、高脂血症、心肌梗死、脑血管疾病史,无哮喘史,无手术史。心肌炎病史2年。
体格检查:体温36.5℃,脉搏78次/分,呼吸18次/分,血压98/54mmHg,体重50kg。
实验室检查:WBC 7.13*109/L、LYM 37.1%、RBC 5.66*1012/L、Hb 173g/L、PLT 328*109/L、CRP 1.08mg/L、cTNI 0.33ng/L↑、CK-MB 6.8ng/L↑、BNP 82pg/ml。
影像学检查:
超声心动图:EF52%;左室扩大(59mm),左室心尖圆隆,中间段至心尖段肌小梁稍增多;左室后壁及下壁变薄,左室壁运动幅度减低;左室心内膜局限性回声稍增强。印象左心室基底段-心尖段侧壁、心尖段前壁、下壁透壁性、中央段下壁心内膜下延迟强化,考虑心肌损伤并心肌纤维化。应激性心肌病?
心脏核磁共振:左心室侧壁、心尖段前壁、侧壁、部分下壁心肌变薄,室壁运动减低,收缩功能减低,左心室心尖部心肌变薄,呈瘤样扩张,并可见矛盾运动;左心室基底段、心尖段侧壁、心尖段前壁、下壁透壁性、中央段下壁心内膜下延迟强化;心尖段下壁心包处略增厚、毛糙,并可见可疑线样延迟强化。EF 23.2%,左心室舒张末期内径65mm,LVmass 98.2g。
心电图:V1、V2导联ST段弓背样抬高;室性早搏;室性心动过速。
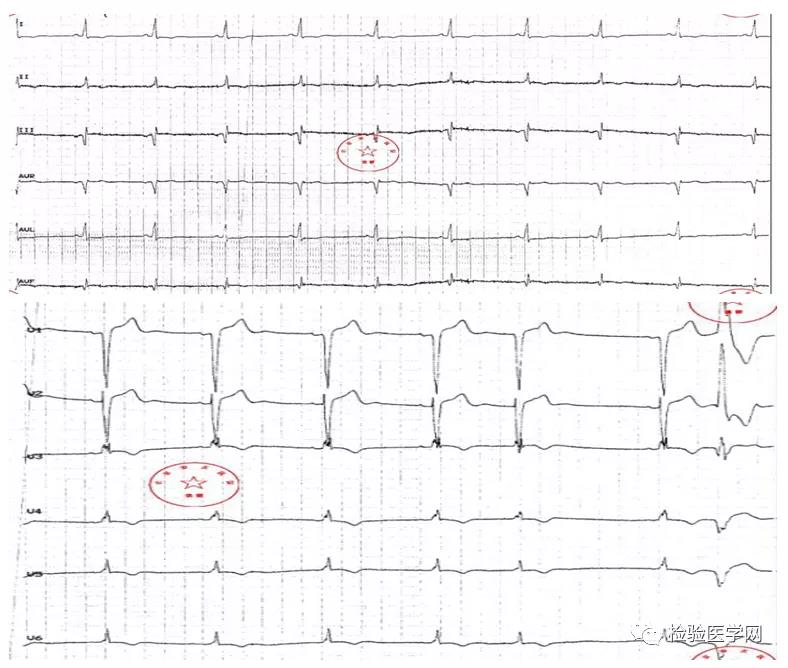
诊断:应激性心肌病;心肌损害;室性期前收缩;阵发性室性心动过速;心功能不全。
诊断依据:
1.患者临床表现为持续的胸闷。
2.肌钙蛋白和CK-MB轻度升高,心电图ST段弓背样抬高,但冠脉造影未见明显异常,排除心肌梗死。
3.心脏超声提示左室心尖圆隆,心脏核磁提示左心室基底段-心尖段侧壁、心尖段前壁、下壁透壁性、中央段下壁心内膜下延迟强化,并左心室心尖部心肌变薄,呈明显瘤样扩张和室壁运动异常,影像学改变较为典型。
4.追问病史,患者诊断病毒性心肌炎后曾有心情抑郁史,存在诱发条件,高度怀疑应激性心肌病。
应激性心肌病(stress cardiomyopathy, SC)又称Takotsubo综合征(Takotsubo syndrome ,TTS)、心碎综合征、心尖球囊综合征等,该疾病最早于1990年由日本Sato等学者提出,是一种临床表现类似急性心肌梗死(acute myocardial infarction, AMI)的暂时性心室功能不全综合征。
特征性的改变是左室壁出现暂时性的室壁运动异常,左心室出现颈窄和心尖球形膨隆的“takotsubo(章鱼壶)”改变。据估计,TTS约占到所有疑似STEMI患者的1%-3%,占女性疑似STEMI患者的5%-6%,种族差异数据不一,缺乏大规模研究,初步认为TTS 在非裔美国人和西班牙裔美国人中不常见。
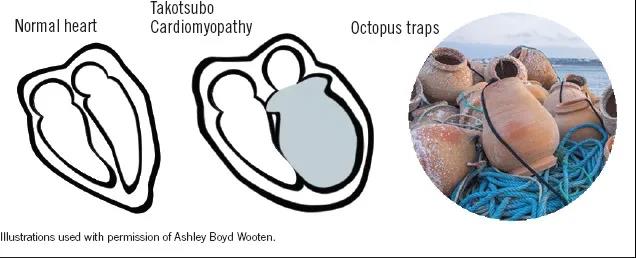
图例:日本章鱼夹和Takotsubo心肌病,在Takotsubo心肌病中看到的左心室心尖气球类似于传统的日本章鱼夹
患者大多自述出现严重的胸骨后疼痛,呼吸困难和晕厥,血压下降通常明显。实验室心肌损伤相关指标如肌钙蛋白和肌酸激酶可出现轻度升高,但峰值远低于经典ACS。症状出现后24-48小时NPs显著增加,数月内逐渐恢复到正常水平。
心电图表现与AMI类似的,在高加索人群中常发生T波倒置,亚洲人群更常发生ST段抬高,但冠脉造影通常不存在血流动力学改变。左心室造影可见发生在心尖部的室壁运动异常为特征性改变。核磁共振成像和延迟强化一般提示无心肌瘢痕和梗死或心尖区与小梗死灶,多数可出现LVEF<40%。
新生儿至90岁均可发病,女性患者占66.7%~90.0%,好发于绝经期女性。SC的病因未完全明确,多数患者有神经精神疾病急性发作史,提示神经精神疾病与SC存在强相关性。存在触发因素,包括情绪应激和生理应激,其中女性多以精神应激触发因素居多,男性则常见生理应激。
有研究认为SC的发病机制可能有:急性期血浆儿茶酚胺和神经肽Y水平大幅升高对心肌细胞的毒性作用,或者脑区损伤对自主神经和心脏活动产生影响,导致的神经源性的心肌顿抑有关。
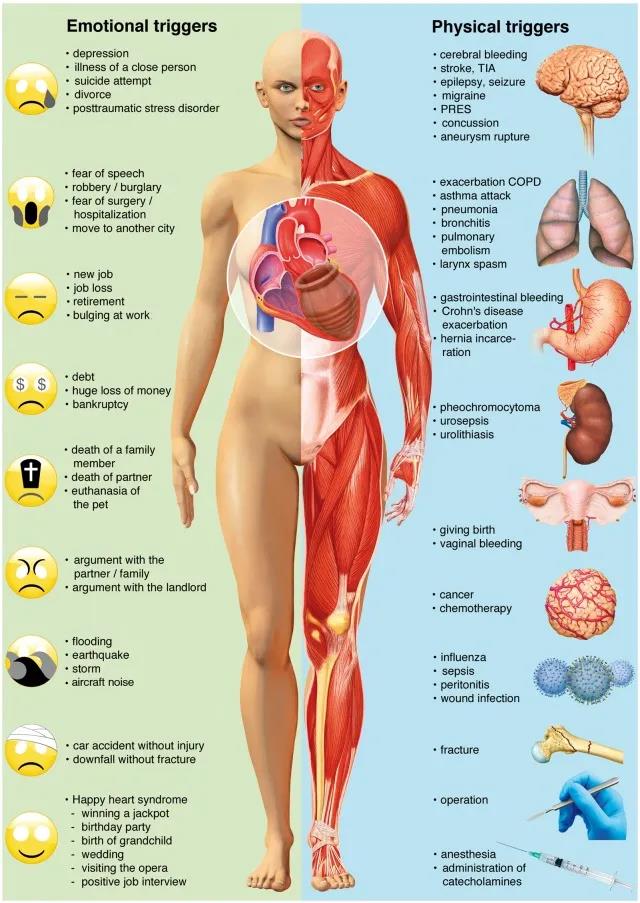
图例:诱发takotsubo综合征的情绪和身体压力因素
由于TTS缺乏特异性的临床表现,心电图以及生物标志物,主要依赖冠状动脉造影和左心室造影排除ACS辅助诊断。2018年,European Heart Journal发表了“Takotsubo综合征国际专家共识”,提出对于ST段抬高的患者应接受紧急冠状动脉造影或左心室造影以排除急性心肌梗死,非ST段抬高的患者推荐采用InterTAK诊断评分(诊断流程见下图)。

图例:Takotsubo综合征的诊断流程
根据评分,概率低(InterTAK≤70分)的患者应进行造影,评分高(InterTAK≥70分)者应考虑经胸超声心动图评估左室壁的功能变化,例如对称性局部室壁运动异常(regional wall motion abnormalities ,RWMAs)。InterTAK诊断评分包括七个参数:女性、情绪诱因、躯体诱因、无ST段压低(除外aVR导联)、精神疾病、神经系统疾病和QT间期延长,最高100分。对于得分值 >70 分的患者其预测SC的概率可达到90%。亚急性期推荐使用心脏磁共振成像,除识别典型RWMA之外,还可以精确量化左右室壁的功能,评估其他并发症,如心包积液、附壁血栓、心肌水肿纤维化等。PCT-CT可用于心肌灌注、代谢和神经支配的评估。
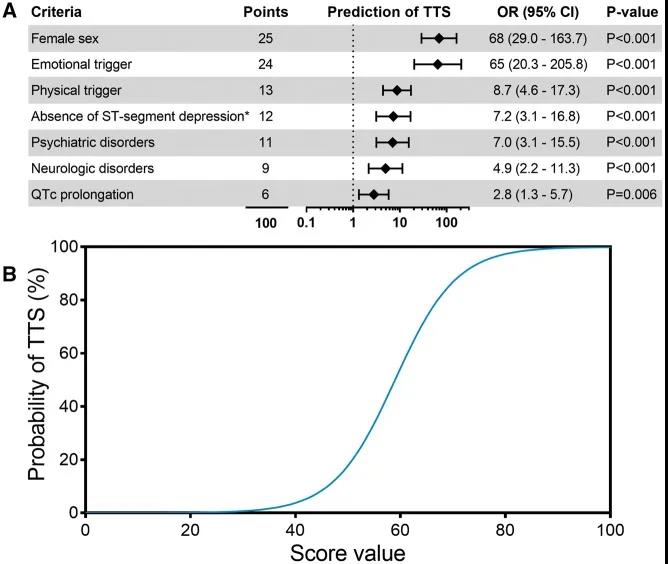
图例:A:InterTAK诊断评分各因素及所占分值。B:InterTAK评分和患病概率之间的关系。
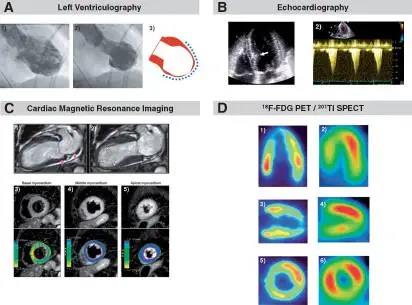
图例:不同成像方式的心尖气球样变。
A.左心室造影、B.超声心动图、C.心脏磁共振、D.PET-CT
尽管TTS是一种可逆性疾病,但其急性期内血流动力学和电生理不稳定,约占五分之一的患者会发生心源性休克和死亡等严重不良事件。常见的并发症包括心律失常、左室流出道梗阻(left ventricular outflow tract obstruction,LVOTO)、心源性休克、附壁血栓、肺水肿和游离壁的破裂。
目前缺乏有关TTS的管理指南,临床决策基于现有的临床经验和专家共识:由于首诊症状与AMI的难以鉴别,明确诊断前常开始ACS治疗方案,如使用阿司匹林、β受体阻滞剂和肝素等。明确诊断后采取辅助恢复心脏功能、缓解左心室流出道梗阻、缓解急性心力衰竭、积极抗凝和抗心律失常等方面。实验表明,ACEi和ARB药物的使用可以提高长期生存率,但β受体阻滞剂没有表现出生存获益。对于精神障碍(抑郁症、焦虑症)的患者,采取心理-心脏联合治疗对长期预后可获益。

图例:住院期间并发症及其发生概率
来源:检验医学网
查看更多