查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





导语:HR阳性和TNBC患者中HER2-low是否与临床病理特征和预后相关?背后的原因有哪些?
随着新型ADC药物的不断发展,HER2-low在乳腺癌中的地位愈加显著,关于HER2低表达能否作为一种独特的生物学和预后亚型,也成为当前领域学者重点探讨的话题方向。近期JAMA Oncol期刊发表的一项研究报道“Prognostic and Biologic Significance of ERBB2-Low Expression in Early-Stage Breast Cancer”,旨在比较HER2-low和HER2-0乳腺癌患者的临床病理学特征和疾病结局[病理学完全缓解率(pCR)、无病生存期(DFS)、远处无病生存期(DDFS)和总生存期(OS)]。在这项纳入了5235例HER2阴性浸润性乳腺癌患者的队列研究中,发现HER2-low和HER2-0乳腺癌之间的大多数临床病理学差异与激素受体(HR)表达相关,HER2-low在校正HR状态后无预后意义。研究还发现HER2-low和雌激素受体(ER)表达呈正相关,HER2-low相比HER2-0的肿瘤HR表达更高。而随着ER表达水平的增加,HER2-low的比例也随之增加。由于ER低表达预后较差,可能与HER2-low的预后分析相混淆。该研究结果为全面了解HER2-low提供了新的循证,也为进一步开展HER2-low的相关探索提示了方向。
HER2-low的生物学和预后意义仍需进一步探索
多款抗HER2治疗药物的上市,显著改善了HER2阳性乳腺癌患者的预后。但是这些药物针对约占总体乳腺癌80%,目前被定义为HER2阴性(没有高表达HER2)的乳腺癌患者几乎没有活性。然而实际上,这类患者中绝大多数仍表现出一定程度的HER2表达,即HER2-low肿瘤,其对一些新型ADC药物等能产生治疗应答,一些相关临床研究已经证实抗HER2治疗获益能够覆盖到这部分更为广泛的乳腺癌患者群体。
HER2-low乳腺癌的生物学特性已经成为目前的一个探索热点,这类肿瘤具有较大的异质性,包括HR阳性乳腺癌和三阴性乳腺癌(TNBC)都可能存在HER2-low。此前有研究者试图确定HER2-low乳腺癌的特异性临床病理学特征,但不同研究得出的结论不一致。迄今为止进行的大多数研究探索都没有确定与HER2-low相关的预后意义,也很少有研究提示与HER2-low肿瘤显著相关的预后更差或更好。本研究旨在评价HER2-low在乳腺癌中的生物学和预后意义,并研究ER和HER2-low之间的相关性。
研究方法
该项队列研究的患者数据来自前瞻性收集的机构数据库中2016年1月至2021年3月在Dana-Farber Brigham癌症中心接受手术的Ⅰ至Ⅲ期乳腺癌患者的临床病理学数据。
纳入患者
患者被诊断为Ⅰ至Ⅲ期组织学证实的浸润性乳腺癌,如果其HER2 IHC评分和HER2原位杂交(ISH)状态(如适用)的数据可用,则被纳入。如果患者的肿瘤在术前粗针活检或手术标本中检测为HER2阳性,则将其排除。从病理学记录中提取ER和HER2状态。本分析中纳入的大多数患者在布莱根妇女医院(BWH)或Faulkner医院进行手术,并由BWH乳腺病理学家进行病理学审查,少数患者在南岸医院(SSH)接受治疗和审查。如果≥1%的侵袭性肿瘤细胞显示ER或孕激素受体(PR)免疫染色,则认为肿瘤为HR阳性。对ER低表达的患者进行亚组分析,不考虑PR状态,如果1%~9%的侵袭性肿瘤细胞显示ER免疫染色,则认为ER低表达,如果≥10%的侵袭性肿瘤细胞显示ER免疫染色,则认为ER阳性。
根据最新的美国临床肿瘤学会/美国病理医师学会(ASCO/CAP)指南更新,若肿瘤判读为HER2阳性;则将这些肿瘤从分析中排除。根据ASCO/CAP指南,HER2阴性肿瘤分为2组:HER2阴性肿瘤IHC评分为0,HER2阴性肿瘤IHC评分为1+ 或2+且ISH显示非扩增。
临床病理因素
按HER2-low或HER2-0状态评价以下基线临床病理学参数:初次手术时的年龄、性别、人种、绝经状态、病理生殖系突变状态、临床病理分期、淋巴结状态、肿瘤组织学、肿瘤分级、ER和PR状态、OncotypeDX评分、乳腺手术类型、腋窝手术管理、化疗和内分泌治疗给药以及它们的具体类型。在本研究中,对人种进行了评估,以全面研究可能与HER2低表达相关的因素。阳性淋巴结状态衍生为临床和病理状态,如果两者均为阴性,则确定为阴性,如果至少1项为阳性,则确定为阳性。具有高Oncotype DX风险组定义为包括复发评分(RS)为26或更高的患者,中等风险组包括RS为11~25的患者,低风险组包括RS为10或更低的患者。
统计分析
为了比较患者的临床病理学特征,连续变量用范围的中位值表示或SD的平均值表示,分类变量用数字和百分比表示。连续变量的比较采用Wilcoxon秩和检验,分类变量的比较采用Fisher确切检验或χ2检验。当ER评分被分为离散组时,采用Mantel-Haenszel χ2检验研究HER2表达和ER表达之间的关联。
研究终点包括pCR、DFS、DDFS和OS。研究者比较了HER2-low和HER2-0亚组之间的pCR率(定义为ypT0/isN0)。通过logistic回归进行pCR的多变量分析,控制2个亚组之间有统计学显著差异的参数:绝经状态(绝经后、绝经前和未知)、肿瘤分级(Ⅰ~Ⅲ级和未知)、致病性生殖系突变(是、否和未进行或未知)、组织学(浸润性导管、浸润性小叶、混合和其他)和HR状态(阳性和阴性)。使用单变量Cox比例风险模型分析DFS、DDFS和OS,以估计风险比和95%CI。使用R统计软件版本4.0.3(R Project for statistical Computing) 进行分析,双侧P值<0.05被视为具有统计学显著性。
研究结果
共有5235例HER2阴性肿瘤患者符合入选标准,并在本研究中进行了评估(5191例[99.2%]女性;初次手术时的中位[范围]年龄,59.0[21.0-95.0]岁),包括4416例 (84.4%) 在BWH或Faulkner医院接受手术的患者和819例(15.6%)在SSH接受手术的患者。有228例非裔美国人(4.5%);8例美洲印第安人、阿留申人或爱斯基摩人(0.2%);202例亚洲或太平洋岛民(4.0%);4594例白人(91.3%);203例人种未知(3.9%)。在总体研究人群中,2917例患者(55.7%)为HER2-low,2318例患者(44.3%)为 HER2-0。
临床病理学特征
与HER2-0肿瘤相比,HER2-low肿瘤中HR表达更常见(2643例患者[90.6%] vs 1895例患者[81.8%];P<0.001);相反,与HER2-low肿瘤相比,HER2-0肿瘤中TNBC的比例显著更高(423例患者[18.2%] vs 274例患者[9.4%];P<0.001)。在HER2-low发生率方面,4538例HR阳性肿瘤中有2643例为 HER2-low(58.2%),而697例TNBC中有274例为HER2-low肿瘤(39.3%)。
HER2-low相比HER2-0肿瘤患者中:男性患者更多(35例男性[1.2%] vs 9例男性[0.4%];P=0.001),绝经前患者更多(985例患者[34.5%] vs 720例患者[31.3%];P=0.02),高级别肿瘤较少(663例患者[23.0%] vs 691例患者[30.3%];P<0.001),小叶组织学肿瘤较少(330例[11.3%] vs 338例[14.6%];P<0.001)。HER2-low和HER2-0肿瘤在致病性生殖系突变频率、Oncotype DX检测患者频率、接受任何化疗和接受内分泌治疗方面也存在统计学显著差异。两组在年龄、人种、临床和病理分期、淋巴结状态、Oncotype DX RS(中位评分或风险组分布)、乳腺手术类型或腋窝管理状态方面无显著差异。
采用多变量逻辑回归来评估HER2和HR状态之间的相关性。对HER2显著不均匀分布的临床病理特征进行校正后,HR仍然是HER2状态的相关因素(HR阳性 vs HR阴性肿瘤的校正比值比 [OR],2.1[95%CI,1.73-2.55];P<0.001)。
ER与HER2表达的关系
ER表达对HER2-low表达影响的分布见图1。当ER表达分为离散序数类别(阴性,0%;低,1%~9%;中度,10%~49%;高,50%-95%;极高,>95%)时,HER2与ER表达之间存在关联(MantelHaenszelχ2检验P<0.001),ER表达越高,HER2表达越高。随着ER表达增加,HER2-low肿瘤的发生率逐渐增加,从ER阴性肿瘤的296/739(40.1%) 增加至ER低表达(即ER 1%~9%)肿瘤的31/67(46.3%)、ER中度表达(即ER 10%~49%)肿瘤的37/67(55.2%)、ER高表达(即ER 50%~95%)肿瘤的2047/3542(57.8%)和ER极高表达(即>95%)肿瘤的499/803(62.1%) P<0.001)。
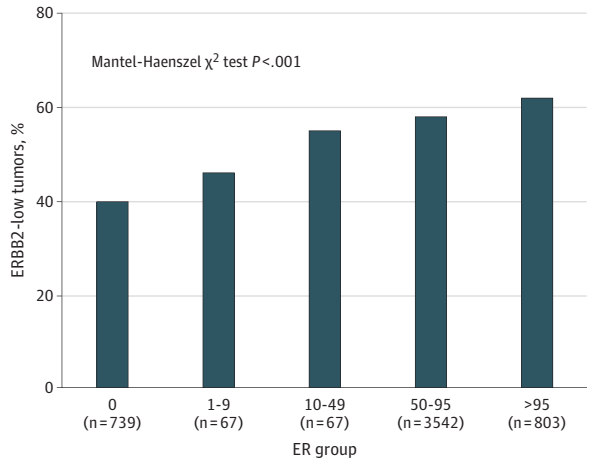
图1.ER表达对HER2-low肿瘤比例的影响。随着ER表达的升高,HER2低表达肿瘤的比例逐渐增加(P<0.001)。多数TNBC和ER低表达肿瘤为HER2-0,而多数ER高表达肿瘤为HER2-low。
HER2-low与HER2-0肿瘤的疾病结局
在所有患者中,675人接受新辅助化疗并可评估病理结果,其中320例(47.4%)为HER2-low,355例(52.6%)为HER2-0肿瘤。整体人群中,HER2-0肿瘤的pCR率显著高于HER2-low肿瘤(95例患者[26.8%] vs 53例患者[16.6%];OR,1.84[95%CI,1.27-2.70];P=0.002)(图2)。然而,当分析不同临床相关亚组的pCR率时,在HR阳性肿瘤中,HER2-low和HER2-0肿瘤之间未观察到pCR的统计学显著差异(16例患者[8.0%] vs 20例患者[14.0%];P=0.08),这种趋势也体现在HR阳性但排除ER-low的患者(13例患者[6.9%] vs 13例患者[10.4%];P=0.28)、ER-low的患者(3例患者[25.0%] vs 7例患者[38.9%];P=0.43)或TNBC患者(37例患者[30.8%] vs 75例患者[35.4%];P=0.40)肿瘤中。此外,校正混杂因素(绝经状态、HR状态、肿瘤分级、是否存在致病性胚系突变和肿瘤组织学分级)后,pCR率无统计学显著差异。
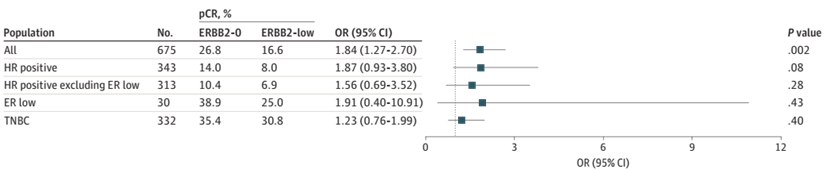
图2. HER2表达和HR状态相关的pCR率(在单变量分析中,与ER低表达肿瘤相比,在HER2-0肿瘤中发现显著更高的pCR率,定义为ypT0/isN0。在HR阳性、HR阳性不含ER低表达、ER低表达或TNBC肿瘤中,未观察到HER2-low和HER2-0肿瘤之间的pCR存在统计学显著差异)
在探索性生存分析中,中位随访约10个月(中位数[IQR],9.76[6.01-40.37]个月),观察到HER2-low和HER2-0组之间DFS、DDFS和OS存在显著差异。然而,当单独分析HR阳性(不考虑Oncotype DX风险类别)和TNBC或校正混杂因素后,无显著差异。
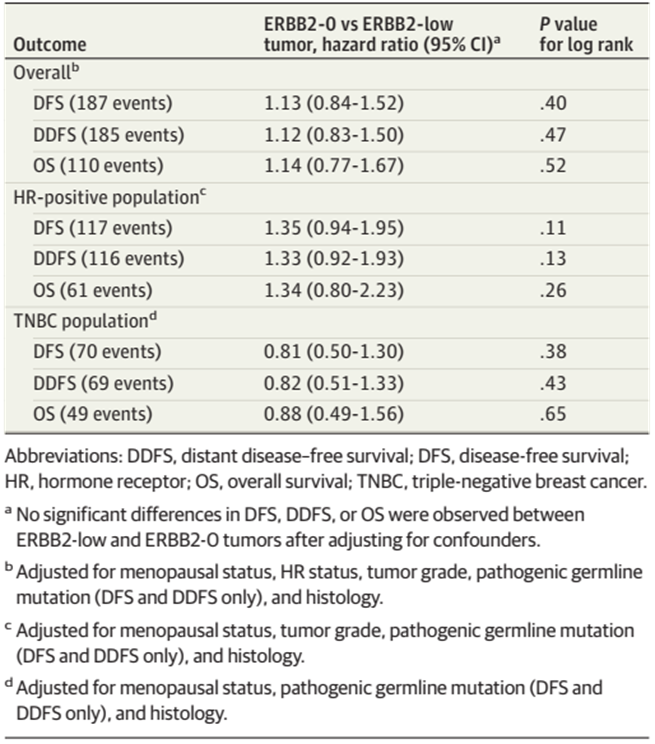
表1. 生存结局的多变量分析
研究总结与思考
本项研究是旨在全面评价HER2-low的生物学意义以及对乳腺癌预后影响的最大规模研究之一。研究发现HER2-low和HER2-0肿瘤之间存在临床病理学差异,且二者在数值上最大、临床相关性最强的差异为HR表达。与HER2-low肿瘤相比,HER2-0肿瘤在TNBC中显著富集。HER2-0肿瘤患者中高级别肿瘤、致病性胚系变异携带者和接受化疗患者的增加可能与这种差异相关。相反,在HER2-low肿瘤患者中,男性、接受Oncotype DX检测和接受内分泌治疗的患者增加,这些患者往往为HR 阳性。总体而言,观察到的大多数临床病理学差异可能与HER2-low和HER2-0在HR阳性和TNBC肿瘤中的不同分布相关。
此外,研究发现ER和HER2呈正相关,随着ER表达的增加,HER2-low肿瘤的比例逐渐增加。在比较HER2-low和HER2-0肿瘤时,这种相关性可能是一个混杂因素,因为HER2-low预期富集于Luminal型、ER高表达肿瘤,而HER2-0更可能富集于基底样、ER低表达肿瘤。这一点在PAM50分析中也得到了验证,PAM50分析发现HER2-low肿瘤中Luminal A型肿瘤的发生率较高,而HER2-0肿瘤中基底样肿瘤的发生率较高。
与既往报道一致,该研究发现HER2-low肿瘤的pCR率低于HER2-0肿瘤(16.6% vs 26.8%;P=0.002)。然而,当将分析限制在HR阳性肿瘤患者时,没有显著差异(8.0% vs 14.0%;P=0.08),当从HR阳性亚组中排除ER低表达肿瘤患者后,pCR率相似(6.9% vs 10.4%;P=0.28)。同样,在ER低表达或TNBC肿瘤患者中未观察到HER2-low和HER2-0的pCR率差异,两个亚组均显示较高的pCR率。最后,研究发现无论Oncotype DX RS评分如何,TNBC或HR阳性肿瘤患者在HER2-low的生存结局方面没有预后意义。
本研究观察到HER2-low缺乏独特的临床病理学特征或预后价值并不奇怪,因为目前对HER2-low的定义并不能完全区分HER2表达和HER2不表达的肿瘤。首先,根据最新指南,HER2-0(IHC 0)类别包括在<10%的肿瘤细胞中微弱表达HER2的肿瘤,有研究提示新型ADC药物在这类HER2微弱表达乳腺癌患者中有潜在治疗获益。这表明HER2-low和HER2-0乳腺癌之间的区别可能还没有确定的界限值,因而目前的定义不能真正将表达HER2的肿瘤与不表达HER2的肿瘤分开。
其次,与HER2检测方法相关的技术方面可能与HER2表达的广泛异质性相关。在一项2022年的研究中,旨在评估HER2 IHC在低表达范围(即0和1+)内的评分准确性,病理学家之间的一致性仅为26%。该研究进一步表明,IHC在区分HER2-low和HER2-0肿瘤方面并不准确,因为既往检测方法未针对当前的检测目的进行优化,而仅能用于区分从曲妥珠单抗治疗中获益的HER2过表达和不能从曲妥珠单抗治疗中获益的其他患者。重要的是,HER2 IHC检测中的预分析和分析变量也可能与多项研究中发现的HER2-low肿瘤的不同发生率相关。事实上,虽然本研究发现56%的HER2阴性乳腺癌存在HER2-low,但其他大型研究发现的比率范围为31%~64%。
第三,区分HER2-0和HER2-low的临床价值受到HER2-0乳腺癌也可能从新型抗HER2药物中获益的挑战。考虑到HER2-0肿瘤可能从新的药物治疗中获益,因而IHC不足以作为患者能否接受抗HER2治疗的依据。需要探索新型的定量HER2检测方法,以全面筛选出新型ADC药物的获益优势人群,最大程度造福于乳腺癌患者。
参考文献
Tarantino P, Jin Q, Tayob N, et al. Prognostic and Biologic Significance of ERBB2-Low Expression in Early-Stage Breast Cancer. JAMA Oncol. 2022 Jun 23.
* 本文由阿斯利康提供支持,仅供医疗专业人士参考
审批编号:CN-99448
有效期至:2023-7-14
查看更多