查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





近日,European Journal of Neurology发表了中国重症肌无力协作组(CMGCG)的一项研究成果——1-Year Clinical Outcome Post-Myasthenic Crisis: A Multicenter Prospective Study in China。这项由复旦大学附属华山医院领衔的前瞻性、多中心研究,首次系统揭示了重症肌无力危象(MC)后的远期临床结局,为优化危象后长期管理策略提供了重要证据。
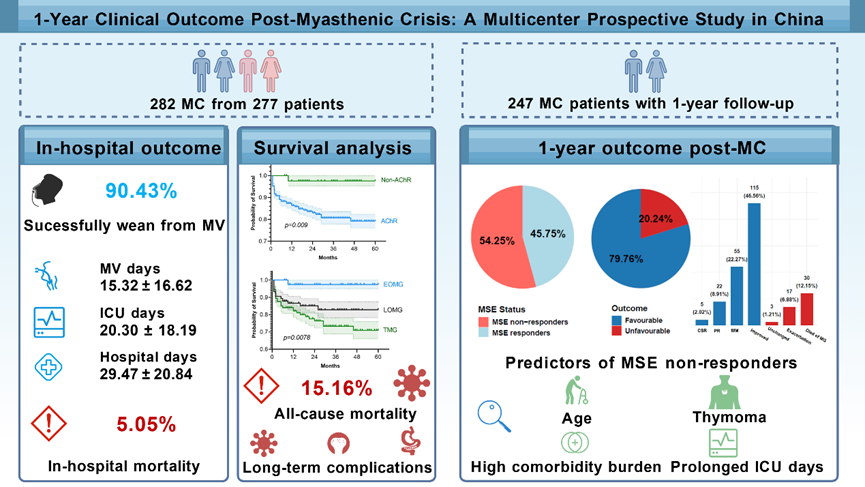
MC是重症肌无力(MG)患者最严重的并发症,约10%~20%的全身型MG患者会经历MC。尽管近年来诊疗技术进步显著降低了住院死亡率,但关于MC后患者的长期功能恢复、生存质量及远期并发症的系统性数据仍然缺乏。既往研究多为回顾性设计,且主要关注院内短期结局,危象后长期临床结局亟待系统研究。
本研究为前瞻性、多中心队列研究,于2018年12月至2024年10月期间,在中国12家三级神经病学中心进行。共纳入277名成年MC患者(共282次危象事件)。所有患者在危象后1个月、2个月、3个月、6个月和12个月接受了系统性的随访评估。主要终点为MC后12个月时,基于美国重症肌无力基金会干预后状态(MGFA-PIS)定义的临床结局。次要终点包括全因死亡率、达到最小症状表达[MSE,定义为MG日常活动量表(MG-ADL)评分0或1分]的比例,以及长期并发症(图1)。
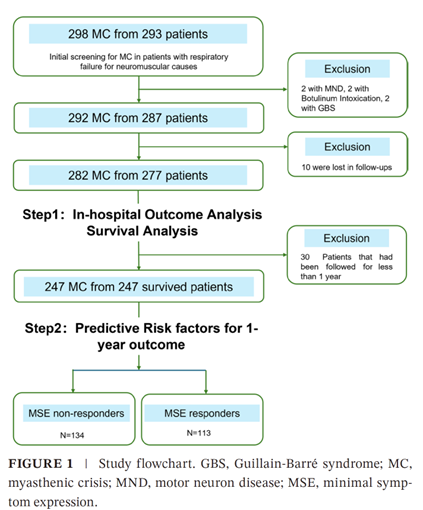
1.研究人群特征
本研究危象队列患者平均年龄52.25岁,女性略多(57.4%)。大多数患者为乙酰胆碱受体(AChR)抗体阳性(83.03%),其中胸腺瘤相关MG(TMG)占AChR阳性患者的49.13%,这提示TMG在中国MC患者中占有相当比例。感染(30.85%)是最常见的危象诱发因素(表1)。
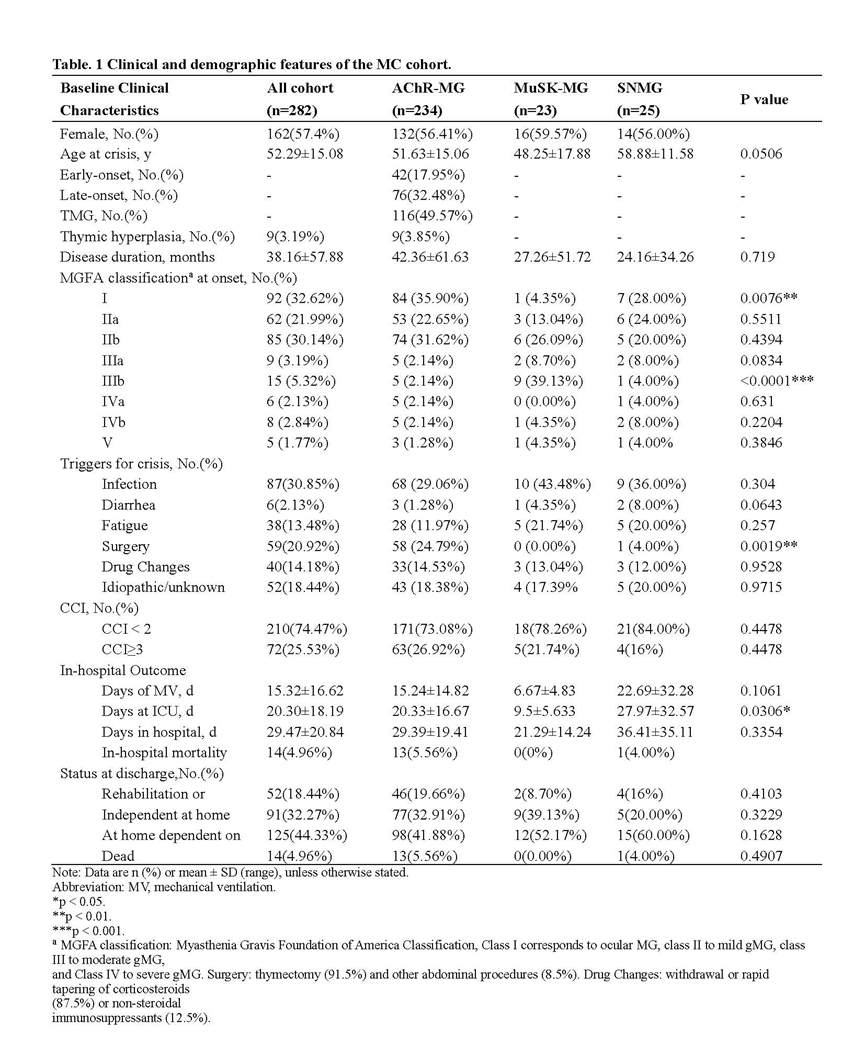
在危象急性期,76.24%的患者需要进行气管插管,机械通气平均时长达15.32 d,ICU住院平均20.30 d,总住院时间29.47 d。90.43%的患者在出院前成功脱离呼吸机支持,住院死亡率为5.05%,较历史数据明显改善。
危象后免疫治疗方案显著强化:糖皮质激素使用率从76.6%升至95.7%;他克莫司使用率从23.0%增至37.0%;靶向生物制剂开始应用,包括艾加莫德(12.8%)、利妥昔单抗(4.6%)和依库珠单抗(5.0%)。免疫治疗强度评分从1.21显著提升至2.03,但接受靶向治疗与传统治疗的患者在机械通气时长、ICU住院时间等指标上无显著差异。这可能与危象病理生理的复杂性、治疗时机或样本量等因素有关,为未来的治疗策略优化提供了重要的思考方向(图2)。
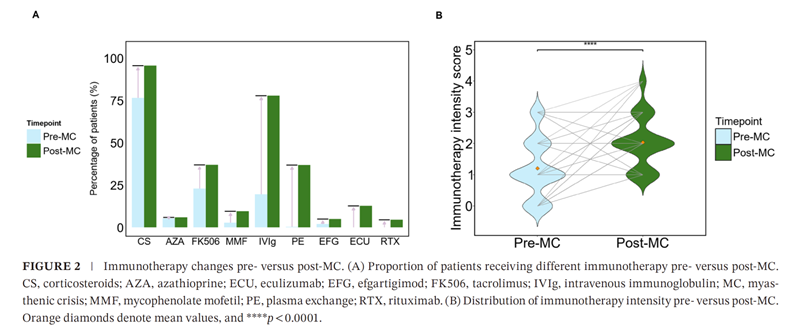
图2 MC发生前与发生后的免疫治疗变化
亚组分析方面, 危象队列TMG患者需要更长的机械通气时间、ICU住院时间和总住院时间。这种差异持续至危象后1年,TMG患者表现出更差的功能状态,MG-ADL和MG定量评分表(QMG)评分均显著更高(表2)。
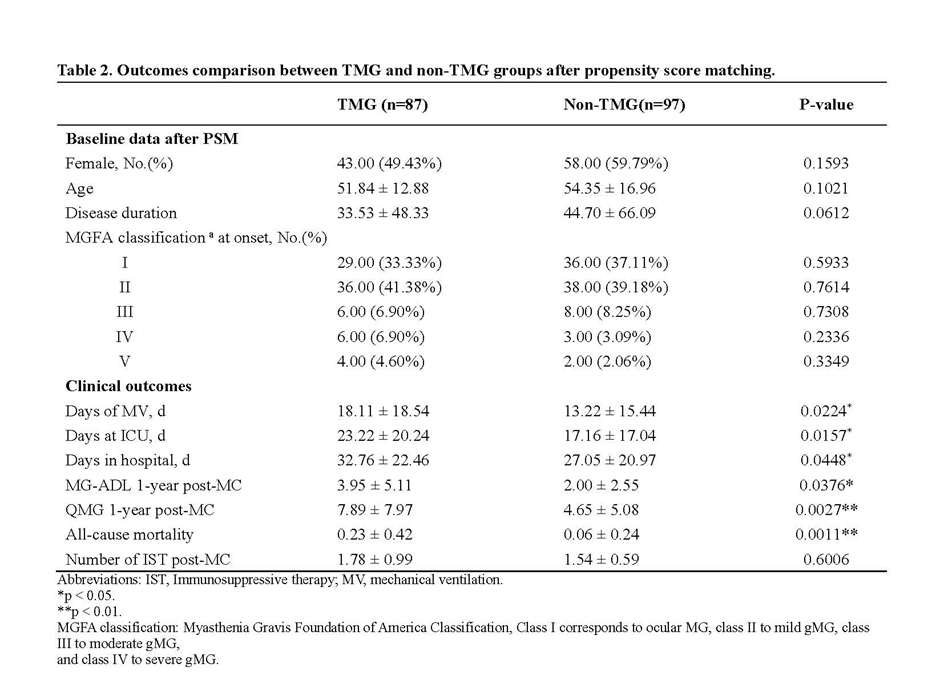
在完成1年随访的247例患者中,绝大多数患者获得了良好的结局(79.76%),其中包括2.02%的患者达到完全稳定缓解,8.9%达到药物缓解,22.27%达到最小表现,以及46.56%的患者症状得到改善。然而,仍有1.21%的患者病情无变化,6.88%的患者在成功出院后复发,以及12.15%的患者死亡。反映日常功能状况的MG-ADL评分显示出持续改善的趋势,从危象时的平均21.3分降至6个月后的5.5分,并在1年后进一步改善至2.8分。45.75%的患者在危象1年后能达到MSE。
长期并发症中,感染最为常见(15.16%,以真菌感染为主),其次为胃肠道疾病(8.30%)和骨质疏松或骨折(5.05%)。研究还发现,累计糖皮质激素剂量在发生感染的患者中显著更高,但两组在免疫抑制剂的使用比例上没有差异,提示在追求疾病控制的同时需谨慎权衡治疗风险。
4.基于抗体和发病年龄分层的亚组生存分析
本研究显示,MC患者的全因死亡率为15.16%(42/277)。主要死亡原因包括感染性休克(35.7%)、多器官功能衰竭(21.4%)、呼吸衰竭(14.3%)、心肌炎或心力衰竭(11.9%)、消化道出血(7.1%)、胸腺瘤复发(4.8%)以及气道狭窄或误吸(4.8%)。
生存分析揭示了不同患者群体预后的显著差异。整体而言,生存分析显示,与非AChR抗体患者相比,AChR抗体阳性患者的死亡风险显著更高[风险比8.75,95%置信区间(95% CI)3.95~19.36],1年生存率也相应较低(86.4% 对 97.6%)。在AChR阳性患者内部,TMG患者预后最差(3年生存率73.4%),早发型MG患者预后最佳(3年生存率>97.5%)。这些数据表明,TMG和晚发型MG是影响危象后长期生存的重要不利因素。
5.MC后1年不能达到最小症状表达(MSE)的预测因素
对于未能达到MSE的患者,其临床特征具有明显倾向性。与成功达到MSE的患者相比,MSE未达成者在危象发生时年龄更大(平均55.50岁 对 48.50岁),其中合并胸腺瘤的比例显著更高(54.48% 对 38.05%),且合并症负担更重,近八成患者Charlson合并症指数≥3。在院内结局中MSE未达成者的ICU住院时间显著延长(33.40天 对 24.20天),且出院时更多患者需要持续照护(69.40% 对 53.10%)。在临床评分方面,这部分患者在脱离呼吸机时的MG-ADL评分更高(8.40分 对 6.20分),生活质量评分也更差。
多变量逻辑回归分析确定了未能达成MSE的四个独立危险因素:危象时年龄更大(P=0.003)、合并胸腺瘤(P=0.041)、高合并症负担(P=0.003)以及ICU住院时间延长(P=0.002)。该预测模型具有中等区分能力,可作为临床实践中识别高危患者的实用工具(表3)。
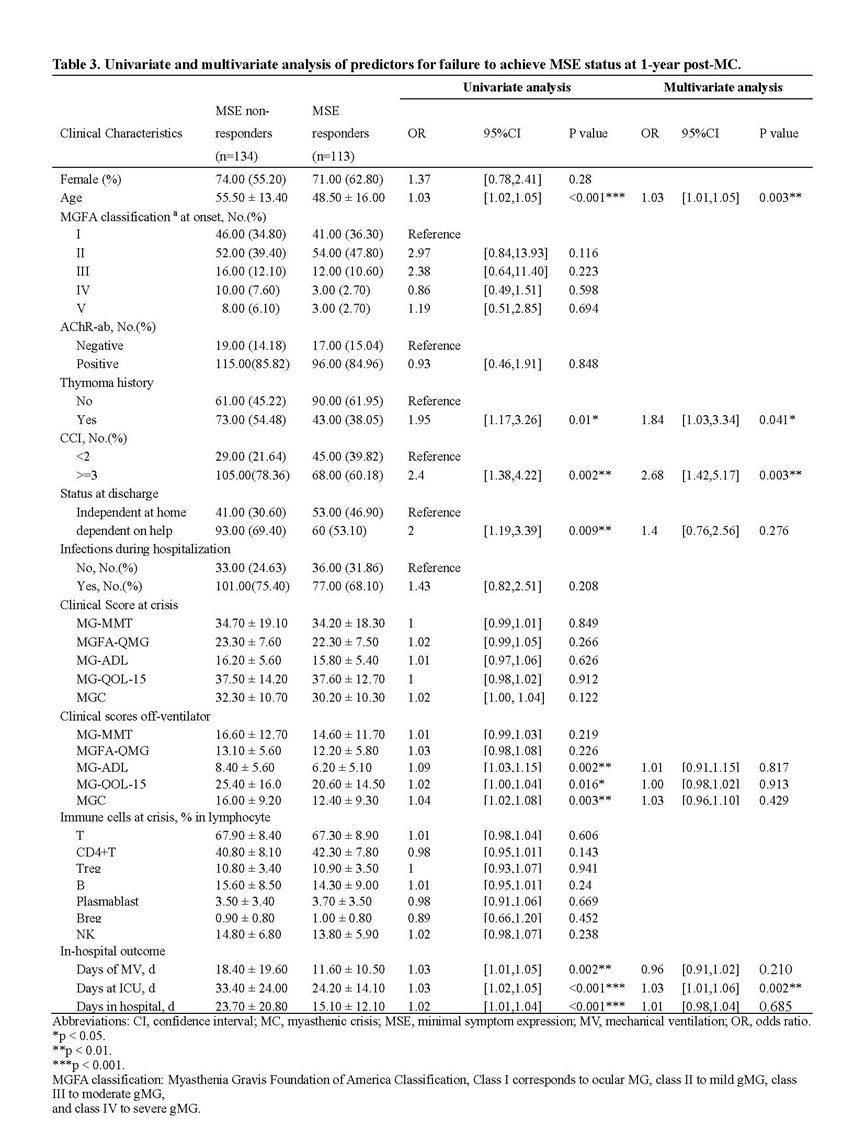 表3 MC发生1年后未达到MSE状态的预测因素
表3 MC发生1年后未达到MSE状态的预测因素本研究首次系统描绘了中国MC患者危象后1年的临床结局。虽然院内救治成功率显著提高,但患者出院后仍面临较高的长期死亡风险和功能恢复挑战。高龄、胸腺瘤、高合并症负担和长ICU时间构成预后不良的主要风险因素。
本研究对临床实践具有重要意义:第一,本研究识别高危患者群体是实现精准管理的第一步;第二,优化危象后治疗策略,在有效控制病情的同时尽量减少长期大剂量激素的副作用;第三,建立系统的并发症监测和预防体系,特别是对感染的防控。最终目标是帮助MC患者不仅渡过危象的生死关,更能获得有质量的长期生存。
本研究存在一定局限性,部分患者危象前的基线数据缺失,限制了我们对初治状态的理解;同时,外周免疫学指标未被持续追踪,未来须探索其作为客观预后标志物的价值。
本研究首次针对MC后患者的临床结局开展了前瞻性研究,强调降低全因死亡率是减轻MG疾病负担的关键优先事项。未来策略应聚焦于:① 预防长期免疫治疗相关不良事件;② 实施风险分层管理;③ 加强对TMG和晚发型重症肌无力患者的监测与干预升级。
来源 华山罕见病
查看更多