查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






本指南是欧洲克罗恩病和结肠炎组织(ECCO)关于炎症性肠病(IBD)和恶性肿瘤的第二个基于证据的共识,是对2015年发布指南的更新,包括与IBD相关的癌症风险、IBD的治疗方法导致的癌症风险及活动期或近期癌症患者的IBD管理。

01
IBD相关癌症风险
PART1.

结肠IBD患者应被告知,他们患结直肠癌(CRC)的风险增加。病变范围广泛的溃疡性结肠炎(UC)患者患CRC的风险最高,在诊断后8-10年或结肠活检中检测到异型增生时,其风险显著增加。危险因素包括男性、诊断UC时年轻、CRC家族史、结肠狭窄和原发性硬化性胆管炎(PSC)。IBD中的CRC与散发性CRC相比,<50岁个体的死亡风险增加,5年生存率也更差。
所有IBD患者应在首次出现症状8年后进行结肠镜筛查。对于局限在直肠的IBD患者无活动性炎症,则不需要后续的额外筛查计划。对于并发PSC的IBD患者,无论疾病活动、程度和持续时间如何,诊断为PSC后都应每年进行结肠镜监测。
结肠镜监测最好在IBD缓解时进行,因为黏膜活检有时很难区分异型增生和炎症。ECCO推荐的结直肠癌筛查和监测计划如下图。
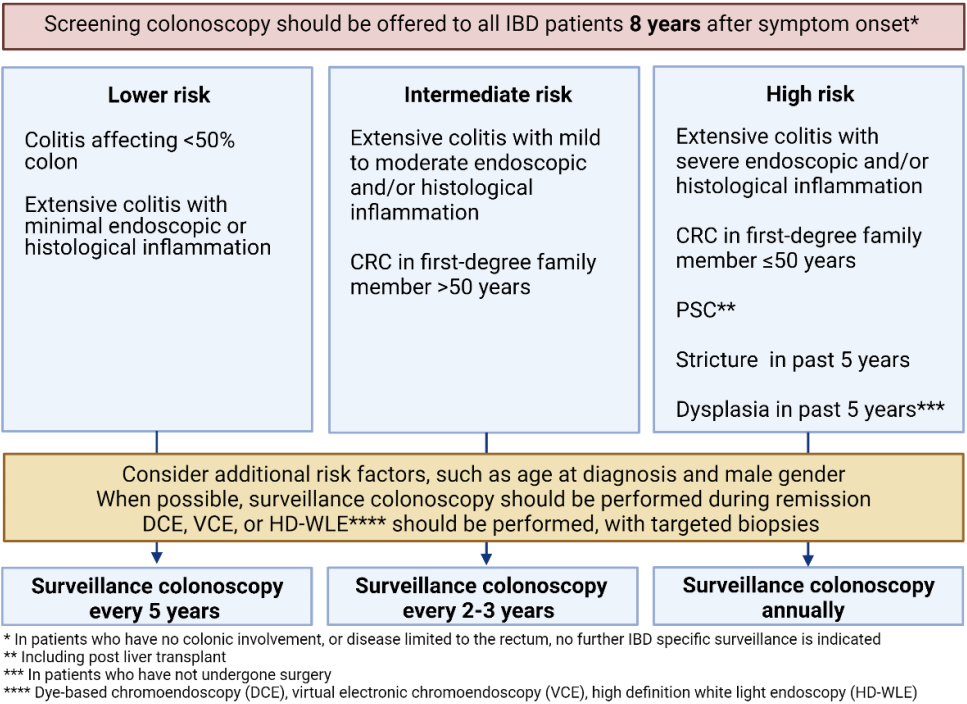
IBD异型增生的内镜形态可以大致分为息肉样、非息肉样或不可见。当异型增生可见时,“5S”特征可用于描述病变的部位、大小、形状、表面和环境。

IBD异型增生的处理是复杂的,取决于病变是否可见、内镜下形态学分类和组织学检查结果。排除结肠存在多灶性或不可见的异型增生后,息肉样和无侵袭风险的非息肉样异型增生可行内镜治疗,应争取实现完整切除。无法通过内镜切除病变时,可考虑外科手术。

肛门癌:肛门或肛周CD患者患肛门癌的风险增加,尤其是瘘管相关腺癌。
回肠肛门贮袋癌:在IBD行回肠贮袋肛管吻合术的患者中,术前诊断为结直肠异型增生或癌症是贮袋异型增生或腺癌的危险因素,应每年行一次贮袋监测。
胆管癌:与普通人群相比,IBD患者胆管癌风险更高,尤其是UC和伴发PSC的患者。无论疾病分期如何,所有IBD和PSC患者都应对胆管癌进行监测。胆管癌的监测包括合适的影像学检查,每6至12个月一次。
小肠癌:CD患者小肠癌的风险增加,尤其是小肠受累的患者。小肠腺癌是最常见的亚型,见于炎症区域,主要是远端空肠和回肠。对于有难治性、长期狭窄病变或相关症状的患者,需考虑诊断,但目前不建议对小肠癌进行影像学或内镜的常规监测。
血液系统恶性肿瘤:与普通人群相比,IBD患者的风险增加。
02
IBD治疗与恶性肿瘤风险
PART2.

评估与IBD治疗相关的癌症风险是困难的,因为可能难以将治疗风险与疾病本身分开。此外在整个病程中,会接触不同的药物,因此也很难确定是由哪一种单独的药物引起的。
尽管如此,仍有证据表明,一些IBD疗法会增加某些癌症的风险。相关数据汇总见下表。
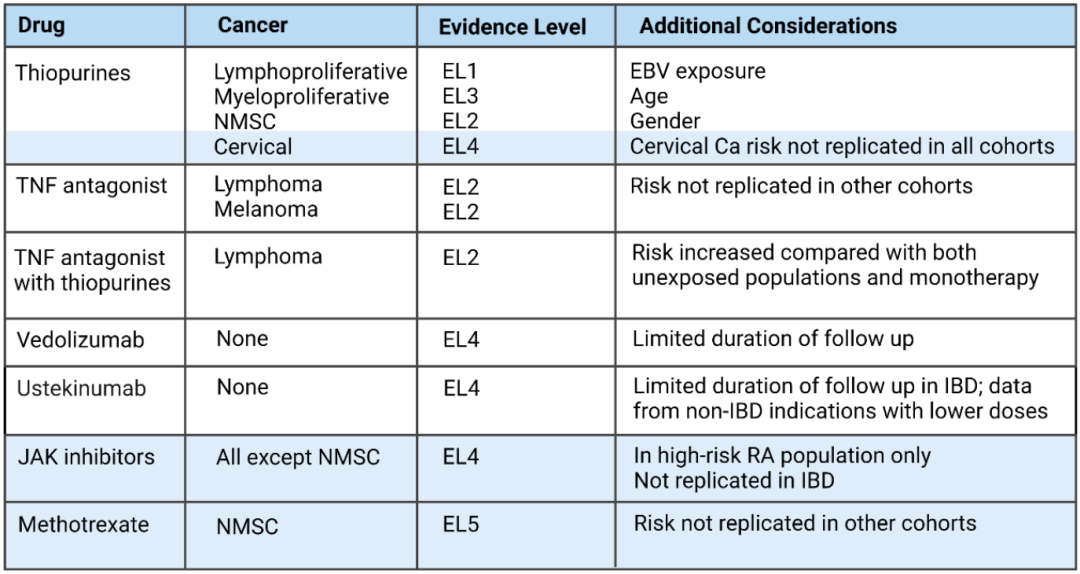

血液系统恶性肿瘤:巯嘌呤单药治疗时,淋巴增生性疾病和骨髓增生性疾病的风险增加,且老年患者的风险增加。开始治疗前,应考虑对年轻成年男性患者行EB病毒筛查;对于EBV IgG阴性的患者,可考虑使用其他药物。
血液系统恶性肿瘤:没有足够证据表明巯嘌呤单药治疗的IBD患者患实体器官肿瘤或特定部位肿瘤(皮肤癌或宫颈肿瘤除外)的总体风险增加。
皮肤癌:接受巯嘌呤治疗的患者非黑色素瘤皮肤癌(NMSC)的风险增加,应进行皮肤癌监测并采取防晒措施。使用巯嘌呤不会增加患黑色素瘤的风险。
宫颈肿瘤:接受巯嘌呤治疗可能会增加宫颈高度异型增生和癌的风险,因此鼓励这些妇女参加为普通人群提供的筛查项目。

尽管淋巴瘤和黑色素瘤的风险可能会增加,但没有证据表明接受TNFα拮抗剂单药治疗的IBD患者患癌症的总体风险增加。
应鼓励针对个体风险的皮肤癌监测和防晒措施。然而,除了为普通人群推荐的筛查措施外,没有足够数据推荐额外的筛查措施。

没有证据表明,与单一治疗相关的风险比较,使用TNFα拮抗剂和巯嘌呤或甲氨蝶呤联合治疗的IBD患者患实体肿瘤或皮肤癌的风险增加。
但这样的联合治疗中,淋巴瘤的风险高于单一治疗,这在老年患者或有其他淋巴瘤风险的患者中需引起重视。同时,联合治疗还会显著增加罕见肝脾T细胞淋巴瘤的风险,尤其是在30岁以下的CD男性患者中。

接受甲氨蝶呤治疗的患者患NMSC的风险可能增加。没有足够的证据支持对癌症进行额外的筛查,因此不建议对普通人群进行筛查。

没有证据表明接受JAK抑制剂、维得利珠单抗、抗IL-12/23药物治疗的IBD患者患癌症的总体风险增加,然而还缺乏长期数据。
03
活动期或近期癌症患者
的IBD管理
PART3.

有限的证据表明,激素治疗会增加IBD患者在治疗开始时病情缓解的复发风险,而放化疗则不会。关于IBD患者使用免疫检查点抑制剂的数据有限,但发现IBD再激活率较高。应密切监测正在接受癌症治疗的IBD患者的潜在病情。
目前的证据表明,在IBD和既往有恶性肿瘤病史的患者中,使用巯嘌呤并不增加发生癌症的风险。然而,大部分观察数据来自癌症消退后5年以上开始接受巯嘌呤治疗的患者,以及癌症复发风险较低的患者。活动期癌症的患者最好停用巯嘌呤。目前,尚缺乏足够的数据来对既往恶性肿瘤患者使用甲氨蝶呤的安全性提出建议。
TNFα拮抗剂可用于目前或既往患有癌症的IBD患者。然而,缺乏关于个体癌症类型和TNFα拮抗剂治疗时间的数据。因此,应在肿瘤学家参与的多学科讨论中根据具体情况做出决定,并应考虑当前和近期的IBD活动以及替代治疗方案等因素。
既往有恶性肿瘤病史的IBD患者在接受维得利珠单抗或乌司奴单抗治疗时,癌症复发或新发癌症的风险似乎不会增加,但缺乏活动性肿瘤患者的安全性数据。

译者:沈永华
南京鼓楼医院消化科副主任医师;首届全国青年ERCP大赛总决赛优胜奖;第二届和谐杯内镜视频大赛胆胰组一等奖;首届镜秀前程全国中青年手术大赛总决赛冠军;第六届世界中西医结合大会青年论坛竞赛一等奖;2021年全国EUS图像及视频大赛介入治疗组一等奖;中国人体健康科技促进会肠息肉防治专业委员会委员

审核:窦晓坛
南京大学医学院附属鼓楼医院消化科副主任医师;鼓楼医院消化科IBD亚专业小组成员;中华医学会消化病学分会炎症性肠病学组青年俱乐部委员;中华医学会消化内镜分会早癌协作组青年委员;吴阶平医学基金会IBD联盟成员;CCCF医师

总审核:谭蓓
北京协和医院消化内科副主任医师,硕士生导师,主任助理,中华医学会消化病学分会 青年委员,中华医学会消化病学分会 疑难重症协作组委员,中华医学会消化分会炎症性肠病学组青年俱乐部委员,中华医学会消化分会炎症性肠病学组内镜俱乐部委员,《中华炎性肠病杂志》青年学术组成员兼特约审稿人,北京医学会消化病学分会委员和肠道疾病专业副召集人,CCCF爱在延长炎症性肠病基金会青年翻团 团长
来源:爱在延长炎症性肠病基金会
查看更多