查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:郑州大学第一附属医院中西医结合肾病科 高丹 孙小惠 成菲 刘东伟
病例摘要
病史摘要:患者,女性,68岁,因"发现双下肢散在瘀点、瘀斑伴关节痛1年"入院,尿常规及尿蛋白定量示血尿、微量蛋白尿。
症状体征:患者1年前发现双下肢散在瘀点、瘀斑,伴肿胀、局部皮温升高、下肢关节疼痛。
诊断方法:血清免疫固定电泳提示IgM kappa伴随kappa游离轻链型,行肾穿刺活检提示膜增生样病变,质谱分析蛋白组学提示肾小球以免疫球蛋白IgM-κ沉积为主,完善骨髓穿刺及活检均未见明显异常,结合本院CCP抗环瓜氨酸抗体150.80↑IU/ml,RF-IgM 330.7 IU/ml↑,DR:左右手部分关节周围软组织肿胀。
治疗方法:确诊为"类风湿性关节炎合并血管炎",应用小剂量激素联合甲氨蝶呤治疗。
临床转归:随访8个月,皮肤瘀点、瘀斑明显好转,类风湿特征抗体滴度及24 h蛋白尿较前明显下降。
适合阅读人群:肾内科;血液科;风湿免疫科
单克隆免疫球蛋白(monoclonal immunoglobulin,MIg)可以对肾脏造成损伤,增加终末期肾脏病的风险;临床常见的单克隆性丙种球蛋白沉积与几种非恶性疾病有关,包括自身免疫性疾病。我们报道伴肾小球单克隆免疫球蛋白沉积的类风湿性关节炎合并血管炎患者1例,旨在提高对肾小球单克隆免疫球蛋白沉积的认识,减少误诊。
临床资料
一、一般资料
患者,女性,68岁,因"发现双下肢散在瘀点、瘀斑伴关节痛1年"入院,于1年前因双下肢散在瘀点就诊于当地医院,考虑"过敏性紫癜",给予对症支持治疗,效果不佳,出院后上述症状再发,伴双下肢肿胀感,遂于2021年1月1日就诊于我院肾内科,白蛋白34.8 g/L,肌酐46 µmmol/L,24小时蛋白尿总量0.48 g,尿本周蛋白阳性,血免疫固定电泳IgM/kappa阳性。建议患者行骨髓穿刺,患者因个人原因未行。予以静滴"甲泼尼龙"治疗过敏性紫癜,服用降压、护胃、补钙、抗感染等治疗,患者皮疹明显消退,病情好转出院,院外口服"泼尼松25 mg每天(每周减1片)",停药2个月后仍间断出现双下肢瘀斑,未予以特殊诊治。1个多月前瘀斑再发加重,伴咳嗽、胸闷、四肢肌肉疼痛、右手指关节疼痛,双下肢皮肤肿胀,为进一步诊治入我院。患者发病以来无腹痛、发热、恶心、呕吐,一般情况可。既往型息肉切除2两年余,余既往史、个人史及家族史无特殊。查体:血压159/88 mmHg,双肺呼吸音粗,心律齐,腹软,无压痛、反跳痛;全身皮肤黏膜无黄染、苍白;双下肢散在瘀点、瘀斑、伴肿胀、局部皮温升高;双手关节无畸形、红肿、晨僵等。
二、检查
实验室检查:血常规:血红蛋白101.9 g/L,白细胞3.24×109/L,血小板404×109/L,尿常规:蛋白-,红细胞21/µl,白细胞46/µl,尿点式总蛋白0.3 g,生化:肌酐44 µmol/L,胱抑素C 5.47 mg/L,β2微球蛋白3.63 mg/L,白蛋白36.7 g/L,炎症指标:C反应蛋白16.69 mg/L,降钙素原0.05 ng/L,血沉85 mm/h,类风湿全套:抗环瓜氨酸抗体(CCP)150.80↑IU/ml,RF-IgM 330.7 IU/ml↑,血清免疫固定电泳:IgM kappa伴随kappa游离轻链型,血清蛋白电泳、抗核抗体谱、中性粒细胞胞浆抗体(ANCA)、甲功、膜性肾病两项、传染病四项、B型脑钠肽前体、肌钙蛋白、糖化血红蛋白、尿本周蛋白、冷球蛋白未见明显异常。
影像检查:DR:左右手部分关节周围软组织肿胀,CT:双肺下叶炎症。
肾脏病理:于2021年6月15日行超声引导下肾穿刺活检示:镜下所见:免疫荧光:4个肾小球毛细血管壁伴系膜区颗粒状沉积IgG++ IgM++ IgA± C3+++ C4- C1q+ FRA- κ++ λ++ IgG1+++ IgG24- PLA2R-,光镜:镜下可见1条肾皮质,1条皮髓交界,共计34个肾小球,肾小球:1个小球缺血硬化,其余小球系膜细胞和基质轻-中度增生,节段系膜溶解伴内皮细胞增生、肿胀,节段可见插入,基底膜节段双轨征,系膜区、内皮下嗜复红蛋白沉积,毛细血管袢腔内可见微血栓样结构。肾小管:上皮细胞空泡、颗粒变形。肾间质:未见明显病变。小动脉:内皮肿胀。免疫组化:HBsAg-,HBcAg-,Amyploid A-,Amyploid P-,刚果红染色:阴性氧化后刚果红染色:阴性。电镜:肾小球系膜细胞和基质轻度增生,节段插入,节段内皮增生,基底膜节段双轨征形成,系膜区、节段内皮下电子致密物沉积,上皮足突节段融合;肾小管上皮空泡变性,溶酶体增多,部分微绒毛脱落;肾间质无明显病变。病理诊断:膜增生样病变,建议加免疫电镜及质谱分析协助明确诊断及结合临床情况综合考虑,质谱诊断:结合临床,光镜,免疫荧光和光镜,质谱分析蛋白组学提示肾小球以免疫球蛋白IgM-κ沉积为主,建议临床医生结合各方面检查进行综合判断(图1,图2)。于2021年6月16日行骨髓活检示:骨髓组织大致正常,三系造血细胞增生,少量浆细胞,未见明显克隆性。骨髓穿刺、白血病免疫分型均未见明显异常。
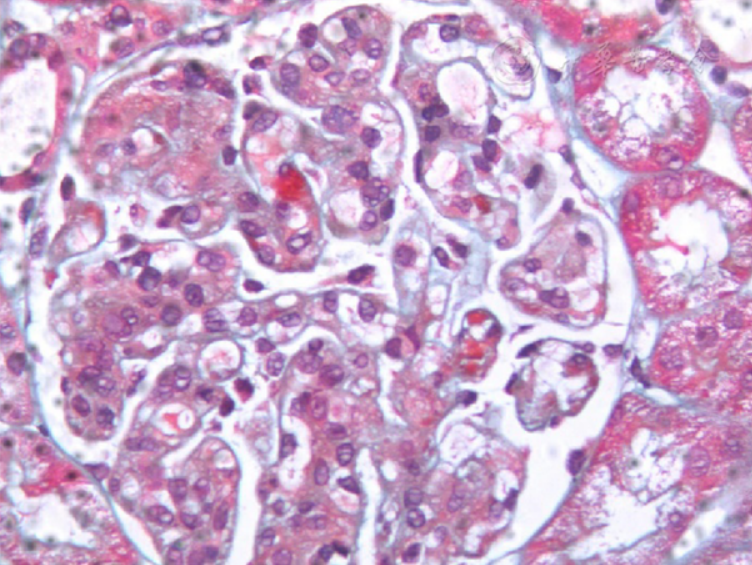
图1 病理检查结果 可见肾小球系膜细胞和基质轻-中度增生,节段系膜溶解伴内皮细胞增生、肿胀,节段可见插入 PMASSON染色×400
图2 病理检查结果 可见小球基底膜节段双轨征,系膜区、内皮下嗜复红蛋白沉积,毛细血管袢腔内可见微血栓样结构 MASSON+PAS染色×400
三、诊断与鉴别诊断
患者入院完善相关检查,皮肤瘀点、瘀斑,伴微量蛋白尿、血尿,肾功能正常,首先考虑"紫癜性肾炎",完善肾穿刺活提示黏膜增生样病变,建议加免疫电镜及质谱分析,质谱分析提示质谱分析蛋白组学提示肾小球以免疫球蛋白IgM-κ沉积为主,结合患者尿本周蛋白阳性,血清免疫固定电泳:IgM kappa伴随kappa游离轻链型,请血液科会诊,完善骨髓穿刺、骨髓活检、白血病免疫分型均未见明显异常,暂不考虑血液系统疾病,结合抗环瓜氨酸抗体(CCP)150.80↑IU/ml,RF-IgM 330.7 IU/ml↑,请风湿免疫科会诊,符合2010年美国风湿病学会/欧洲抗风湿病联盟标准,明确诊断考虑"类风湿性关节炎合并血管炎"。
四、治疗
患者虽伴有肾小球单克隆免疫球蛋白沉积,血清免疫固定电泳IgM kappa游离轻链型,考虑为类风湿关节炎继发性引起,以治疗类风湿关节炎为主,类风湿关节炎的治疗多采用传统大剂量皮质激素联合免疫抑制剂药物(包括甲氨蝶呤和环磷酰胺)来达到长期控制病情和减少皮质激素的用量,结合风湿免疫科会诊,我们给予泼尼松10 mg,每天2次、甲氨蝶呤15 mg每周1次,辅以保肾、改善循环、增强免疫力等对症支持治疗,好转激素逐渐减量。
五、治疗结果、随访及转归
10 d后患者双下肢瘀点、瘀斑症状明显改善。1个月后患者来院复查,血清蛋白电泳未见明显异常,血红蛋白较前升高,血红蛋白由101.9 g/L升至109 g/L,24 h蛋白尿总量0.54 g,较前轻度升高,RF-IgM 52.2 IU/ml,较前明显下降,抗环瓜氨酸抗体(CCP)1.3 IU/ml,较前明显下降。治疗有效,继续按原方案治疗,8个月后复查血红蛋白117 g/L,24小时蛋白尿总量0.08 g,RF-IgM 29.51 IU/ml,均较前下降,见表1,方案调整为甲氨蝶呤15 mg每周1次,甲泼尼龙15 mg qd。
表1患者血红蛋白、24 hTP和血清RF-IgM变化
讨论
意义未明的单克隆免疫球蛋白病(MGUS)是一种排除性诊断,其特征是在没有多发性骨髓瘤观察到的终末器官损害特征的情况下,检测克隆浆细胞分泌的血清单抗蛋白(M蛋白)。M蛋白可以是完整的Ig,既有重链也有轻链,也可以只由血清游离轻链组成。MGUS的定义是:<10%的骨髓浆细胞,<3 g/dl的M蛋白,没有骨髓瘤定义事件。2012年国际肾脏和单克隆免疫球蛋白研究组(IKMG)在意义未明的单克隆免疫球蛋白病(MGUS)基础上提出肾脏意义的单克隆免疫球蛋白病(MGRS)的概念,即由浆细胞或其他B细胞克隆性增殖分泌MIg引起的所有肾脏疾病,受累范围包括肾小球、肾小管及肾间质。本病例出现肾穿刺活检联合质谱分析结合提示肾小球单克隆免疫球蛋白沉积,骨髓流式与活检均未发现异常单克隆细胞,考虑由类风湿性关节炎继发引起,不能诊断MGRS。
类风湿血管炎是RA的一种少见并发症,临床发病率为2%~5%。本病起病隐匿,发展快,病死率及致残率极高。RV没有明确的诊断及分类标准,目前普遍认为病变部位组织病理学检查提示血管壁纤维素样坏死伴有透壁性炎症细胞浸润和(或)白细胞破碎改变是诊断的金标准。当患者没有明确的RV组织病理学证据时,临床上多通过以下条件界定:①RA患者出现皮肤溃疡或肢体坏疽、巩膜炎、多发神经炎、肾脏损害、心肌炎、肠道溃疡、肺血管炎等;②以上损害均不能以其他原因(如药物、淀粉样变、糖尿病、下肢静脉曲张等)解释。
类风湿性关节炎出现副蛋白血症,与疾病的严重程度相关,有研究表明,RA中的单克隆免疫球蛋白病具有发展为晚期淋巴增殖性恶性肿瘤的高风险。RA患者的死亡率增加。RA中淋巴瘤和骨髓瘤风险的增加可能是由于慢性免疫刺激和相关的B淋巴细胞激活,已知类风湿淋巴结是这种B细胞驱动活动的主要部位。无论是在无相关疾病的老年人群还是在骨髓瘤患者中,副蛋白IgG占了绝大多数的单克隆免疫球蛋白病,在类风湿性关节炎中,这种分布更加多样化,在所有单克隆丙种球蛋白患者中,多达一半患者存在IgA和IgM类蛋白。本例患者首先出现皮肤,表现为瘀点、瘀斑,血液及肾脏出现单克隆免疫球蛋白IgM-KAPPA沉积,类风湿因子阳性,提示疾病较重,有发展为恶性疾病的可能。
文献报道,类风湿关节炎的治疗处理采用传统大剂量皮质激素联合免疫抑制剂药物(包括硫唑嘌呤和环磷酰胺、甲氨蝶呤)来达到长期控制病情和减少皮质激素的用量,甲氨蝶呤是类风湿关节炎的首选治疗药物,除非有药物禁忌证或早期不能耐受,来氟米特和柳氮磺吡啶是替代疗法,还有血浆分离置换法,抗TNF-α治疗,外源性抗氧化剂的治疗,及局部治疗(包括植皮等治疗)等方法。有报道指出,环磷酰胺、利妥昔单抗和人免疫球蛋白是重度及难治性RV的首选治疗。但也有报道指出,生物制剂可能会诱发血管炎。本例患者关节表现较轻,出现关节外表现,用到了传统的泼尼松联合甲氨蝶呤治疗,收到了较好的治疗效果。且复查病情控制平稳。
本文报道了1例以皮肤瘀点、瘀斑,伴肾脏表现的类风湿性关节炎合并血管炎患者,患者皮肤瘀点、瘀斑曾误诊为"过敏性紫癜",治疗后症状反复,伴血清单克隆抗体、肾小球免疫球蛋白IgM-κ的沉积,结合类风湿性抗体、关节X线,最终确诊,给予小剂量激素联合甲氨蝶呤治疗。最终,患者症状及实验室指标明显缓解,但有发展为恶性疾病的可能,需定期监测。提示我们临床医生肾小球单克隆免疫球蛋白沉积不仅仅出现在血液系统疾病中,可能合并自身免疫系统疾病,需要加强认识,仔细鉴别,避免误诊。
来源:中国临床案例成果数据库
查看更多