查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





29岁女性,因“右侧面部疼痛四个月加重一月余”于5月11日入院。
发病初期,冷风吹后出现右侧面部疼痛,伴嘴角抽搐、吐字不清,当地医院诊断为三叉神经痛,服药后症状缓解。近一个月疼痛加重,遂来我院,门诊以“三叉神经痛”收入神经外科。入院时查体及生命体征未见明显异常,完善头颅核磁检查,提示中脑导水管梗阻、幕上脑室扩张积水、第三脑室后部松果体区占位性病变及小脑部缺血灶。神经外科初步诊断为三脑室后部松果体区占位病变,合并脑积水、三叉神经痛及小脑部积血灶。5月16日,患者接受开颅脑肿瘤切除术、颅骨修补术、脑显微血管减压术及第三脑室造口术。术后患者呈昏迷状态,格拉斯哥评分13分,复查头颅CT显示颅内积气、脑室积气、气液平、松果体区片状高密度影(考虑出血灶)以及双侧大脑半球和脑干可疑肿胀、第四脑室狭窄。
患者昏迷,双侧瞳孔散大,格拉斯哥评分3分,气管插管呼吸机辅助呼吸,氧浓度100%时氧饱和度仅94%,高热40℃,心电监护示心率186次/分、呼吸18次/分(呼吸机设置频率),血压在大剂量去甲肾上腺素维持下为80/61 mmHg,双侧瞳孔直径4 mm,对光反射消失,双肺大量湿性啰音,吸痰可吸出大量粉红色泡沫痰。
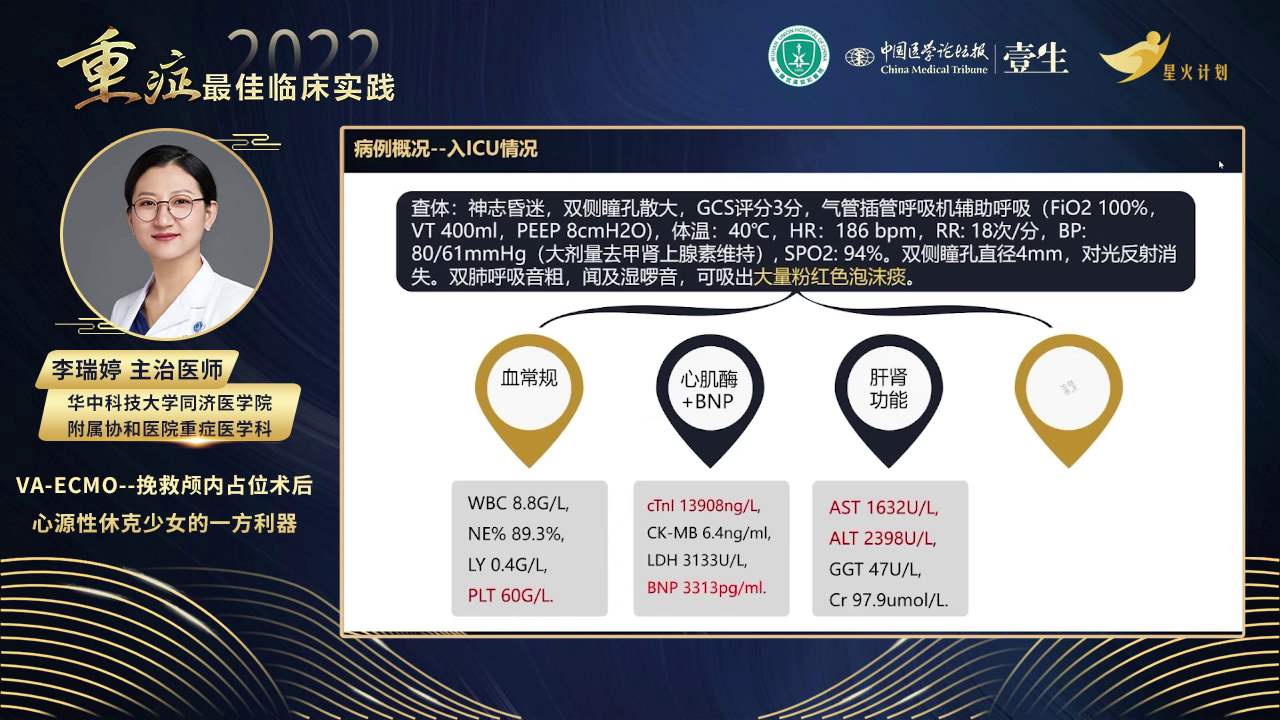

心电图提示阵发性房性心动过速伴ST段改变。床边彩超显示心脏收缩功能减退,肺超声提示双上肺有B线,双下肺大面积肺不张,下腔静脉宽大固定。

针对患者肺水肿和ARDS状态,采用小潮气量、肺保护通气和肺复张策略以改善氧合、防止肺进一步损伤;使用血管活性药物维持循环稳定,给予经验性抗感染治疗,纠正电解质紊乱,采用胺碘酮联合艾司洛尔进行抗心律失常治疗。然而,患者心源性休克严重,大剂量血管活性药物维持下血压仍未达理想水平,此时能否尝试VA-ECMO治疗成为关键问题。一方面,患者经历两次颅脑大手术且术区有出血灶,瞳孔散大、对光反射消失,实施ECMO治疗效果存疑;另一方面,参考2020年发表的相似病例,该29岁女性孕10周,因发热、头痛等症状入院,出现呼吸心跳骤停,心脏射血分数仅10% ,紧急启动VA-ECMO治疗后射血分数快速恢复,最终神经功能也恢复至CPC一级水平。基于此,决定对当前患者启动VA-ECMO治疗。
对于经历两次颅脑大手术且术区有出血灶的患者,常规VA治疗需全身抗凝,但神经外科医生建议近期不考虑全身抗凝,因其出血风险高。于是考虑无肝素抗凝的VA支持方案,虽中心此前无相关经验,但查阅文献发现有成功报道,最终决定实施VA - ECMO治疗并采用无肝素抗凝方案。
当天晚上实施VA-ECMO支持,初始ECMO转速4380 rpm,转流量3.8 L/min左右,联合左西孟旦强心药物。启动后,患者去甲肾上腺素用量逐渐减少,血压达到理想水平,平均动脉压超65 mmHg,氧合状态明显好转,吸入氧浓度从纯氧逐渐降至60%,氧饱和度仍维持在99%,心律失常状态改善,心率由186次/分降至146次/分。VA-ECMO启动24小时后,患者能自主睁眼,按指令完成睁眼动作,格拉斯哥昏迷评分显著改善。虽心脏功能床边超声评估显示恶化,但双肺情况明显好转,不再是弥漫融合病变,双下肺肺复张改善。实验室检查方面,入ICU时超敏肌钙蛋白万级以上,5天后明显下降,BNP水平也在5月23-24日降至较低水平,提示心脏功能在修复。ECMO支持第五天,患者尿量输出改善,心率变慢,双下肺不再是大面积肺不张和肺实变,血管活性药物几乎减停,根据指南成功撤离VAD,总转机时间104小时,期间未进行肝素抗凝。
因无肝素抗凝进行VAD支持经验不足,撤离ECMO后发现患者下腔静脉出现长条形血栓。与神经外科医生充分沟通病情及出血风险后,果断启动低分子肝素抗凝治疗(5000单位Q12h),同时联系介入科放置下腔静脉滤器拦截血栓,以防血栓脱落造成急性肺栓塞。
经过一段时间抗凝溶栓治疗,下腔静脉造影显示血栓几乎完全溶解,入ICU第18天取出滤器。患者入ICU第4天神志逐渐快速恢复,第11天因拔气管插管困难且肌力恢复慢行气管切开,后续间断脱机并进行床上康复锻炼,第20天成功转出ICU转回神经外科,入院第65天从神经外科康复出院。
查看更多
专家点评
本病例为脑心综合征继发难治性心源性休克,因患者近期接受两次颅脑手术,在VA-ECMO支持中采取了无抗凝策略。
无抗凝ECMO通常适用于心脏术后、活动性出血或多发伤等特定情况。文献提示,与常规抗凝相比,无抗凝策略并未显著增加出血或血栓发生率,但可能与较高的撤机失败率及院内死亡率相关。此外,回路血栓、氧合器故障等机械并发症风险仍需警惕。本例患者于拔管后即发现下腔静脉血栓,所幸未发生脱落栓塞。
综上,在必须实施无抗凝ECMO时,应严格把握适应证,并在全程及撤机后加强监测。一旦出血风险降低,应尽早启动或恢复抗凝治疗。ECMO是救治危重心肺衰竭的重要工具,其抗凝管理需个体化权衡,并随着临床经验的积累不断优化,以改善患者预后。