查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





1)基本情况:39岁,男性,因“发热3天,胸闷伴呼吸困难1天”就诊我院急诊。起病前无明显诱因出现发热,体温达39℃,伴畏寒、腹胀、解稀烂便、肌肉酸痛,无其他伴随症状。遂至社区医院就诊,予以药物(具体不详)后仍有发热。后至当地人民医院就诊,1天前出现胸闷,伴呼吸困难,查“CK-MB 73.44 U/L、TNI 31.86 ng/ml”,心电图提示ST段压低(具体不详),胸腹部CT提示:双肺炎症、肠炎待排。现患者为进一步诊治至我院就诊。患者自发病以来,精神睡眠一般,胃纳一般,小便正常,大便如上,体重无明显变化。
2)既往史、个人史、家族史:既往史及个人史无特殊,父亲因“胰腺炎”去世。
3)体格检查:体温36℃,脉率95次/分,呼吸22次/分,血压106/83 mmHg,血氧饱和度98%。神清,急性面容,查体合作,全身皮肤无瘀点瘀斑皮疹,双侧瞳孔等大等圆,对光反射及调节反射存在。双肺听诊可闻及散在湿啰音,双下肺为著。心率95次/分,心律齐,心音低钝,各瓣膜区未闻及病理性杂音及心包摩擦音。腹软,无压痛反跳痛,未触及腹部包块,肝脾肋下未触及,双下肢无水肿,神经查体未见明显异常。
4)辅助检查:

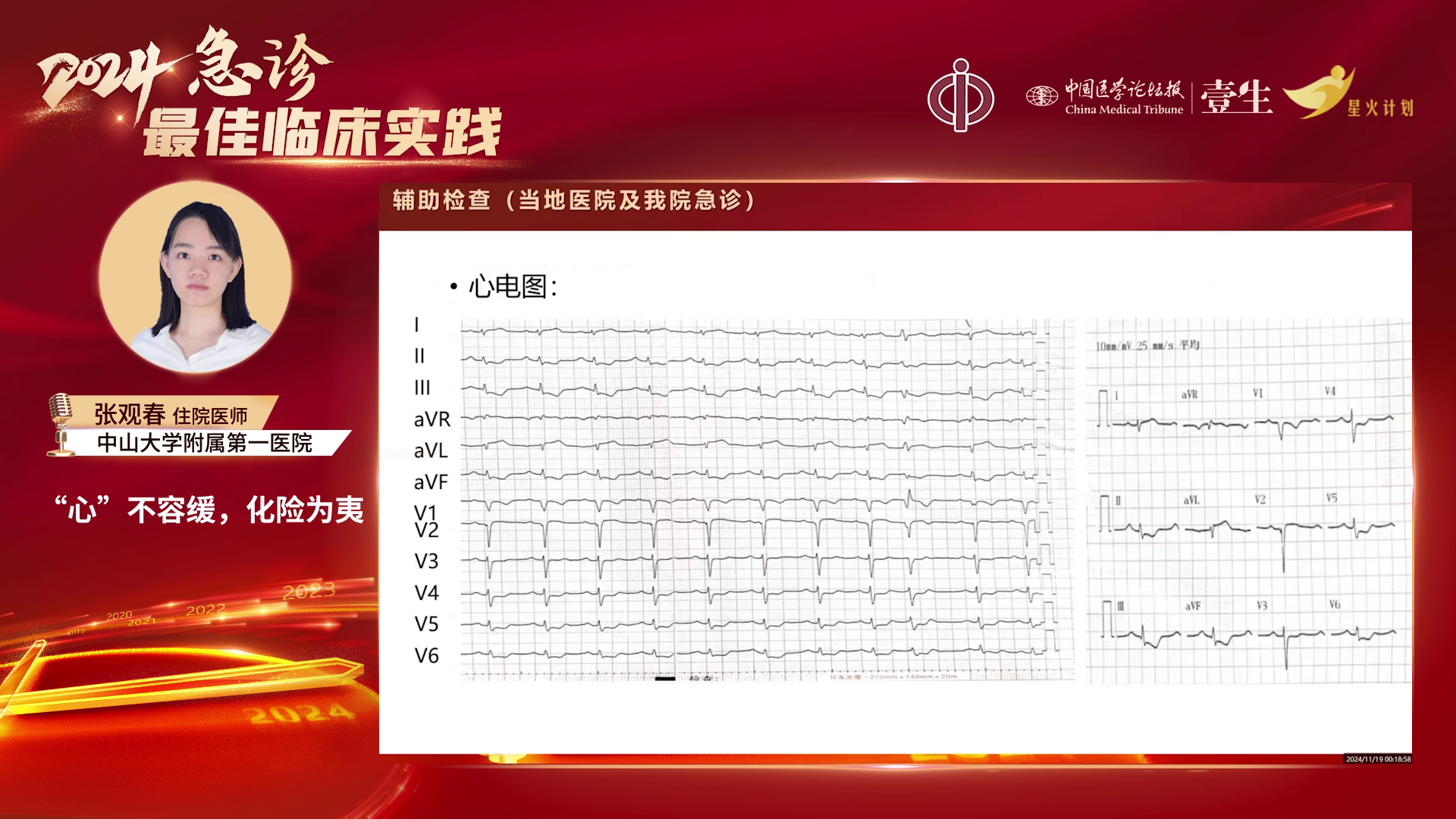
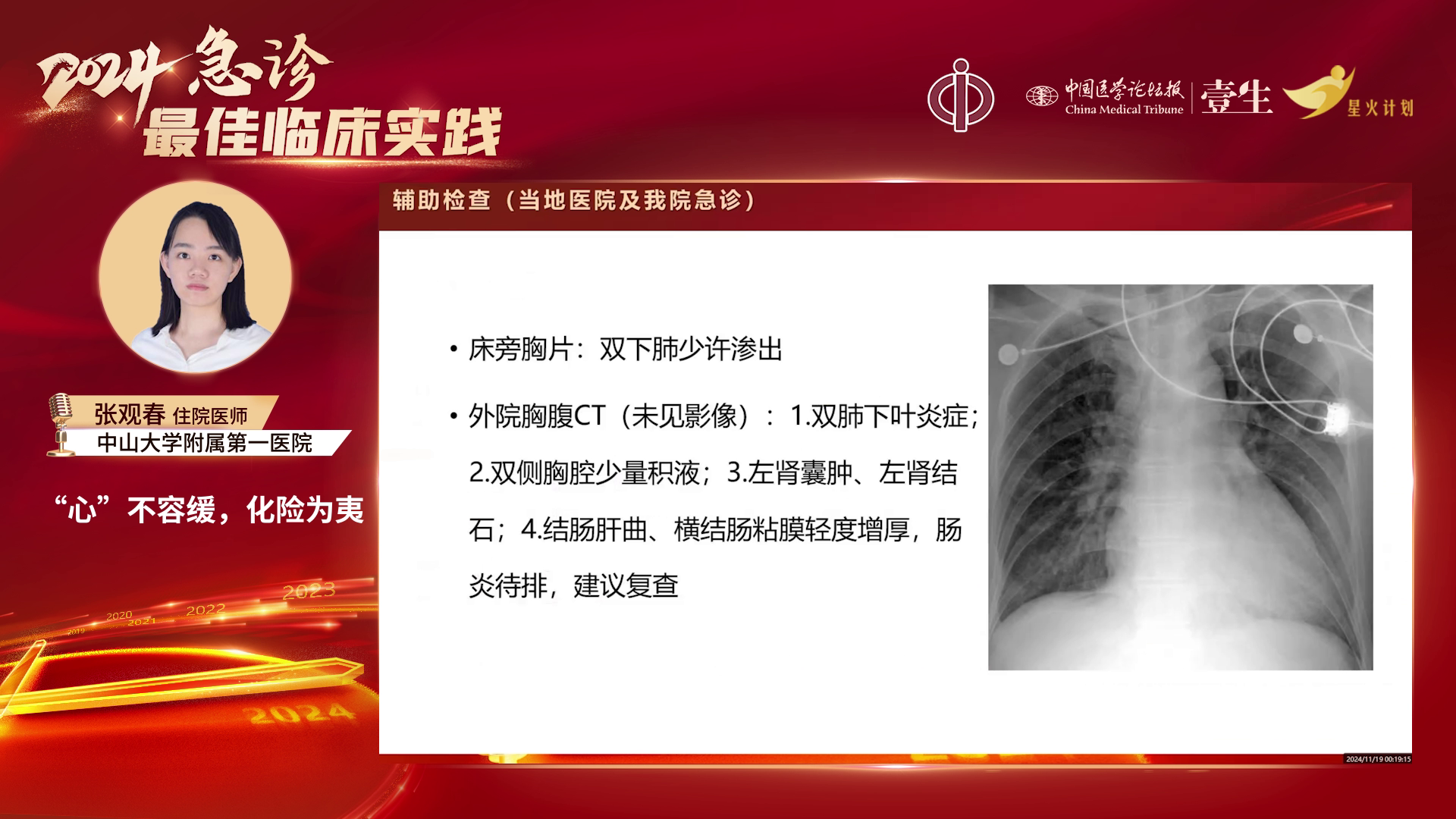
1) 初步诊断
·社区获得性肺炎:依据为社区发病、发热、双下肺湿啰音及外院胸片、CT提示双肺渗出性改变伴双侧胸腔积液。
·肠道感染可能:腹胀、腹泻症状,CT提示结肠肝曲、横结肠黏膜轻度增厚,但需完善粪便常规、培养及必要时肠镜进一步诊断。
·胸闷查因:患者胸闷、心电图改变及心肌标志物升高,但病因未明。
2)胸闷鉴别诊断
·急性心肌梗死:患者有胸闷症状、心脏收缩力差致心音低钝、心电图改变及心肌标志物升高,但患者为中年男性,无高血压、糖尿病等高危病史,胸闷在发热后且无明显胸痛,心电图缺乏特异性,仍需进一步检查排除。
·脓毒症心肌病:患者有发热及疑似肠炎表现,但感染指标升高不显著,SOFA评分不足以诊断脓毒症,暂排除。
·心肌炎:患者有发热、疑似消化道感染症状、心音低钝、肌钙蛋白及NT-proBNP升高、广泛ST段改变,但I、aVL导联ST段抬高0.1 mV,不能排除心肌梗死可能。
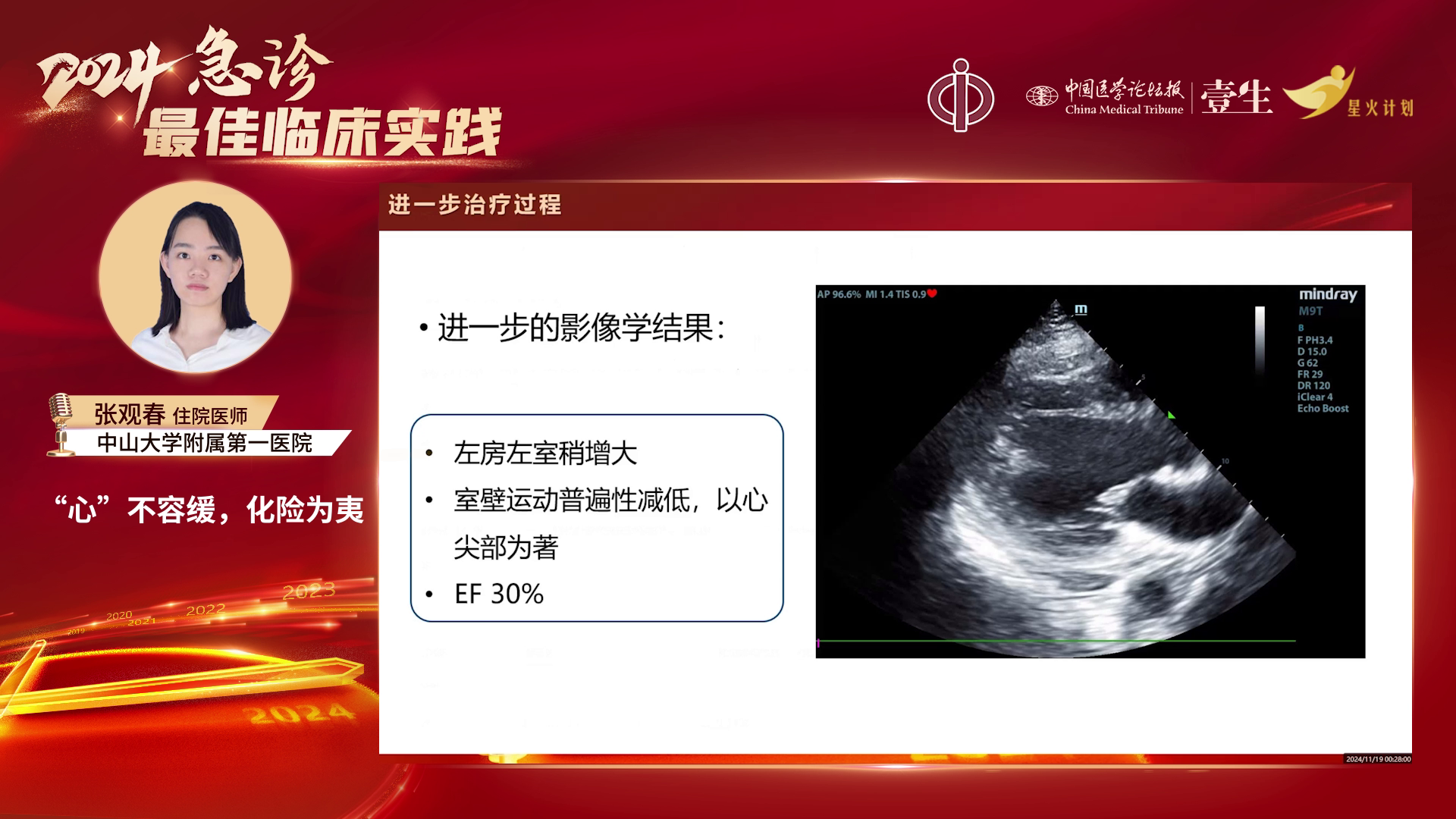
心脏超声提示左房左室稍增大,室壁运动普遍减低,以心尖部为主,LVEF值30%,此时高度怀疑急性心肌炎及心肌梗死。追问病史,家属否认患者两周内有呼吸道感染、关节疼痛、口腔溃疡、瘀点瘀斑、光过敏等症状,冠脉造影阴性。
入院第二天,患者病情恶化,出现呼吸衰竭、血压进行性下降、心脏泵功能衰竭。回顾病例特点,无心血管高危因素的中年患者急性起病,有发热伴心肌损伤,冠脉造影阴性,迅速出现严重血流动力学障碍及心泵衰竭,临床确诊为暴发性心肌炎。暴发性心肌炎还需与急性心肌梗死、脓毒性心肌病、普通急性心肌炎及限制性心肌病相鉴别。
1) 团队治疗方案:依据2024年指南推荐的急性期救治原则,以生命支持为依托的综合救治方案,联合体外循环科、心外科对患者进行多学科联合诊疗。患者呼吸衰竭,有创机械通气不缓解,迅速行VA-ECMO治疗。完善病因筛查,未发现明确病毒细菌感染及自身免疫性疾病,无需针对病因治疗,继续综合治疗。
2) 综合治疗措施
·一般治疗:绝对卧床,营养支持。
·呼吸机辅助呼吸、V-A ECMO。
·糖皮质激素200 mg/d联合免疫球蛋白20g*5天。
·预防应激性溃疡。
·营养心肌,预防心室重构。
3) 治疗效果:经综合治疗,患者肌钙蛋白进行性下降,NT-proBNP在支持下也进行性下降。ECMO支持第三天,左室收缩功能恢复,第六天恢复到正常水平。入院第六天、ECMO支持第五天撤离ECMO,由心内科接力后续治疗。第13天复查,左心室射血分数达61%。后续康复治疗完善心脏磁共振检查,提示心肌炎后改变,继续甲泼尼龙10mg QM、倍他乐克、沙库巴曲缬沙坦钠、曲美他嗪等药物治疗。长期随访超声心动图提示左室稍增大,二尖瓣关闭不全,轻度左室舒张、收缩功能及右室收缩功能正常。
查看更多
专家点评
参考暴发性心肌炎救治的专家共识,急诊诊治要点特别强调“四个及早”原则:及早识别、及早诊断、及早预判、及早救治。本例患者从基层医院逐级转至上级医院的过程中,在早期识别、诊断与治疗预判方面均处理得当,可作为临床学习的范例。
对于暴发性心肌炎,尤其已出现泵功能衰竭、血流动力学不稳定的患者,关键在于尽早启动以生命支持为依托的综合救治方案。生命支持手段主要包括ECMO、IABP等机械辅助循环技术。本例患者在数日ECMO支持后成功逆转病情,充分体现了生命支持技术对救治成功的关键作用。
此外,免疫调节治疗在此过程中也发挥着重要作用,主要包括糖皮质激素与丙种球蛋白的应用。本例患者使用的糖皮质激素剂量为每日200 mg甲泼尼龙。回顾专家共识建议:爆发性心肌炎应尽早足量使用糖皮质激素,急性期推荐甲泼尼龙每日3–8 mg/kg。该患者所用剂量处于推荐范围相对低限,符合及早足量原则。使用3–5日后,若射血分数恢复至40%以上,可开始减量,并转换为口服泼尼松每日20–40 mg,维持1–3个月。
在这1–3个月中,需密切随访患者症状、心功能变化、肌钙蛋白及炎症因子水平。如条件允许,建议结合心脏磁共振甚至心肌活检结果,综合评估糖皮质激素的总疗程。尤其对于巨细胞性、嗜酸粒细胞性、结节病性或免疫检查点抑制剂相关的暴发性心肌炎,心肌活检若提示相应病理类型,糖皮质激素的规范使用对病情缓解至关重要。
本例病例在多方面具有探讨价值,其中糖皮质激素在爆发性心肌炎早期的用法与剂量尤其值得临床同行关注。其剂量相对较大,疗程也常长于一般预期。规范且充分的早期应用,有助于促使病情完全缓解,避免进展至慢性心功能不全或扩张型心肌病阶段。因此,除日益受到重视的免疫检查点抑制剂相关问题外,免疫调节治疗中糖皮质激素的早期、规范使用,同样值得在临床实践中高度重视。