查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





一、病史简介
男性,70岁,上海人,2019-10-22收入中山医院感染病科
主诉:发热1周。
现病史:
患者2019-10-14至杭州旅游,次日开始出现发热,Tmax 38.5℃,伴畏寒,无寒战,无咳嗽咳痰、呼吸困难、无腹痛腹泻等不适,可自行热退,未予重视。
10-20 至我院急诊查血常规:WBC 3.73×10^9/L,N% 79.4%,LY% 7.9%,CRP 49 mg/L,PCT 0.1 ng/ml,ALT/AST 14/11 U/L,Scr 117 μmol/L,cTnT 0.014 ng/ml,BNP 635.8 pg/ml。胸部CT平扫:两肺弥漫感染性病变机会大,两肺结节,左侧胸腔积液。腹盆CT平扫:肝移植术后,肝内胆管轻度扩张,肝小钙化灶,双肾低密度灶,囊肿可能,腹腔少量积液。予莫西沙星0.4 g+头孢唑肟3 g静滴抗感染,复方氨林巴比妥退热;
10-21 上午再次发热,T 38.8℃,再次至我院急诊予莫西沙星0.4 g+头孢吡肟2 g+更昔洛韦250 mg抗感染,仍有发热,稍有气促,活动后明显,为进一步诊治于10-22收入我科。
病程中,二便正常,发热以来胃纳差,睡眠可,近一周体重下降1 kg。
既往史:IgA肾病30年,平素口服百令胶囊0.5 g bid,阿拓莫兰0.3 g bid保肾,目前未治疗;2018-7因肝硬化在我院行同种异体原位肝移植术,术后恢复可,平素口服甲泼尼龙 4 mg qd+他克莫司 10 mg bid+麦考酚 360 mg bid抗排异,优思弗0.25 g bid促进胆汁代谢。40年前行阑尾切除术、36年前因左上肢Colle’s骨折行手术治疗。否认高血压、糖尿病、冠心病、脑卒中等病史。
个人史:否认生食牛羊肉、生食海鲜等,否认粉尘接触史。家中饲养宠物狗。
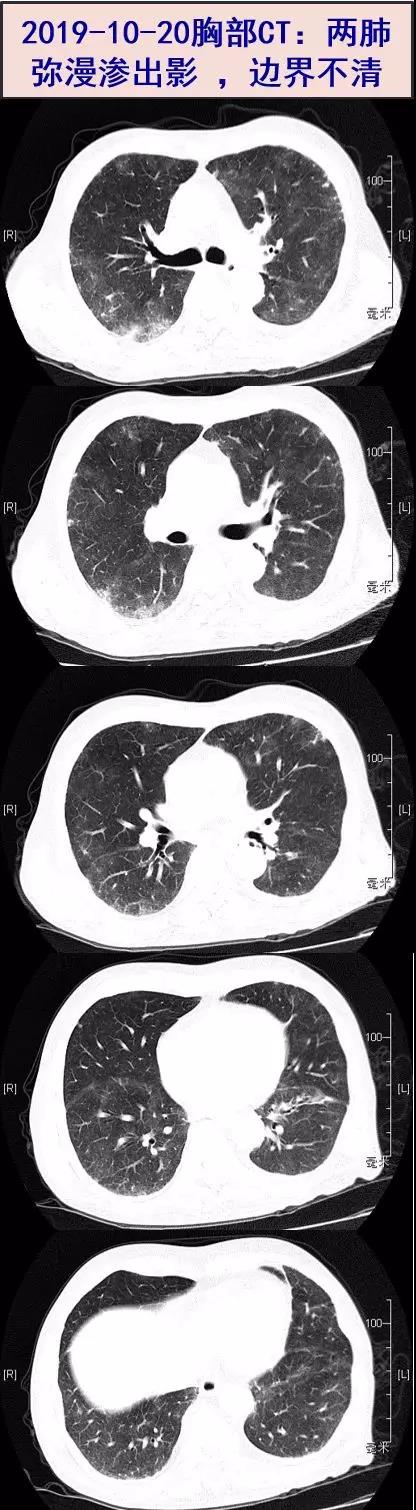
二、入院检查(2019-10-22)
【体格检查】
T 39.5℃, P:99次/分 R:22次/分 BP:130/70 mmHg ;
稍有气促,双肺未及明显啰音,心律齐,各瓣膜未及明显杂音,双下肢不肿。
【实验室检查】
血常规:WBC 3.51×10^9 /L,N 75.2%,L 10.8%,L#0.3×10^9 /L,Hb 107 g/L,PLT 138×10^9 /L
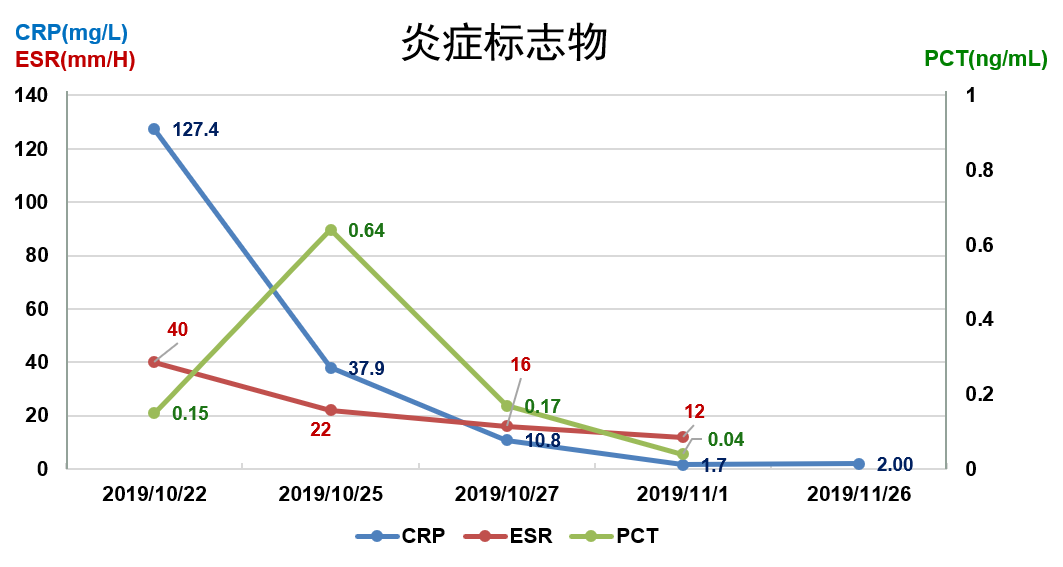
炎症标志物:hs-CRP 127.4 mg/L,ESR 40 mm/H,PCT 0.06 ng/ml
血气分析(鼻导管4 L/min):PaO2 85 mmHg,PaCO2 27 mmHg,SpO2 97%;
肝肾功能:ALT/AST 5/11 U/L,白蛋白30 g/L,前白蛋白0.13 g/L,Scr 123 μmol/L, 余基本正常;
尿常规:尿蛋白2+,红细胞计数28 /ul,白细胞计数 6 /ul;
咽拭子流感病毒抗原:甲流、乙流均阴性;
血隐球菌荚膜抗原、肺炎支原体抗体、呼吸道病原体九联检:阴性;T-spot A/B0/0
EB病毒:IgA (+),IgM(-);CMV:IgM(-);HIV抗体(-);
CMV-DNA、EBV-DNA:低于检出下限;
G试验:1-3-β-D葡聚糖 45.5 pg/ml;
Ig定量:免疫球蛋白G 6.33 g/L,余正常;
细胞免疫检查:淋巴细胞总数: 370.9 cells/uL, B淋巴细胞 25 cells/μl,T淋巴细胞322 cells/μl ;CD4+:22.9%;CD8+:62.4%;CD4+/CD8+: 0.4。
自身抗体、肿瘤标志物:均正常;
血培养、痰涂片+细菌培养:阴性。
【辅助检查】
10-22 心电图:正常
11-19 腹部超声:脾肿大
11-21 超声心动图:升主动脉增宽
三、临床分析
病史特点:患者老年男性,肝移植术后1年余,长期服用免疫制剂,本次主要表现为发热1周,伴畏寒,无明显咳嗽症状,入院时有活动后气促,白细胞不高,但CRP和ESR明显升高, 鼻导管吸氧(4 L/min)下PaO2 85 mmHg,胸部CT示两肺较广泛的低密度渗出病灶,边界不清,常规抗感染治疗(莫西沙星+头孢唑肟/头孢吡肟)2天,效果不佳,体温无明显下降。免疫球蛋白G及CD4+T淋巴细胞计数降低,G试验、血培养、痰涂片+培养、T-SPOT、自身抗体均阴性。考虑发热原因为两肺炎症,可能病原体分析如下:
耶氏肺孢子菌肺炎(PJP):常见于机体免疫功能严重受损宿主如艾滋病、器官移植、血液系统肿瘤、大剂量使用糖皮质激素、肿瘤化疗或其他原因导致粒细胞缺乏等,主要表现为发热、干咳,伴呼吸困难,典型胸部影像学特征为双侧弥漫性间质浸润。该患者稍有气急,胸部CT示两肺较广泛弥漫性低密度毛玻璃样渗出病灶,提示为PJP较早期表现,可行痰液病原学检查,如病情允许可行支气管肺泡灌洗进行病原学检查。
病毒性肺炎:该患者有免疫抑制基础,表现为发热、双肺弥漫性斑片渗出,白细胞不高,但CRP和ESR明显升高,需考虑病毒引起的肺炎,包括免疫抑制患者机会性感染常见病原体如CMV、EBV等,以及其他呼吸道病毒如流感病毒、腺病毒等,但患者CMV、EBV-IgM及DNA阴性,流感抗原阴性,必要时可行血或呼吸道标本的其他病毒核酸检测。
非典型病原体引起的肺炎:胸部CT示两肺炎症,有发热和炎症标志物(CRP和ESR)升高,但无咳脓性痰、血白细胞和中性粒细胞不高,要考虑支原体、衣原体、军团菌等引起的非典型肺炎,但该患者呼吸道九联检、肺炎支原体抗体阴性,莫西沙星治疗后体温高峰未见下降,故可能性相对较小。
四、进一步检查、诊治过程和治疗反应
10-23 考虑PJP、合并病毒或其他非典型病原体感染不除外,予以SMZ-Co 1.44 g bid po+更昔洛韦 0.25 g qd iv + 莫西沙星 0.4 g qd iv抗感染,碳酸氢钠1 g tid po碱化尿液;与肝外科医生沟通后停免疫抑制剂,甲泼尼龙增加至 8 mg po。
10-24 体温基本降至正常,但出现咳嗽、咳少许黄痰;留痰送涂片+培养、痰及血mNGS检测;
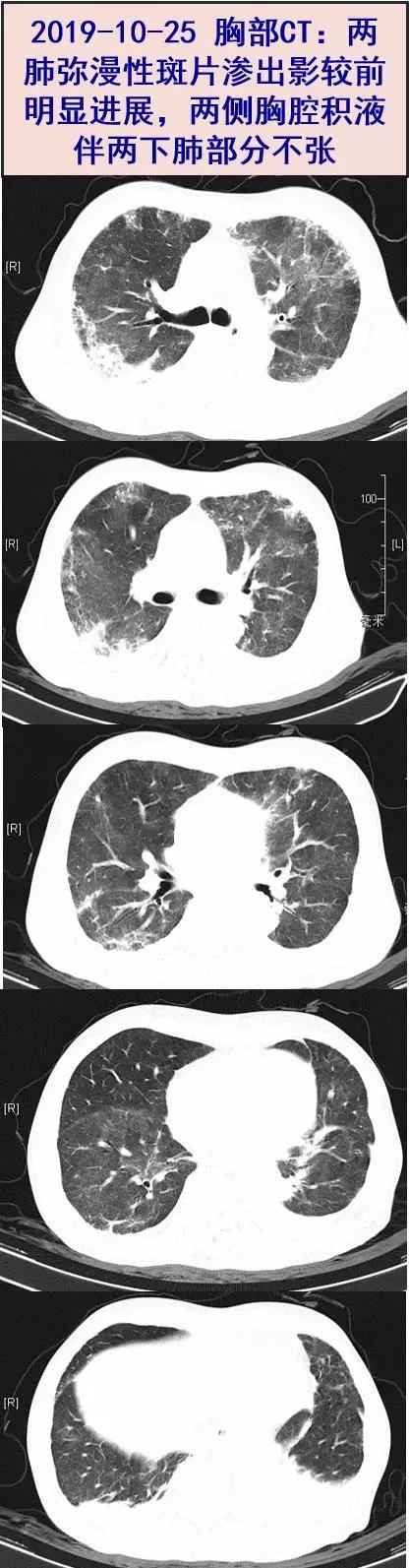
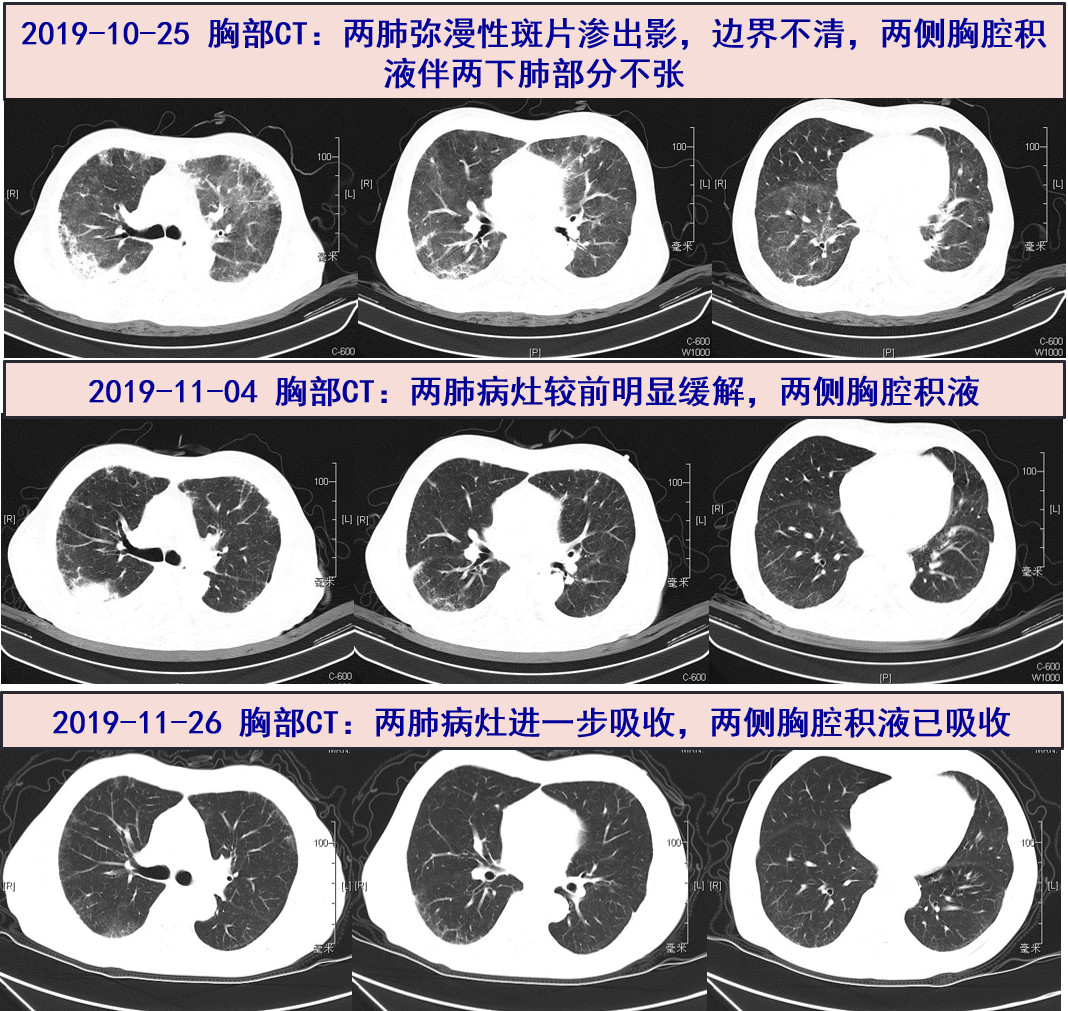
10-25 体温平,复查hs-CRP 37.9 mg/L,ESR 22 mm/H,较前有所下降,但PCT0.64 ng/ml,较前升高。诉有活动后气促,查体呼吸频率快,查血气分析(鼻导管5 L/min):PaO2 47 mmHg,PaCO2 42 mmHg,SpO2 83%;因氧合变差,急查胸部CT:双肺多发病灶较前明显进展,两侧胸腔积液伴两下肺部分不张。
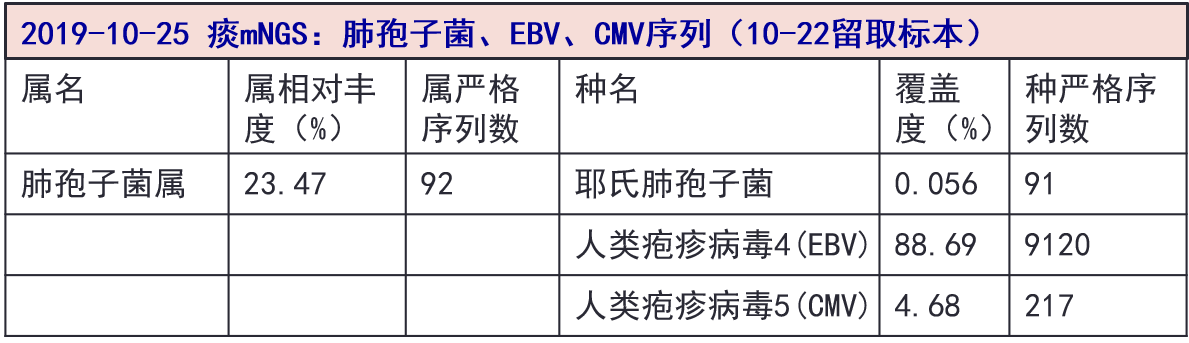
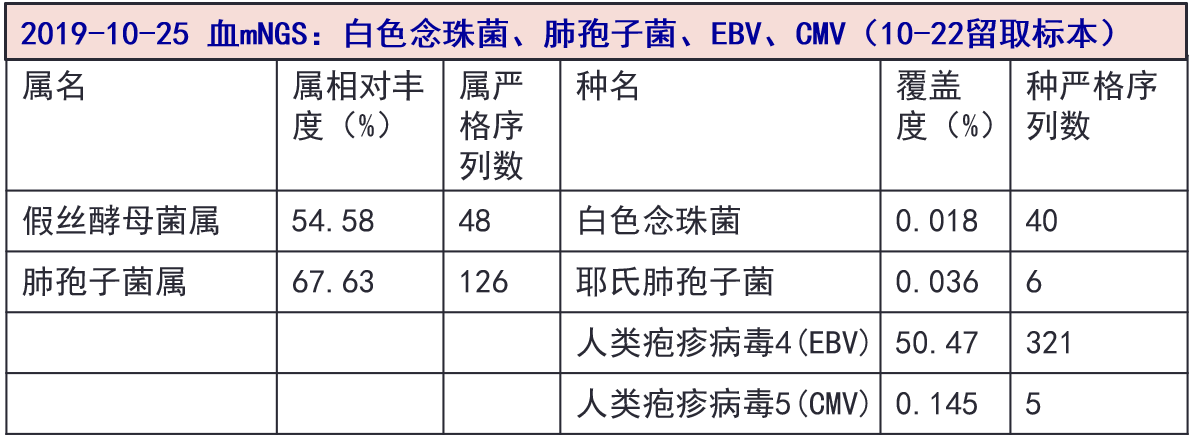
10-25 痰和血mNGS结果:均检出肺孢子菌和EBV、CMV核酸序列。血mNGS另检出白色念珠菌核酸序列。
10-25 调整抗感染方案:SMZ-Co 1.44 g bid po+更昔洛韦 0.25 g qd iv + 莫西沙星+卡泊芬净+美罗培南。卡泊芬净兼顾肺孢子菌和白色念珠菌病原治疗。甲泼尼龙改为20 mg iv qd ,同时与丙种球蛋白10 g qd 加强免疫功能。
10-27 体温平,咳嗽咳痰逐渐好转,气促较前改善,复查血气提示氧合情况好转。炎症标志物较前下降:hs-CRP 10.8 mg/L,ESR 16 mm/H,PCT 0.17 ng/ml;
10-28 血气分析(鼻导管4 L/min):PaO2 65 mmHg,PaCO2 42 mmHg,SpO2 93%;
10-31 血气分析(鼻导管4 L/min):PaO2 91 mmHg,PaCO2 44 mmHg,SpO2 97%;停用美罗培南、甲泼尼龙减量至16 mg口服;
11-01 复查炎症标志物降至正常,hs-CRP 1.7 mg/L,ESR 12 mm/H,PCT 0.04 ng/ml;
11-04 复查胸部CT:双肺病灶较前明显吸收,双侧胸腔积液略减少。
11-05 体温平,咳嗽咳痰基本缓解,予以出院。出院带药:SMZ-Co 1.44 g bid po + 更昔洛韦 0.5 g tid po+甲泼尼龙 16 mg qd po,门诊随访。
体温及用药情况
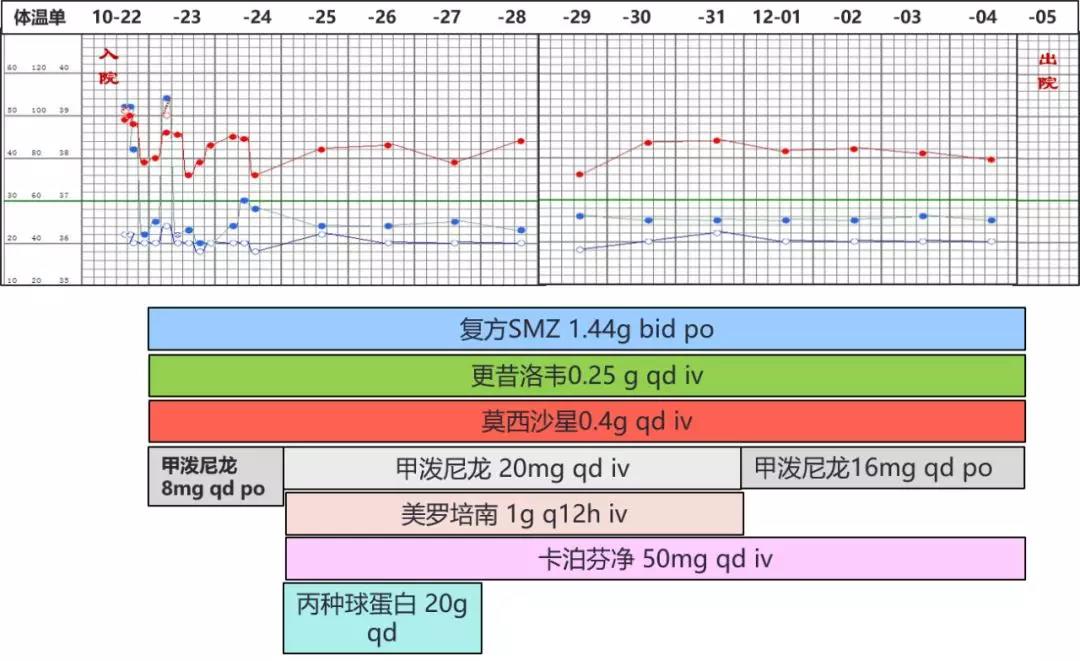
【出院后随访】
11-05出院后体温平,无咳嗽咳痰,规律服用SMZ-Co、更昔洛韦及甲泼尼龙治疗。11-08开始逐渐加用免疫抑制剂,11-20左右开始出现四肢麻木,自行停用SMZ-Co、更昔洛韦后麻木好转。
11-26 至感染病科门诊,复查胸部CT示双肺病灶进一步吸收,双侧胸腔积液已吸收。复查血常规:WBC 4.11×10^9/L,N 61.8%;炎症标志物:hs-CRP 2.0 mg/L;肺内病灶未完全吸收,继续SMZ-Co 0.96 g bid po,甲泼尼龙减量至8mg qd治疗中…
胸部CT
五、最后诊断与诊断依据
最后诊断:
两肺炎症:耶氏肺孢子菌、CMV和EBV病毒混合感染
白色念珠菌引起血流感染可能
乙肝肝硬化、肝移植术后
IgA肾病
诊断依据:
患者老年男性,肝移植术后1年余,长期服用免疫抑制剂;本次主要表现为发热伴咳嗽咳痰,活动后气促,白细胞不高,CRP、ESR明显升高,免疫球蛋白G及CD4+T淋巴细胞计数降低,胸部CT示两肺较广泛弥漫性低密度毛玻璃样渗出病灶,常规抗感染治疗疗效不佳,5天后随访病灶明确进展。痰及血mNGS检出耶氏肺孢子菌、人类疱疹病毒4型(EBV)和5型(CMV)核酸序列,予以SMZ-Co+卡泊芬净+更昔洛韦+莫西沙星+皮质激素等治疗后,体温平、咳嗽咳痰气促明显好转、氧合指数改善、炎症标志物下降、胸部CT病灶逐渐吸收,故“两肺炎症:耶氏肺孢子菌、CMV和EBV病毒混合感染”的诊断可以成立。
患者入院后血mNGS检测到白色念珠菌核酸序列,可能病原体量低,普通培养未培养到,但不能除外白色念珠菌血流感染可能,卡泊芬净在联合抗耶氏肺孢子菌的同时兼顾。
六、经验与体会
自1954年成功实施首例人体肾脏移植以来,世界各地的各种实体器官移植(包括肝、心、肺等)也在不断增加。由于免疫抑制剂的使用以及移植物存活情况改善,感染已成为器官移植后无病生存的一大主要障碍。
实体器官移植后可大致分为3个与感染特定病原体风险有关的阶段:移植后早期(第1个月)、中期(1~6月)和晚期(6个月后)。早期:移植后的第1个月,所有实体器官移植均面临两大感染原因:供者或受者已有感染,以及移植手术和住院期间的感染性并发症。中期:移植后1~6月,受免疫抑制的影响通常极大,此时发生机会性感染的风险最高。常见病原体包括耶氏肺孢子菌、病毒(CMV、EBV、HHV-6、HHV-7、HHV-8)、原虫、真菌、分枝杆菌等。晚期:移植后≥6~12个月时,大多数患者都在接受稳定、减量的免疫抑制治疗。这些患者易发生呼吸道感染病毒、肺炎球菌、军团菌或其他常见病原体所致的社区获得性肺炎。
实体器官移植患者的肺部感染,尤其是常规抗感染治疗失败时,需要考虑机会性感染病原体(包括肺孢子菌、CMV和EBV),这些病原体常规涂片和培养不易或不能检出,很可能因漏诊而耽误治疗。该患者肝移植术后1年余,免疫抑制剂治疗中,发热、肺部弥漫性斑片渗出影,头孢类、喹诺酮类抗感染治疗后仍发热,我们根据胸部CT影像学特点和以往的诊治经验,早期给予覆盖肺孢子菌和CMV的病原学治疗,有效遏制了疾病的发展。mNGS对这些病原体的检测具有优势,且可同时检出混合感染病原体,该患者血和痰mNGS结果也证实肺部感染病原体为肺孢子菌、EBV、CMV混合感染,后续联合卡泊芬净以加强抗肺孢子菌治疗(兼顾血流念珠菌感染的治疗),获得满意的治疗效果。
作者:金文婷、马玉燕
审阅:胡必杰、潘 珏
本文首发自SIFIC感染视界
查看更多