查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
73岁老年男性,主诉反复劳力性胸闷、气短3年,加重1年。3年前开始出现活动后胸闷、气短,一般活动轻度受限;1年前上述症状持续加重,一般活动明显受限制,伴端坐呼吸及夜间阵发性呼吸困难。
辅助检查
实验室检查:BNP升高。

超声心动图:LVEF值低,左室流出道内径增大,主动脉瓣存在狭窄及反流,二尖瓣关闭不全,外院冠脉CAG提示前降支供血区域缺血,右冠远端100%闭塞。
静息心肌灌注SPECT+心肌代谢PET/CT:提示左心室心腔增大,整体收缩功能严重受损。
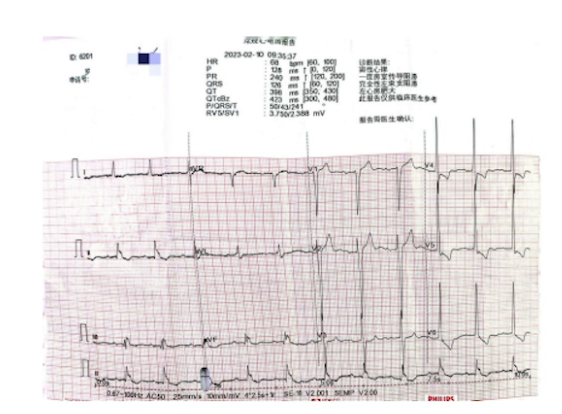
心电图:一度房室传导阻滞、完全性左束支传导阻滞。
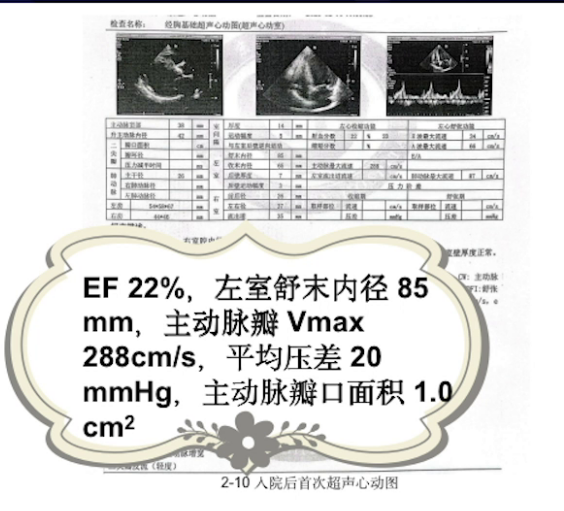
入院5天复查超声心动图:左心仍增大,EF值有所上升,但主动脉瓣及二尖瓣病变情况仍较严重。

诊断
主动脉瓣钙化并重度狭窄反流;二尖瓣关闭不全;左心增大;左心功能明显减低;冠心病
拟行手术
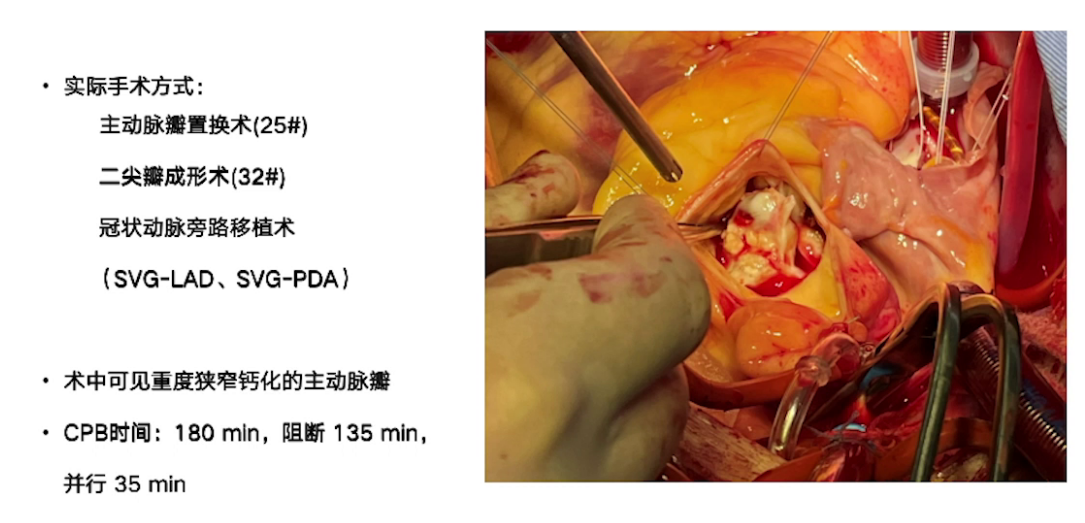
主动脉瓣置换术,二尖瓣成形术,冠状动脉旁路移植术(前降、后降)
麻醉管理
1.麻醉诱导与监测:患者入室后,平卧位进行动脉穿刺置管,连接心电图及BIS监护,快速扫查经胸超声心动图评估心脏情况。麻醉诱导使用20mg环泊酚、75μg舒芬太尼、75mg罗库溴铵,术中使用两次甲氧明 2.5mg。随后进行中心静脉穿刺,置入Swan-Ganz导管及TEE探头。诱导期间,患者心率下降,平均动脉压及全身血管阻力指数基本无变化,MostCare系统监测的左室压力最大上升速率(dP/dt)波动小,表明麻醉药物对血流动力学影响小,诱导过程平稳。
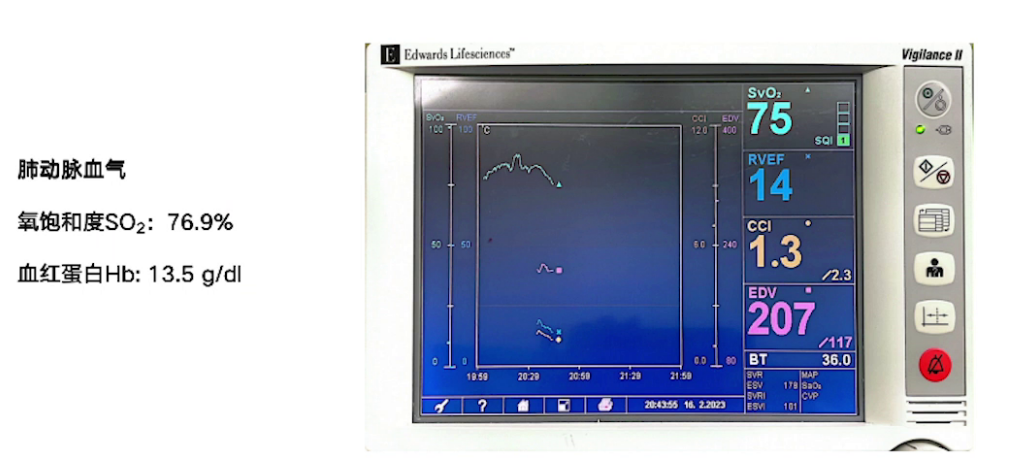
2.麻醉维持:采用环泊酚复合右美托咪定、舒芬太尼和顺阿曲库铵持续泵注维持麻醉。术前TTE检查进一步明确主动脉瓣及二尖瓣病变,同时通过超声指标判断主动脉瓣狭窄程度。Swan-Ganz导管数据显示患者心功能差,但混合静脉血氧饱和度表明全身组织灌注尚可。
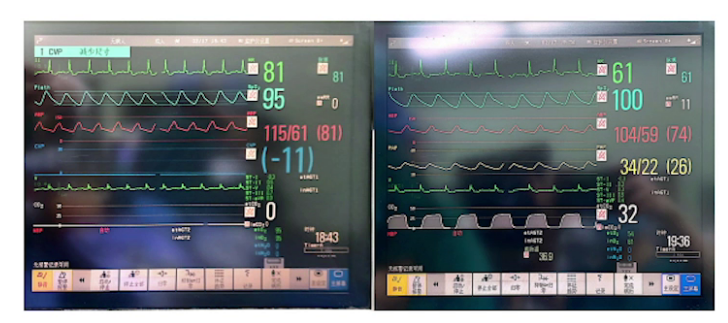
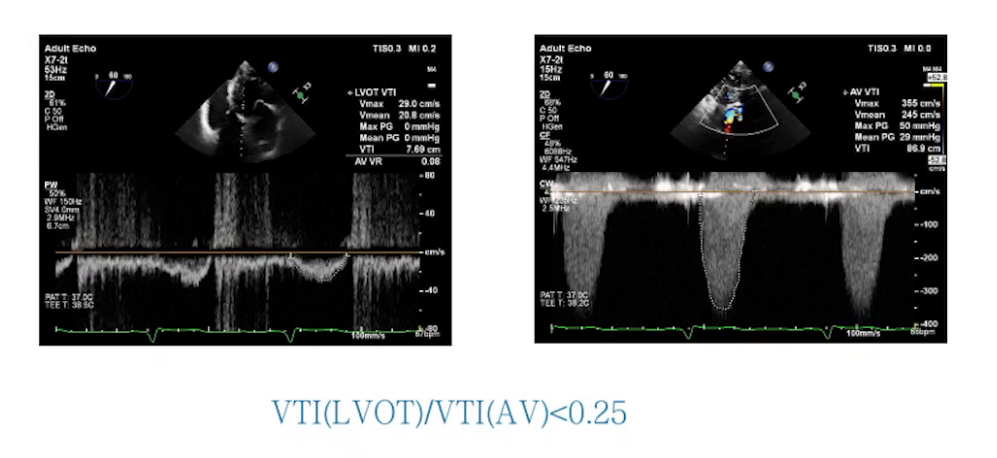
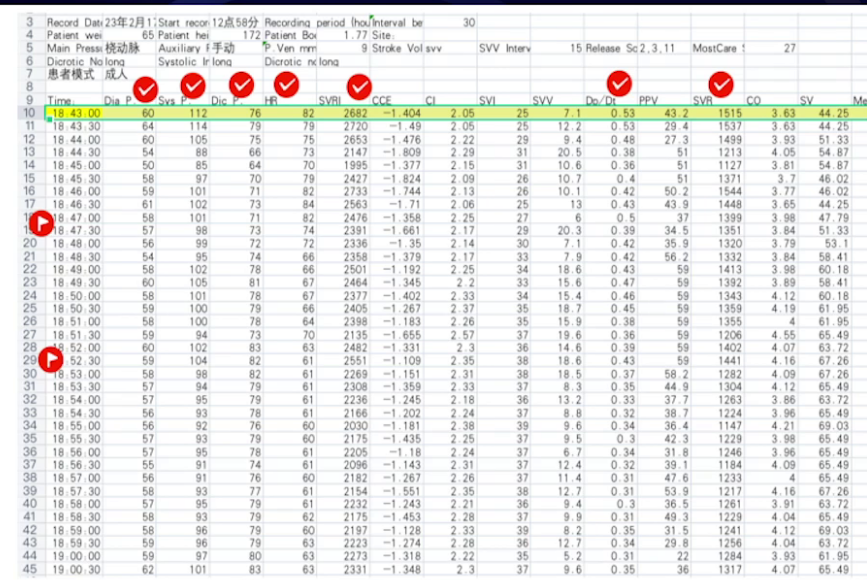
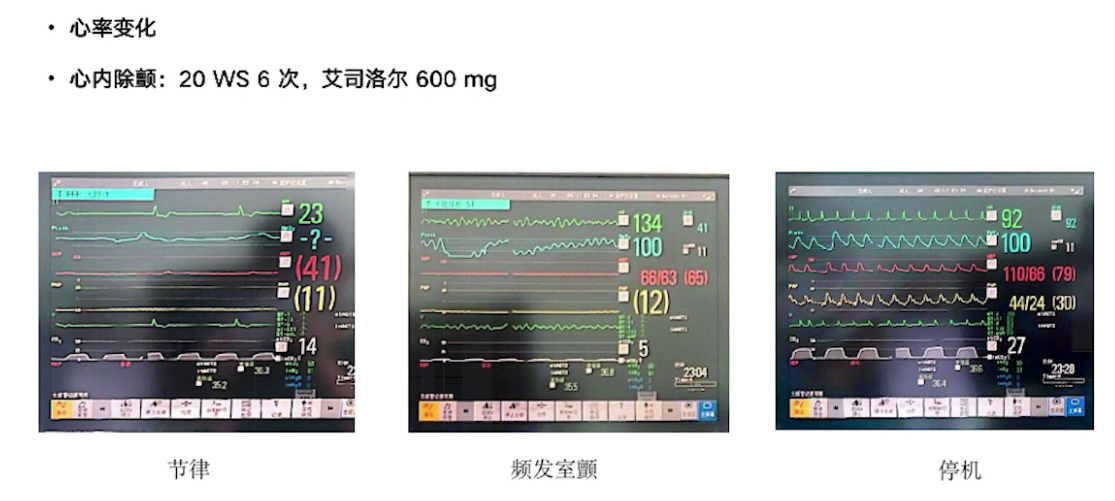
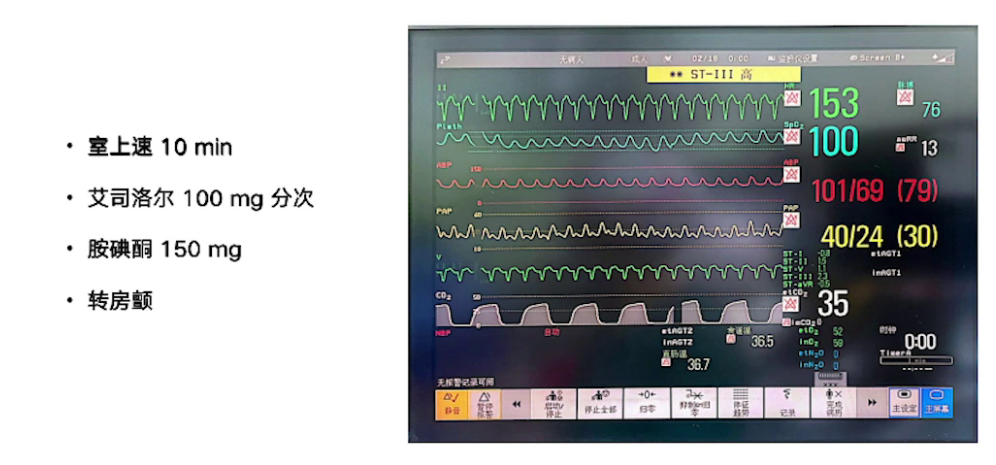
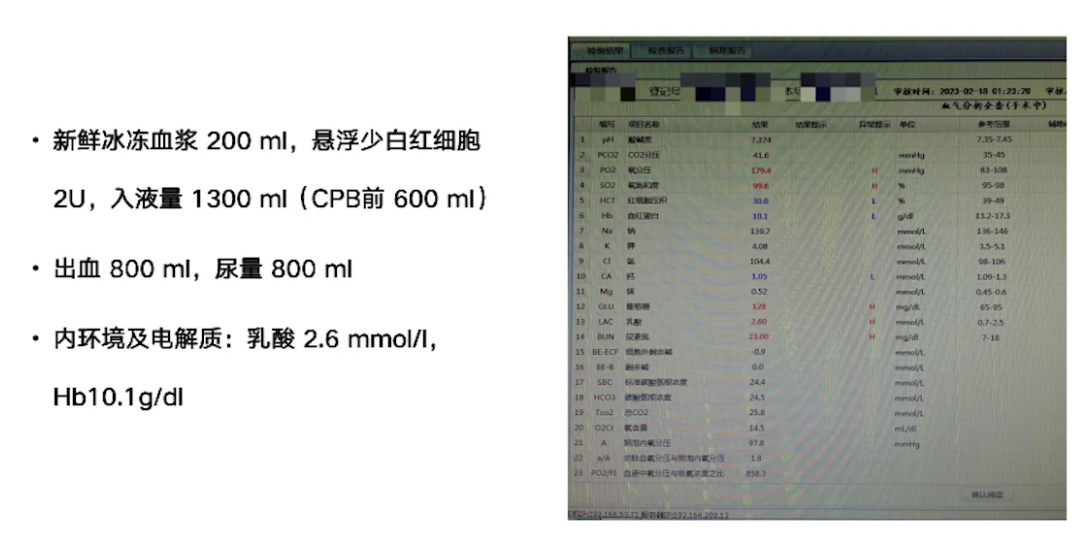
3.手术过程与处理:手术进行主动脉瓣置换、二尖瓣成形及两根冠脉搭桥。体外循环时间180分钟,阻断135分钟,并行35分钟。复跳时出现缓慢节律及频发室颤,经处理后停机,停机时血流动力学指标可接受,使用多巴酚丁胺及肾上腺素维持。术后经食道超声显示主动脉瓣及二尖瓣情况改善,心功能较术前好转。但停机后30分钟发生室上性心动过速,转为房颤心律,关胸前仍为房颤节律,血流动力学参数可接受。手术入液量、出血量、尿量等数据记录完整。
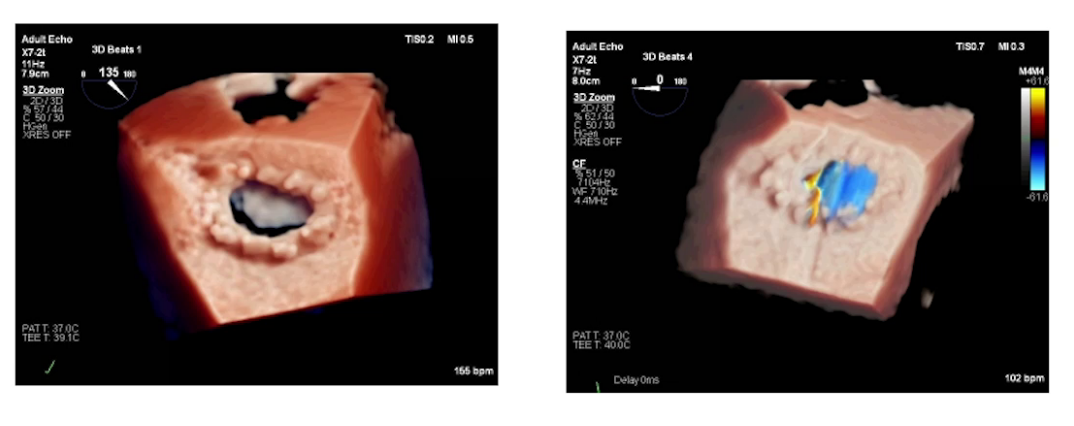
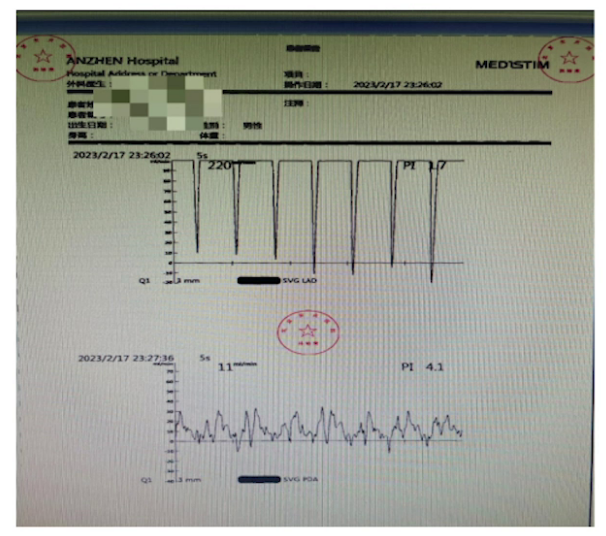
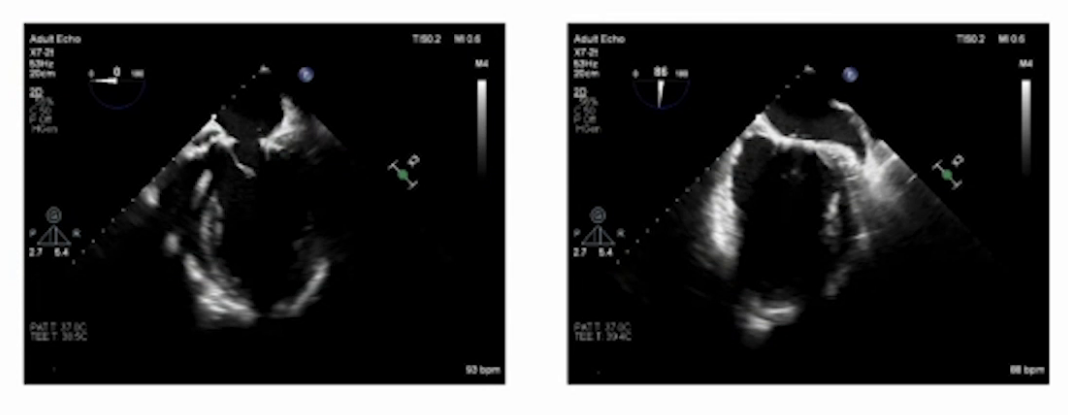
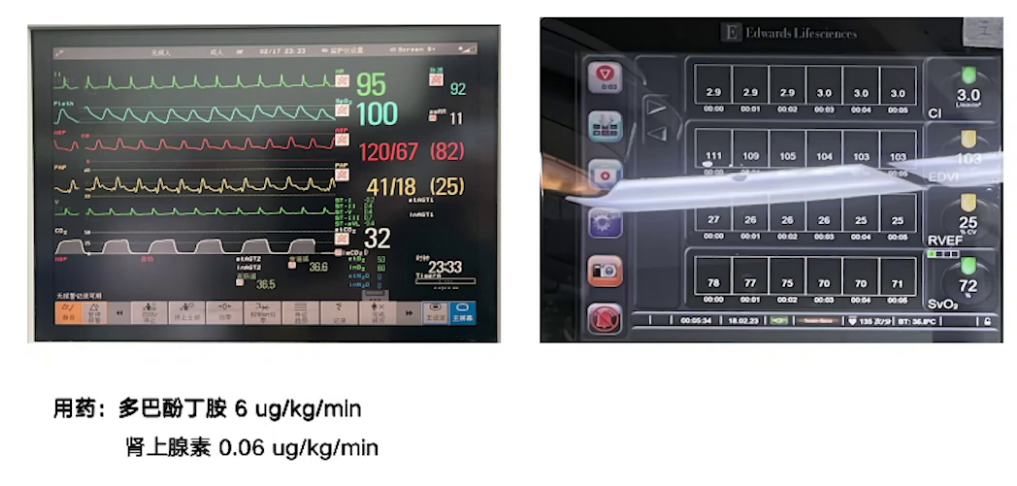

术后管理
1.术后早期:术后第1天患者仍为房颤心率,电复律无效,使用胺碘酮泵注后因QT间期延长停用,给予持续镇静并设置起搏器。术后第1天16:00血流动力学指标显示房颤心率,心功能与术前相当。

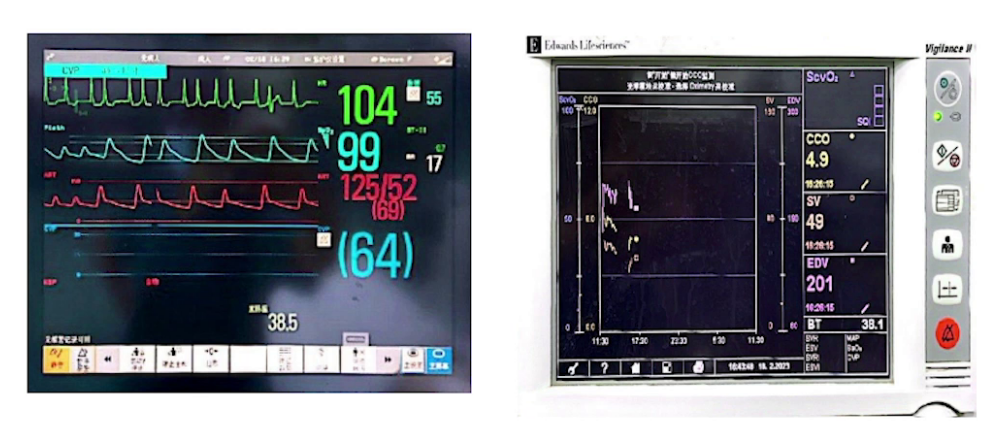
2.术后中期:术后第2天试停呼吸机拔管时患者再次发生室上性心动过速,电复律4次未转复,继续镇静,使用去甲肾上腺素、多巴酚丁胺、胺碘酮等药物维持循环稳定。术后第3天拔管前经胸超声显示心功能好转,患者神志清楚,成功拔除气管导管,术后引流、氧饱和度及尿量良好。
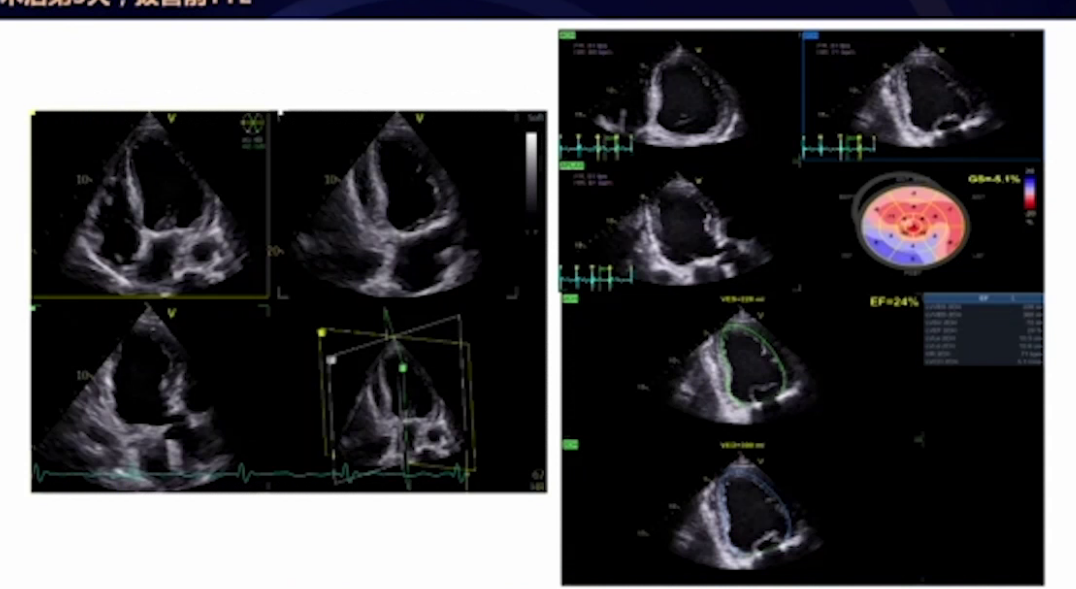

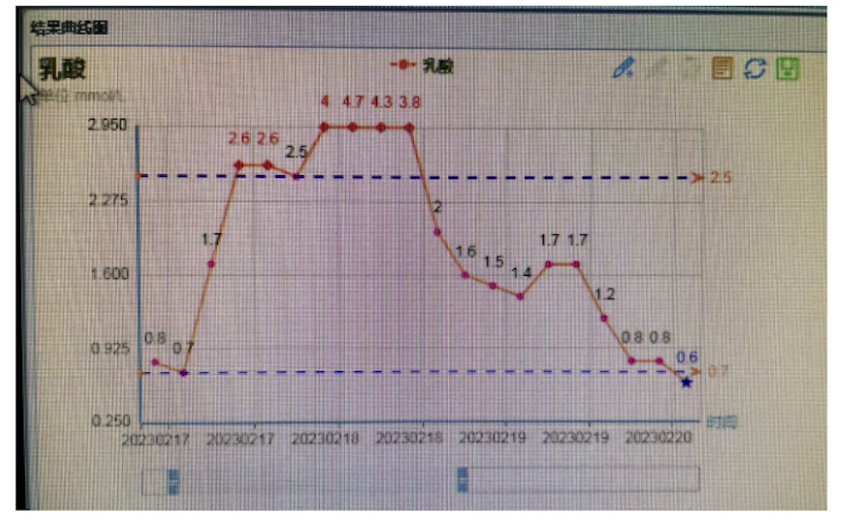
3.术后后期:术后第4天安返病房,记录此时生命体征及用药情况。术后第7天乳酸值先升高后下降,患者病情稳定,无胸闷胸痛等不适,复查经胸超声EF值升至30%,人工生物瓣功能正常,二尖瓣未见反流,随后出院。4月30日电话随访患者情况满意。

查看更多
专家点评
本例患者为73岁高龄患者,诊断为低射血分数的重度主动脉瓣狭窄合并冠心病,存在明显的心衰表现,其左室舒张末内径已达85mm,呈严重左室扩张状态,同时前降支、右冠存在心肌灌注受损,BNP、肌钙蛋白等指标均提示心脏功能严重受损。患者的围术期抗应激能力极差,麻醉药物、血管活性药物的治疗窗及液体输注治疗窗均极为狭窄。此外,多脏器因长期心衰已存在损伤,一旦发生重大心血管事件,其多脏器功能的可恢复性极差。
该病例的围术期管理,核心在于术前精准调控与手术窗口期的把握。患者入院后,经过强效利尿剂等药物的短期强化治疗,病情得到明显改善,能够平卧并进行小范围活动,从而形成了一个短暂而珍贵的最佳手术窗口期。麻醉团队通过综合评估患者的全身多脏器功能状态,为围术期诊疗方案的制定提供了核心依据,确保了手术在最有利的时机实施。在麻醉实施过程中,用药的精准化至关重要,无论是诱导还是维持阶段,均选择了对心肌收缩力抑制最小、对循环干扰最轻的药物,并严格把控剂量的精确性。鉴于患者心脏功能及循环维持能力极度脆弱,任何灌注压的不足都可能导致心肌缺血加重甚至心跳骤停,因此精准用药是维持循环稳定的基石。同时,构建了多维度的综合监测体系,除传统的有创血流动力学监测外,还叠加应用了Swan-Ganz导管监测、无创心排血量监测以及经食道超声心动图等技术。其中,经食道超声等可视化技术的应用,能够直观呈现心内结构的形态学与功能学改变,帮助团队快速识别因心肌缺血引发的循环动力学不稳定,从而有效管控血流动力学的剧烈波动。
在术后管理阶段,预防恶性心律失常成为重点。患者术后未能恢复有效的窦性心律,持续为房颤并偶发室上性心动过速,伴随循环波动,仍处于高危状态。然而,经过综合干预,患者最终预后良好。随访数据显示,其心功能得到明显改善,经胸超声心动图提示射血分数上升至30%,左室收缩末期容积从80ml降至68ml,这证实了整个围术期干预方案的有效性。
本病例为我们提供了宝贵的经验启示。首先,对于重症心血管患者,围术期必须建立充分且有效的监测诊断架构,依托多维度监测技术实现精准评估与干预,为治疗决策提供坚实支撑。其次,用药需极度谨慎,恪守“最小循环干扰”的原则,精准把控药物种类与剂量,全力维持术中血流动力学的平稳。再次,多学科协作是成功的关键。本例患者的良好结局,离不开麻醉、体外循环、外科及重症监护团队的高效协同与无缝配合。最后,术后仍需持续关注恶性心律失常等高危并发症,加强随访监测,以推动患者实现快速康复。