查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





动脉粥样硬化性心血管疾病(ASCVD)是糖尿病患者的主要死因之一,这背后的风险源头还是那个大家所熟知的血脂异常——知识点很基础,但管理可不基础。
《国家基层糖尿病患者血脂管理指南(2025版)》(以下简称“指南”)指出,我国糖尿病患者血脂异常率高而控制率低,在基层开展血脂筛查并加强管理十分必要。
情况是这么个情况,具体怎么做还得看具体情况。
同为糖尿病,血脂异常特点却不同
2型糖尿病(T2DM)患者的血脂谱以混合型血脂紊乱多见,包括:
空腹和餐后高甘油三酯(TG)血症以及高密度脂蛋白胆固醇(HDL-C)水平降低;
血清总胆固醇(TC)和低密度脂蛋白胆固醇(LDL-C)水平正常或轻度升高;
低密度脂蛋白(LDL)颗粒亚型发生改变,小而密的低密度脂蛋白(sdLDL)颗粒增加。
1型糖尿病(T1DM)患者血脂谱与T2DM患者类似。

血脂检测:重点查这 4 项
对所有糖尿病患者均应检测基础血脂项目,包括甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)及高密度脂蛋白胆固醇(HDL-C);可计算非高密度脂蛋白胆固醇(非HDL-C),计算方法为TC减去HDL-C。
建议首次检测时空腹8 h以上,复查时空腹采血或可酌情非空腹采血但需要注明进食状态。每年至少检测1次。
血脂管理目标:先分层后定标
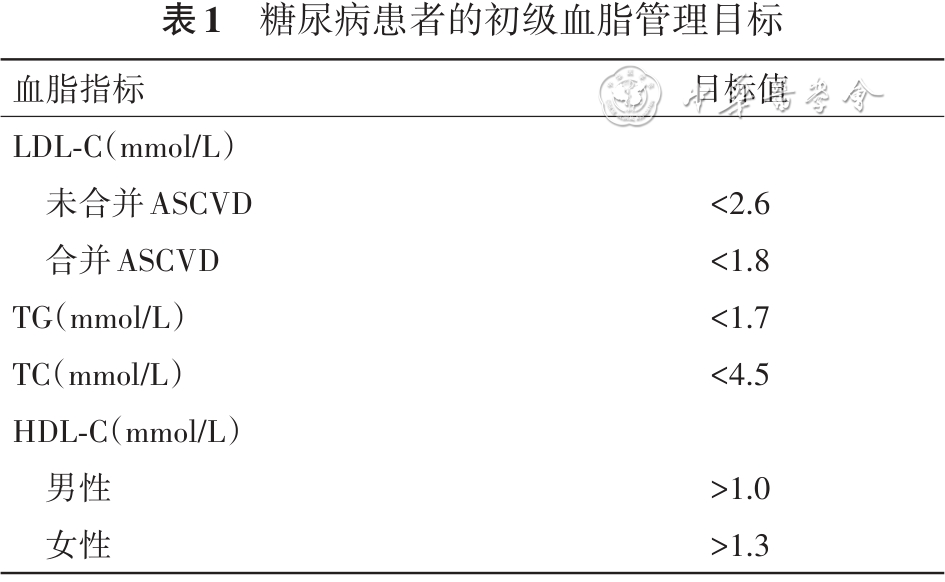
由于基层医疗卫生机构条件差异性大,评估ASCVD的检查常无法开展,或由于药物可及性差,无法获得例如PCSK9抑制剂来强化降脂治疗,因此基层医疗机构可根据患者既往是否诊断ASCVD进行风险分层,并设置初级血脂管理目标为:
如未合并ASCVD,LDL-C管理目标为2.6 mmol/L以下;
如合并ASCVD,则LDL-C管理目标为1.8 mmol/L以下。
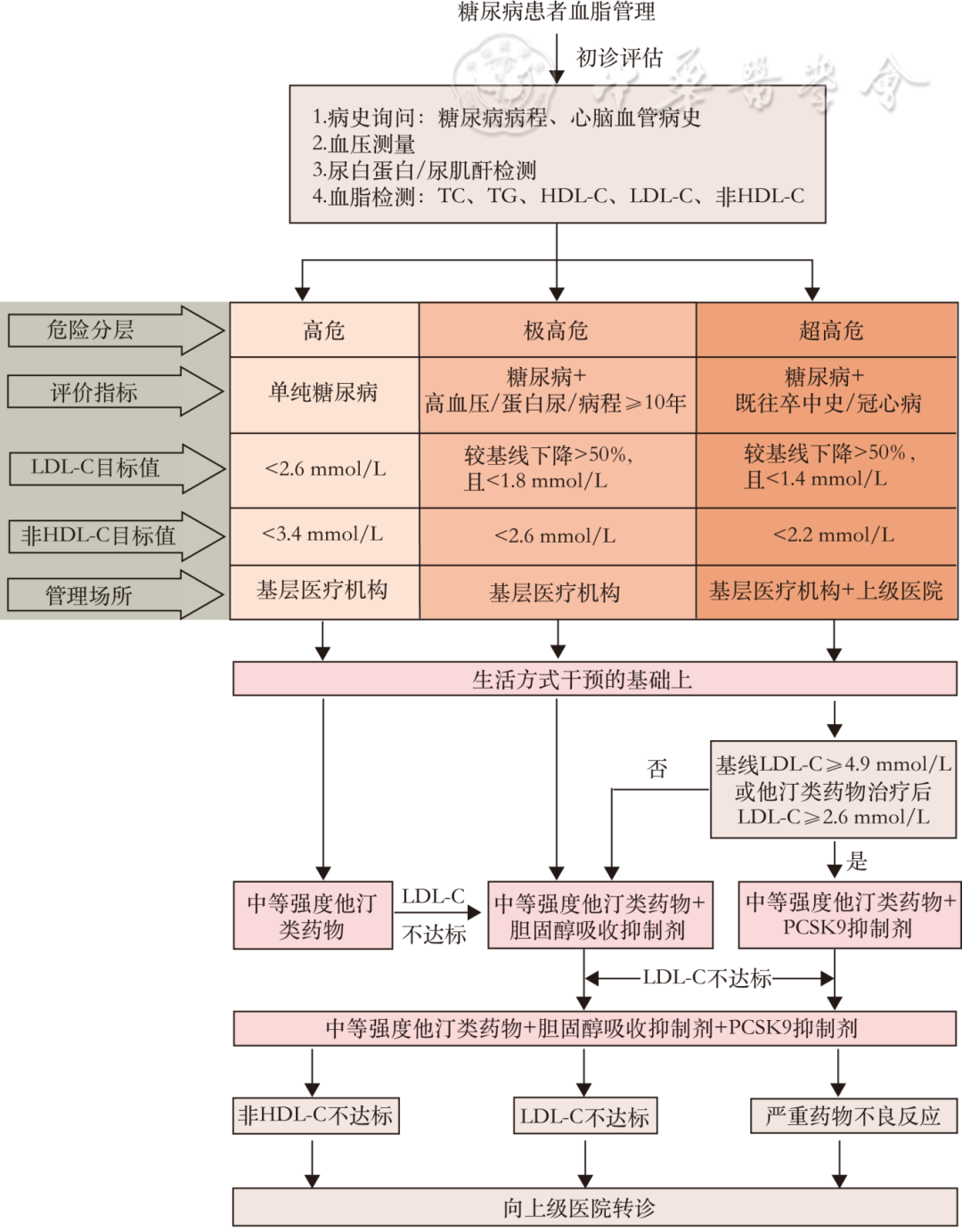
若部分基层医疗卫生机构条件允许,为达到更优化的血脂管理目标,先进行更精准的ASCVD风险分层,即分为高危、极高危和超高危。
高危患者:患者一经确诊糖尿病至少为ASCVD高危。LDL-C<2.6 mmol/L,非HDL-C<3.4 mmol/L。
极高危患者:糖尿病合并长病程(≥10年)或高血压或出现肾脏靶器官损害[估算的肾小球滤过率(eGFR)<45 ml/(min·1.73m2),蛋白尿(UACR>300 mg/g)]为ASCVD极高危。LDL-C目标值<1.8 mmol/L且较基线下降>50%,非HDL-C<2.6 mmol/L
超高危患者:若合并既往卒中或冠心病等ASCVD则为ASCVD超高危。LDL-C目标值<1.4 mmol/L且较基线下降>50%,非HDL-C<2.2 mmol/L 。
降脂策略:生活方式干预+药物治疗
糖尿病患者的降脂达标策略包括生活方式干预和药物治疗。
生活方式干预是所有糖尿病患者血脂管理的基础,包括健康均衡的膳食、适度的运动、维持理想体重以及控制其他危险因素(如戒烟和限酒)。
无论合并哪种类型的血脂异常,健康均衡的膳食均需要贯穿生活方式干预始终。
他汀类药物是降胆固醇治疗的基石。指南推荐中等强度他汀类药物(每日剂量可降低LDL-C水平25%~50%)作为糖尿病患者降脂达标的起始治疗 。
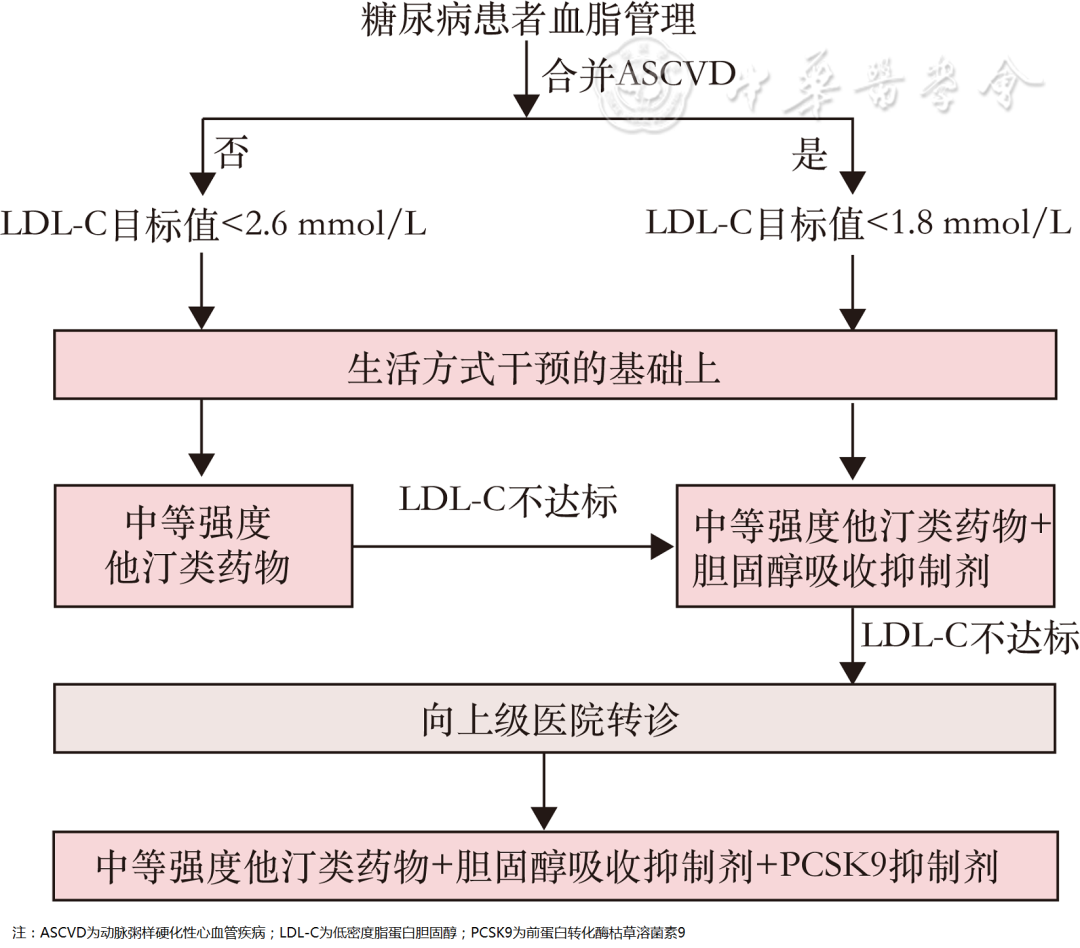
未合并ASCVD病史的糖尿病患者,起始宜应用中等强度他汀类药物,根据个体调脂疗效和耐受情况,适当调整剂量,若LDL-C水平不能达标,可与其他非他汀类药物联合使用,如胆固醇吸收抑制剂或转诊至上级医院使用PCSK9抑制剂。
有明确ASCVD病史患者,直接以中等强度他汀联合胆固醇吸收抑制剂起始治疗,若LDL-C水平不能达标,可考虑转诊至上级医院使用PCSK9抑制剂。而对他汀类药物不能耐受的患者,建议直接转诊上级医院使用胆固醇吸收抑制剂和/或PCSK9抑制剂。
他汀类药物应用:拿捏 4个关键事项
他汀类药物为降胆固醇治疗的基础药物。目前国内临床上他汀类药物包括有阿托伐他汀、瑞舒伐他汀、普伐他汀、氟伐他汀、洛伐他汀、辛伐他汀和匹伐他汀。
血脂康虽被归入降脂中成药,但其降脂机制与他汀类药物类似,也被归属为一种他汀类药物。
胆固醇的合成主要是在夜间,因此睡前顿服他汀类药物更合理。
他汀类药物不良反应主要包括肝功能异常和肌肉不良反应。其中,他汀类药物相关肌肉不良反应(肌痛、肌酶升高、肌炎、横纹肌溶解症)多呈剂量依赖性,且受他汀类药物代谢途径差异的影响。
在应用他汀类药物期间,应关注有无不良反应,如肌痛、肌无力、厌食油腻等;同时需要检测肝功能(丙氨酸氨基转移酶、天冬氨酸氨基转移酶)和肌酶(肌酸激酶)等相应指标,并注意合并用药间的相互作用。
如需要与贝特类药物联用,不建议他汀类药物与吉非罗齐联合使用,推荐他汀类药物与非诺贝特联合,但两者要分别在晚上和早上分开口服。
阿托伐他汀和辛伐他汀不宜与西柚、大环内酯类抗生素(如红霉素和克拉霉素)、抗真菌药物(酮康唑和伊曲康唑)以及钙通道阻滞剂(维拉帕米、地尔硫卓)一起服用。瑞舒伐他汀、匹伐他汀及普伐他汀可与上述食物或药物联合使用。
他汀类药物可导致新发糖尿病患者血糖控制不佳,这与降脂药物影响胰岛β细胞本身分泌胰岛素有关,亦与降脂药物影响胰岛素敏感性继而影响胰腺以外器官(如脂肪、肌肉等)的糖代谢有关。
最新研究表明,他汀类药物通过降低肠道生孢梭菌,抑制鹅去氧胆酸向熊去氧胆酸转化,引起肠道GLP‑1分泌减少,从而导致机体糖代谢异常和胰岛素抵抗。
但鉴于他汀类药物对心血管的保护作用远大于对血糖控制的不利效应(HbA1c平均增加 0.3%或更少)以及新增糖尿病的风险,故不推荐糖尿病患者因血糖控制不良而停服他汀类药物。
在他汀类药物使用前和使用过程中监测血糖或HbA1c外,可在血脂控制达标的基础上,尽量选择临床效价比高的中等强度他汀类药物及对血糖影响较为中性的他汀类药物(匹伐他汀和普伐他汀)。若血脂控制不达标,可考虑联用胆固醇吸收抑制剂或PCSK9抑制剂,而不建议增加他汀类药物剂量。
参考资料:
① 《国家基层糖尿病患者血脂管理指南(2025版)》
② 《糖尿病患者血脂管理中国专家共识(2024版)》
查看更多