查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
11岁女性,主诉发现心脏杂音5年,紫癜样皮疹、尿检异常1周。
5年前学校体检发现心脏杂音,诊断先心病(具体不详)。因经济原因未行手术。1周前双下肢出现紫癜样皮疹,江苏盐城某医院心超提示室间隔缺损、房间隔缺损。尿检提示血尿、蛋白尿2+。考虑“室间隔缺损、房间隔缺损、紫癜性肾炎”,建议上级医院手术治疗。
既往史、家族史
无特殊。
入院检查
(1)体格检查
胸骨左缘3-4肋间闻及III级收缩期杂音。
(2)实验室检查
抗核抗体阳性、补体降低;贫血。
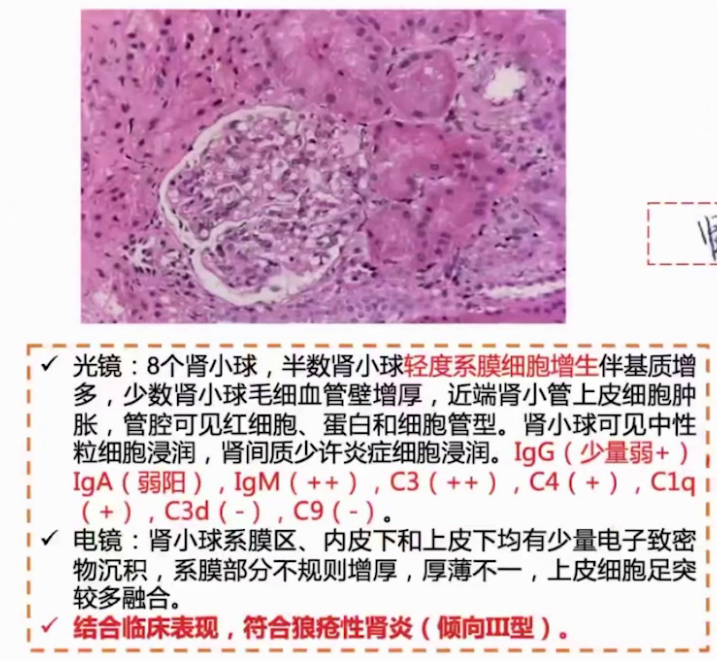
(3)影像学检查
2022.12.19超声提示:室间隔缺损(膜周部);房间隔缺损(继发孔型);三尖瓣反流(重度);心包积液(少量)。
初步诊断
室间隔缺损、房间隔缺损、紫癜性肾炎?
诊断依据
(1)血尿、蛋白尿+抗核抗体阳性、补体降低+贫血→狼疮性肾炎
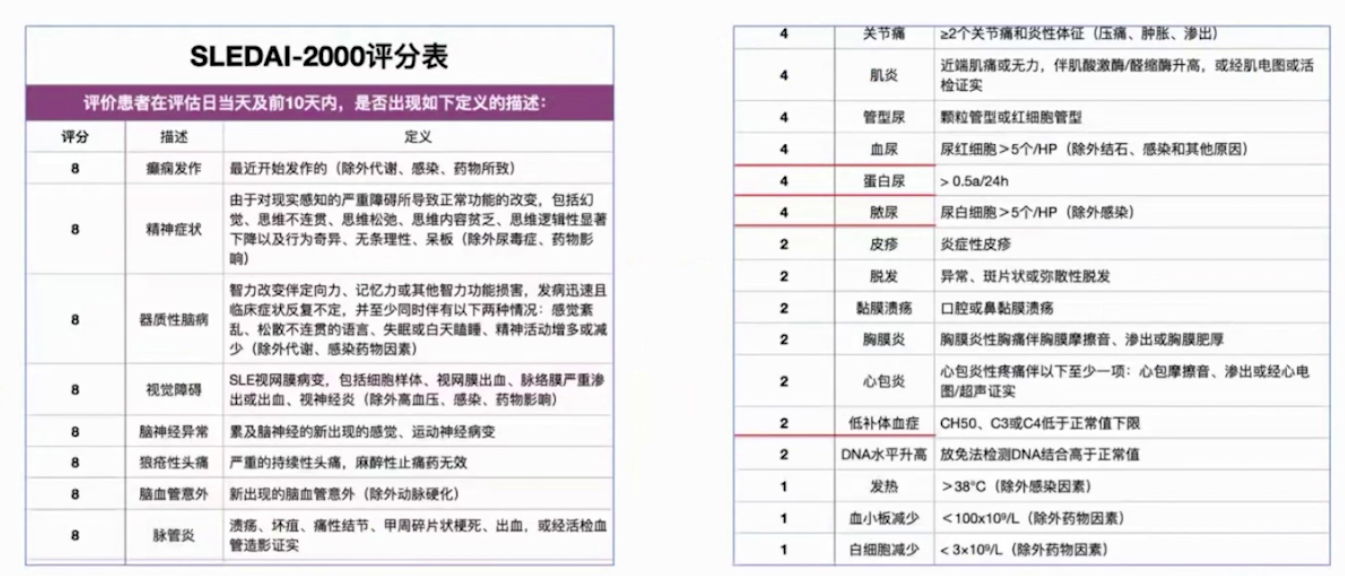
(2)血尿4分+蛋白尿4分+脓尿4分+低补体血症2分=14分→中度疾病活动状态
初步诊断及初步治疗

诊疗过程
2023.2.7出现肉眼血尿
2023.2.11出现不明原因发热
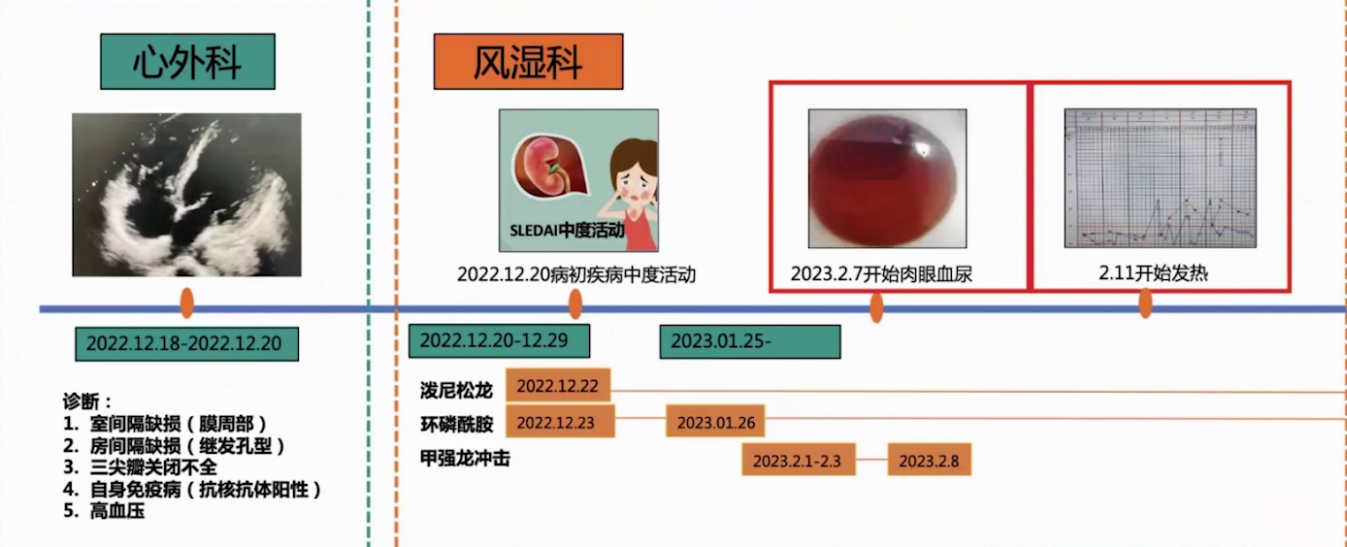
2023.2.15血红蛋白、血小板进行性下降
2023.2.19肌酐进行性升高
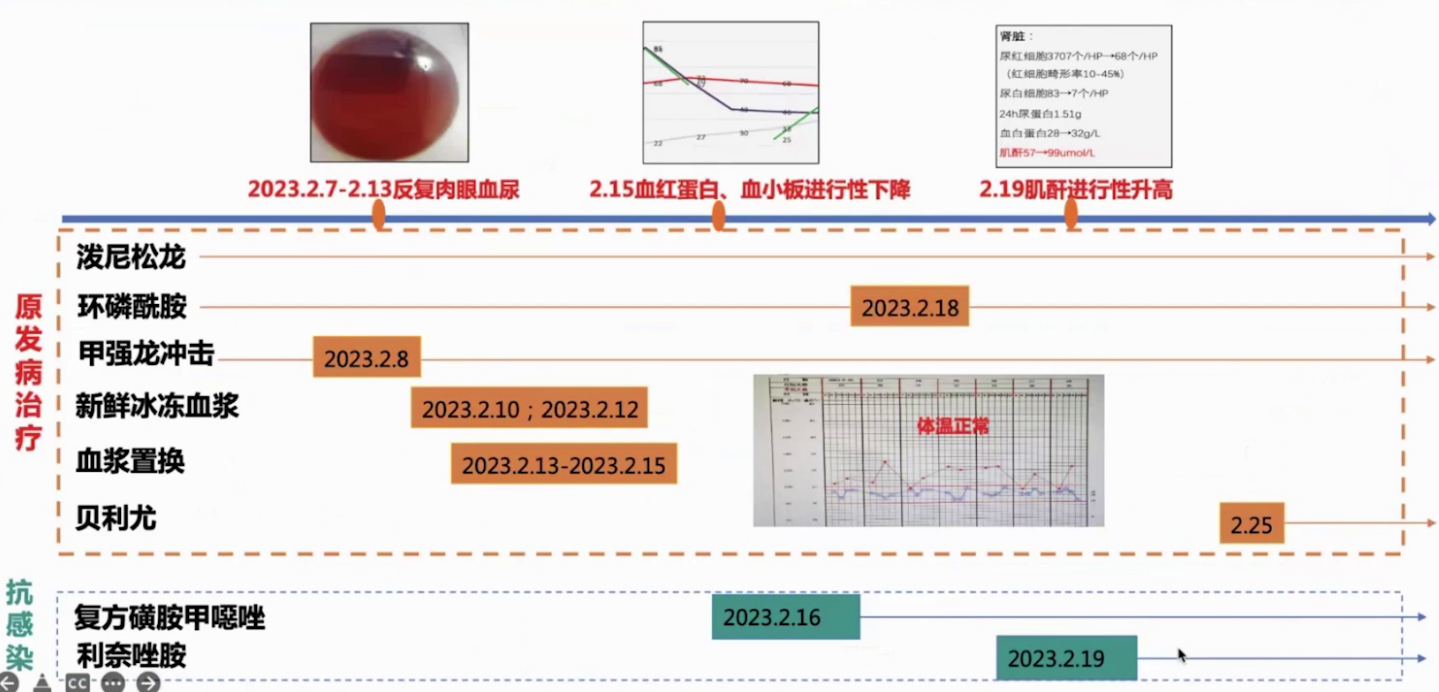
肉眼血尿、肌酐升高、贫血、血小板降低原因探索

2025.2.23第四次随访超声心动图:三尖瓣赘生物,感染性or非感染性?
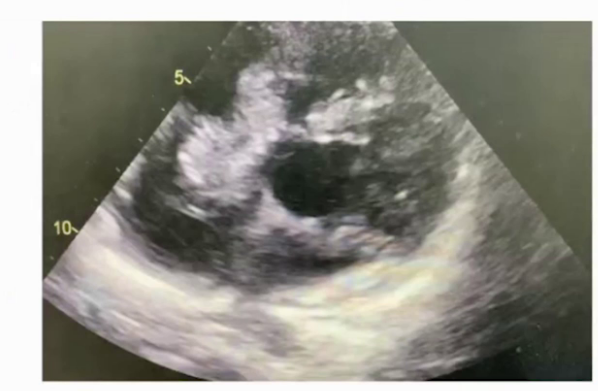
感染性:Libman-Sacks心内膜炎?

2023.2.24黄斑变性、视网膜出血
2023.3.7再次出现发热,且出现胸痛、咯血
2023.3.15肺梗死灶、肺动脉栓塞
8次多部位血培养阴性,经验抗生素无效。
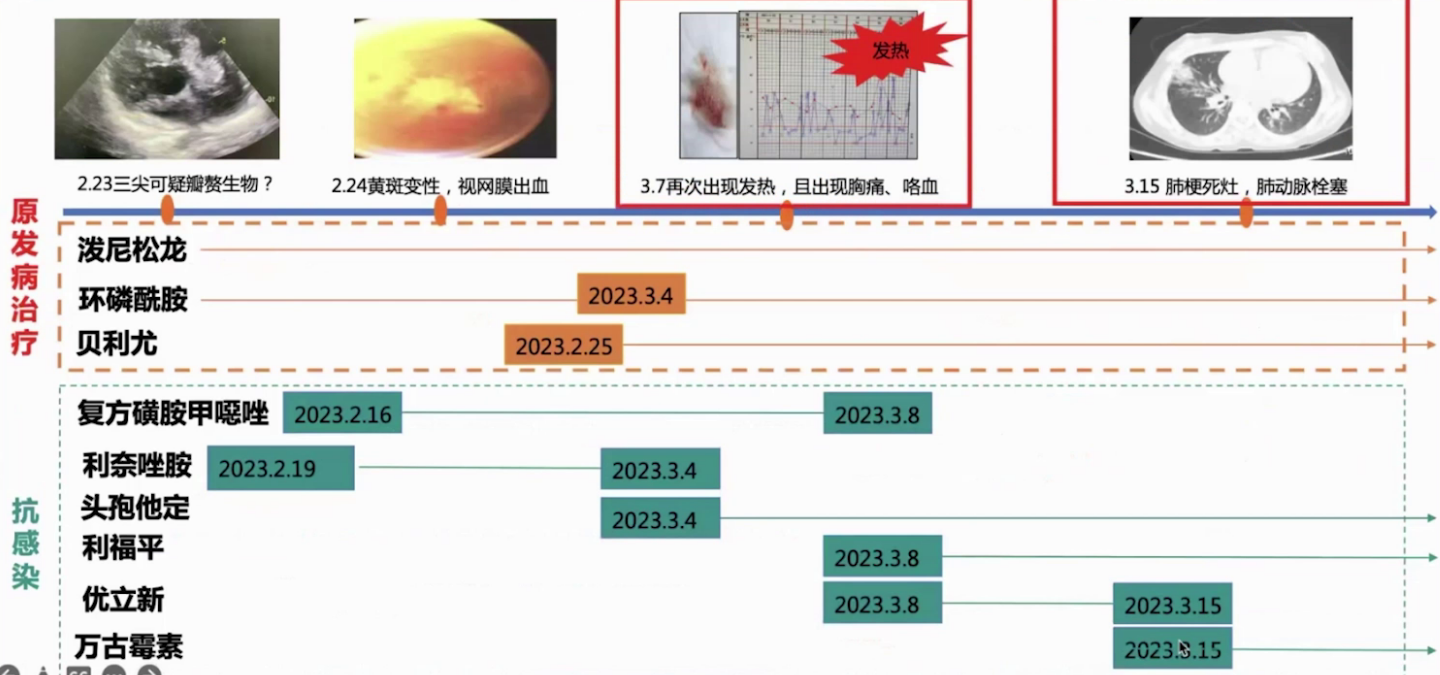
结合诊断标准明确为血清学阴性的感染性心内膜炎,系统性红斑狼疮免疫抑制并发感染性心内膜炎or感染性心内膜炎出现类狼疮样表现?

重新梳理思路发现,患儿虽符合系统性红斑狼疮部分特征,但存在诸多不典型之处,如血液系统受累特点、缺乏特异性抗体、病理改变非典型等。检索文献发现,感染性心内膜炎可出现类狼疮样表现,与该患儿情况相似。

明确诊断及后续治疗
多科室会诊制定新方案,下调免疫制剂,加强抗感染并给予支持治疗。

然而,更改方案后患儿仍反复发热。一方面,肾小球肾炎治疗使用的激素使手术风险大增;另一方面,感染和发热难以控制。查阅文献得知,合适抗生素治疗5-7天仍发热,需手术治疗。
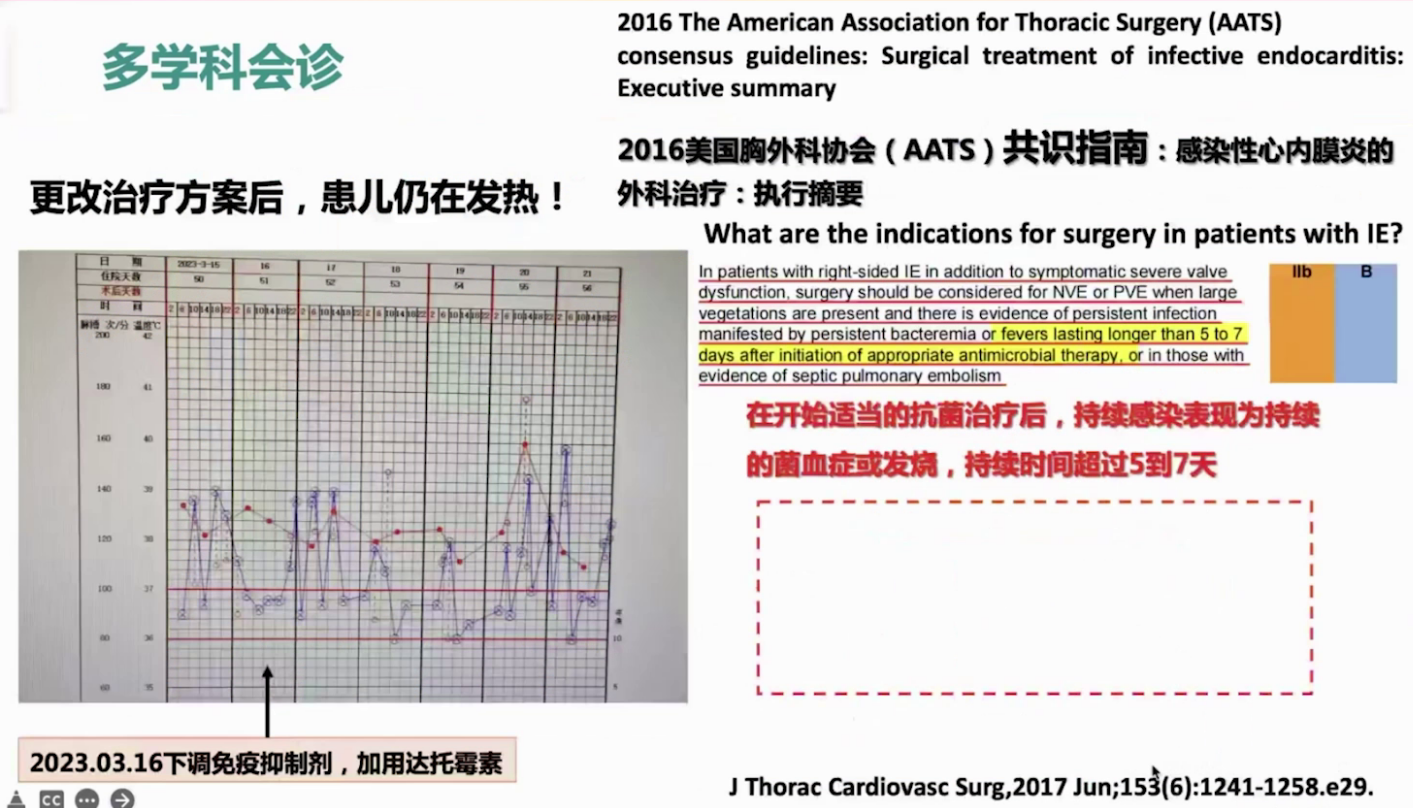
2023.4.3在全麻下行三尖瓣赘生物切除成形术、室间隔缺损组织补片修补术、房间隔缺损修补术。
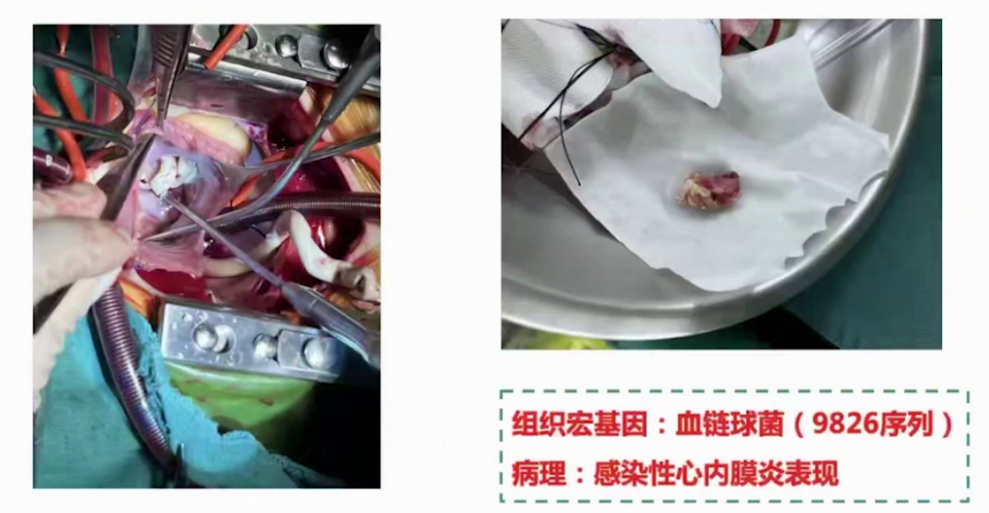
手术后,患儿体温次日降至正常。炎症指标逐渐降至正常。补体、肾功能、尿蛋白持续正常。激素于 2023.10停用。患儿三尖瓣因为赘生物破坏,还需要择期行三尖瓣置换术。
符合SLE的分类诊断标准,就一定是SLE吗?
此病例中,感染性心内膜炎伪装成系统性红斑狼疮等自身免疫性疾病,虽符合系统性红斑狼疮分类诊断标准,但疗效不佳时,必须持续鉴别诊断。先天性心脏病作为感染性心内膜炎的高危因素,需时刻警惕。多学科会诊与合作,以及遵循指南,在诊疗过程中至关重要。
查看更多
专家点评
感染性心内膜炎相关肾小球肾炎
1、症状易混淆,警惕 “惯性误诊”
皮肤紫癜 + 肾脏损害 + 补体降低是临床常见组合,易直接判定为 IgA 血管炎或狼疮性肾炎,需警惕感染性心内膜炎相关肾病的 “伪装”。
2、诊断关键:不迷信标准与单一证据
(1)狼疮分类标准≠诊断标准,无抗双链 DNA、Sm 等特异性抗体 + 非 “满堂亮” 肾脏病理,需排除 “模仿狼疮” 情况;
(2)血培养阴性、心脏超声未发现赘生物,仍不能排除感染性心内膜炎相关肾病。
3、鉴别核心
多指标 + 病理联合判断:通过 IgA、ANCA、补体指标,结合肾脏病理特征(如 IgA 血管炎以 IgA 沉积为主、狼疮多免疫复合物阳性、感染性心内膜炎相关肾病表现极不典型),区分四类易混淆疾病。
4、高危因素是重要预警信号
儿童患者中,先天性心脏病是感染性心内膜炎相关肾病的首要高危因素,只要存在 “先心 + 肾脏损害”,无论是否有紫癜 / 补体降低,均需重点排查。
5、治疗核心:抗感染优先 + 平衡免疫抑制
(1)病原菌以葡萄球菌、链球菌为主,需早期足疗程使用杀菌剂,避免过度依赖免疫抑制剂;
(2)无赘生物时先抗感染 + 对症治疗,无效再权衡使用免疫抑制剂 / 血浆置换;
(3)形成赘生物且体温反复时,需及时手术摘除。
6、预后提示
早期精准治疗是关键:部分患者可能进展为肾功能不全、终末期肾衰甚至死亡,需重视早期预警与规范诊治。