查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





点击进入专题:
作者:复旦大学附属华山医院神经内科 血管组 李思源 程忻
在美国,每年发生近100万例卒中,其中近三分之一发生于既往有残疾的患者 [1]。然而这类患者往往被人为排除在临床试验之外,导致现有的循证证据限制在高度选择的患者人群中。目前,美国心脏协会和日本卒中学会一致建议对符合严格临床和影像标准的大血管闭塞患者进行血管内取栓治疗,其中临床标准均包括无卒中前残疾,即病前改良Rankin评分(modified Rankin Scale,mRS)0或1分。高质量临床研究证据的缺乏限制了临床医生对病前残疾患者的干预,但血管内治疗对这部分患者仍有可能是有效的。最近一项基于RESCUE-Japan登记的研究发现,对于合并中度残疾的窗内前循环大血管闭塞患者,血管内治疗较内科治疗更为有效,能使28%的患者恢复基线功能而不增加出血风险 [2]。然而,对于发病6~24小时的病前残疾患者,血管内治疗是否仍然安全有效?为解决这一问题,CLEAR(CT for Late Endovascular Reperfusion)研究团队和RESCUE-Japan登记研究团队对其队列数据进行了合并分析,由来自美国Cooper大学医院的James E. Siegler教授作为代表在此次ISC上进行汇报,相关研究成果已于2022年11月在Neurology杂志在线发表 [3]。

CLEAR研究是由波士顿医学中心发起的多中心回顾性研究(NCT04096248),收集2014-2020年5个国家共15个卒中中心数据,旨在了解大血管闭塞患者的结局(包括残疾、并发症和死亡率);RESCUE-Japan登记(NCT02419794)由日本46个中心组成,于2014-2016年间收集大血管闭塞患者,旨在明确日本大血管闭塞性卒中的治疗现状和临床结局。本研究自两个登记队列数据中筛选卒中前即有轻~中度残疾(mRS 2~4分)的前循环大血管闭塞患者进行分析,并且排除基线NIHSS<6分及距最后正常时间<6小时的患者,与临床试验保持一致。
入排流程如下图如示:
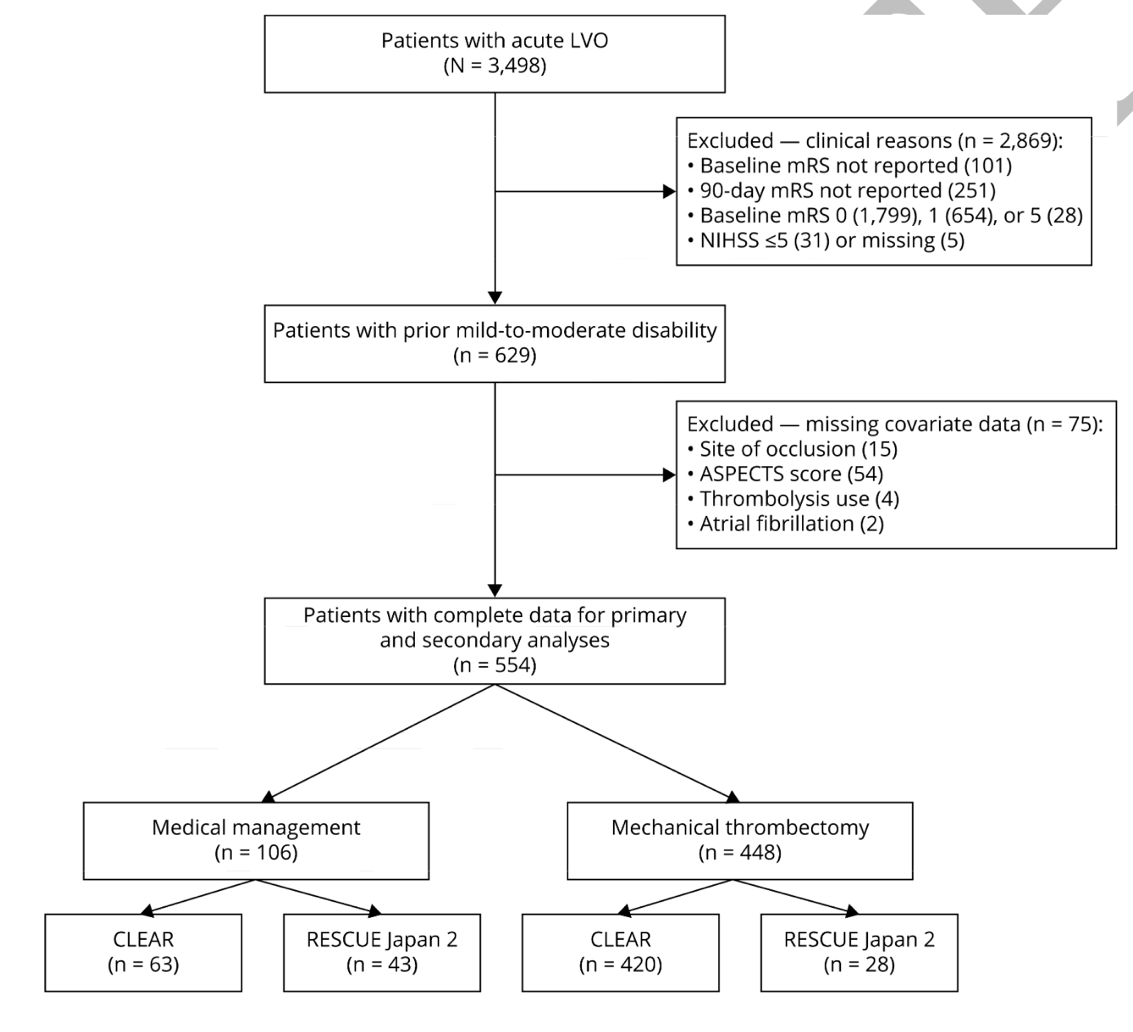
研究的主要终点是功能恢复,定义为发病90天mRS恢复基线水平,即无功能恶化。次要终点包括效用加权mRS(utility weighted mRS, UW-mRS)评分、症状性颅内出血转化、严重残疾或死亡(90天mRS 5~6)。其中,UW-mRS评分沿用自DAWN研究,10.0、9.1、7.6、6.5、3.3、0和0依次对应mRS 0~6 [4]。
研究最终纳入554名患者进行分析,其中448名(81%)接受血管内治疗,中位年龄为82(72~87)岁,NIHSS中位数18(13~22)分。与内科治疗的患者相比,接受血管内治疗的患者卒中前mRS更低,更年轻(81.6 vs. 83.4,P=0.015),基线NIHSS评分较低(18 vs.19,P=0.013)而ASPECTS评分较高(8 VS 6,P<0.001)。多因素logistic回归校正年龄、性别、基线NIHSS、病前mRS、血管危险因素、静脉溶栓、ASPECTS评分和闭塞部位后,接受血管内治疗的患者更有可能获得功能恢复(OR 3.96,95%CI 1.78~8.79,P=0.001)。为平衡两组患者的基线差异,研究者们采用基于倾向性评分的逆概率加权模型(inverse probability of treatment weighting,IPTW)和标准化死亡比(standardized mortality ratio , SMR)模型对两组患者的年龄、性别、NIHSS、病前mRS、危险因素(包括高血压、糖尿病、房颤)、是否静脉溶栓、ASPECTS和血管闭塞部位进行匹配。两种模型获得一致结果,即相比内科治疗,病前轻中度残疾的患者经血管内治疗后功能恢复基线水平的可能性更大(IPTW:OR 3.10,95%CI 1.20~7.98,P=0.020;SMR:OR 3.0,95%CI 1.10~8.1,P=0.032)。亚组分析中,除病前mRS 4的患者外,血管内治疗与功能恢复之间的显著关联在多因素logistic回归中仍然成立,可能与mRS 4组患者样本量小有关。在各个病前mRS亚组的IPTW和SMR模型中,接受血管内治疗的患者均有趋势获得功能恢复,但未能达到统计学意义。

在各个次要终点上,病前mRS评分较高的患者90天UW-mRS较低(P<0.001),同时与基线mRS相比,90天UW-mRS的变化也较小(P<0.001)。症状性颅内出血的发生率和90天死亡率在以病前mRS分组的三组患者间无显著差异。
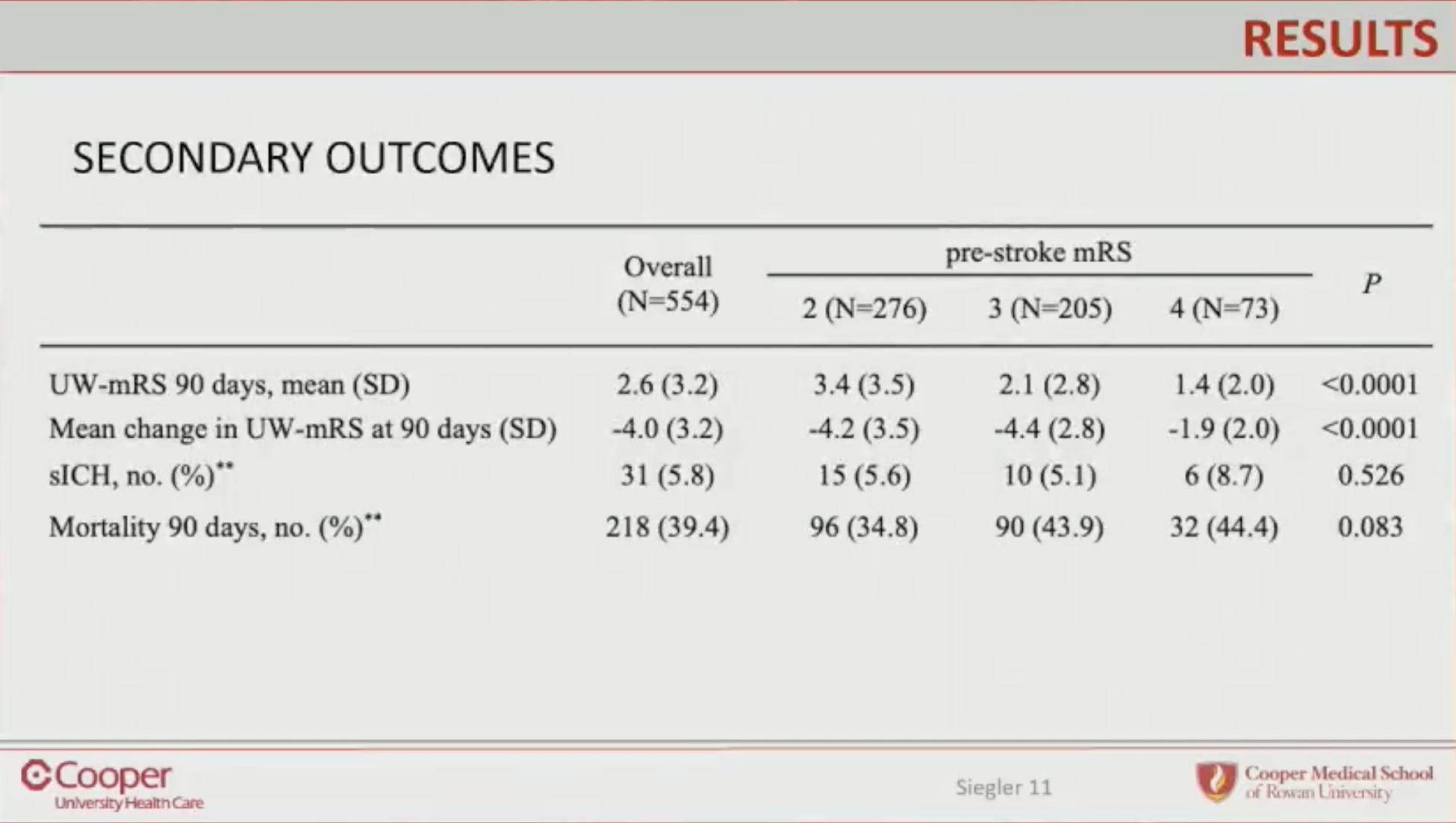
与内科治疗的患者相比,接受血管内治疗的患者整体预后更优:其功能恢复比例更高(26.3% vs. 7.6%,P<0.001),90天UW-mRS较高(3.0 vs. 1.3,P<0.001)且较基线变化值较小(平均差值:-3.7 vs. -5.0,P<0.001),说明功能恶化风险低。然而,在未经校正的分析中,接受血管内治疗的患者发生症状性颅内出血的风险较高(7% vs. 0%,P=0.009)。尽管整个队列的90天死亡率较高,但与内科治疗相比,血管内治疗后90天死亡率的绝对风险降低了7.3%(38.0% vs. 45.3%,P=0.170)。

综上,该研究表明即使在既往轻中度残疾的前循环大血管闭塞患者中,在发病6~24小时内接受急诊血管内治疗可能仍然是有效的,能显著提高其恢复基线功能的机会。
然而,该研究尚存在一定的局限性。首先,选择偏移在多中心回顾性分析中难以避免,因此研究结果需要在前瞻性队列或者随机对照试验中进一步验证;此外,mRS评分对于功能残疾的评估较为笼统,对病前残疾的人群采用更细化的指标评价卒中前后功能变化及其对日常生活的影响可能是更为理想的方案。
作为迄今为止样本量最大的在既往残疾人群中探索血管内治疗有效性的研究,这项研究成果为这一类被各大临床试验除外的特定人群的治疗提供了Ⅲ级循证证据。随着治疗技术的蓬勃发展,血管内治疗的适应证可能也应该被不断拓宽,在循证支持下为各种人群争取积极治疗的机会应是广大研究者努力的动力和方向,这也是这项研究带来的重要启示之一。
参考文献:
[1] REGENHARDT R W, YOUNG M J, ETHERTON M R, et al. Toward a more inclusive paradigm: thrombectomy for stroke patients with pre-existing disabilities [J]. J Neurointerv Surg, 2021, 13(10): 865-8.
[2] TANAKA K, YAMAGAMI H, YOSHIMOTO T, et al. Endovascular Therapy for Acute Ischemic Stroke in Patients With Prestroke Disability [J]. J Am Heart Assoc, 2021, 10(15): e020783.
[3] SIEGLER J E, QURESHI M M, NOGUEIRA R G, et al. Endovascular vs Medical Management for Late Anterior Large Vessel Occlusion With Prestroke Disability: Analysis of CLEAR and RESCUE-Japan [J]. Neurology, 2022.
[4] NOGUEIRA R G, JADHAV A P, HAUSSEN D C, et al. Thrombectomy 6 to 24 Hours after Stroke with a Mismatch between Deficit and Infarct [J]. N Engl J Med, 2018, 378(1): 11-21.
查看更多