查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





56岁中年男性,主诉间断腹胀1月,加重伴腹痛1周。
1月前无诱因出现腹胀、乏力、食欲减退、精神不振,自行服药后改善不明显。1周前腹胀加重伴轻度腹痛、食欲下降、尿色加深、睡眠差。当地县医院检查示白细胞轻度升高、血小板下降、中性粒细胞升高,肝功指标异常,腹部彩超提示肝脏弥漫性病变、脾脏增大伴腹水,遂至我院。
入院查体:生命体征平稳,精神稍差,皮肤巩膜轻度黄染,颈部有蜘蛛痣,腹部膨隆、全腹轻压痛,移动性浊音阳性,双下肢轻度凹陷性水肿,扑翼样震颤阴性。
实验室检查:血常规显示白细胞轻度升高、血小板下降,CRP升高,生化指标中转氨酶、胆红素、γ-谷氨酰转移酶升高,血清白蛋白下降,凝血PT延长。肝炎病毒筛查术前感染八项HBeAg阴性、乙肝丙肝抗体阴性等,自身抗体全项、免疫球蛋白 + 补体 + 铜蓝蛋白阴性,肿瘤标记物甲胎蛋白轻度升高,HBV DNA定量为低病毒载量复制。腹水检查白细胞明显升高,单核细胞占比60%,李凡他试验阳性,考虑渗出液,腹水生化LDH不高。
肝脏血管CT:提示肝硬化、门脉高压、脾大、腹水、食管胃底静脉曲张及肝性脑病。
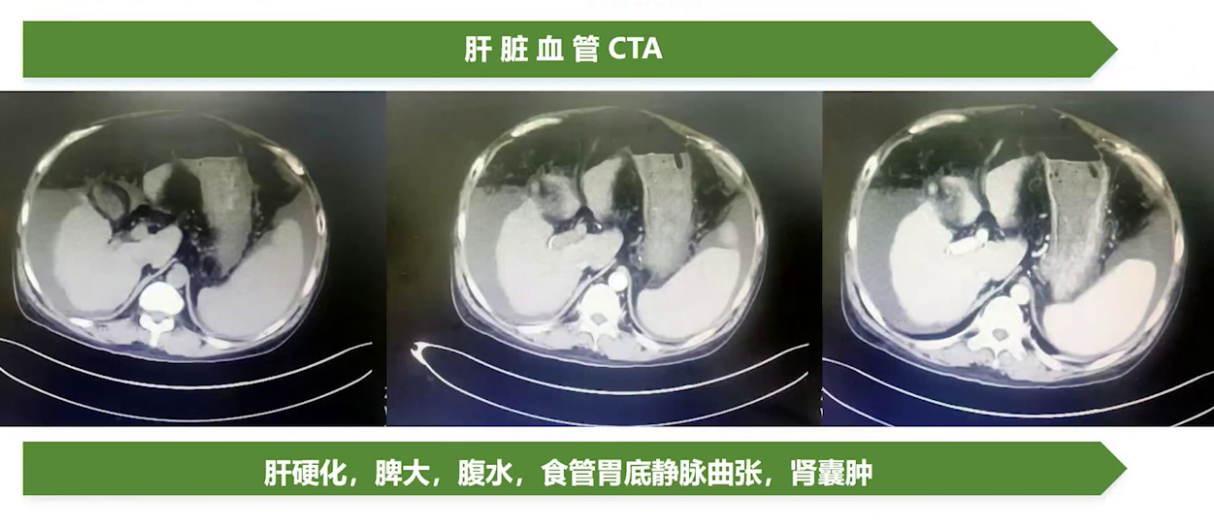
1、乙型肝炎后肝硬化失代偿期,合并腹水、食管胃底静脉曲张、脾功能亢进、高胆红素血症;2、自发性细菌性腹膜炎 细菌感染?TB感染?
(1)基础治疗:严格软食,避免坚硬食物致食管胃底静脉曲张破裂出血;卧床休息及心理疏导;因确诊乙肝,填报传染病报告卡并启动抗病毒治疗,给予恩替卡韦。
(2)抗感染治疗:患者有腹膜炎表现,经验性给予哌拉西林他唑巴坦钠静脉输注抗感染。
(3)腹水处理:行腹腔穿刺置管引流及腹腔冲洗,同时给予保肝退黄、促进胆汁排泄、补充白蛋白、利尿、维持电解质平衡等对症支持治疗。
(4)病原学检查:为明确自发性腹膜炎病原学依据,采用血培养瓶送检腹水细菌培养,同时送检抗酸染色及结核相关检查Xpert检测,并行PPD试验及结核γ-干扰素释放试验。
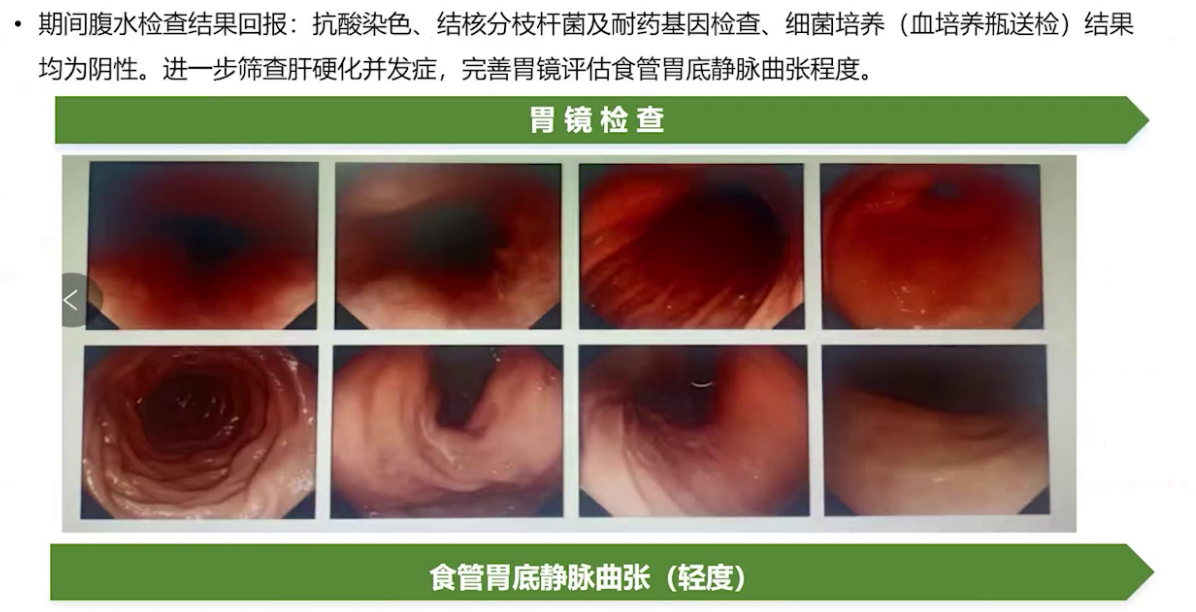
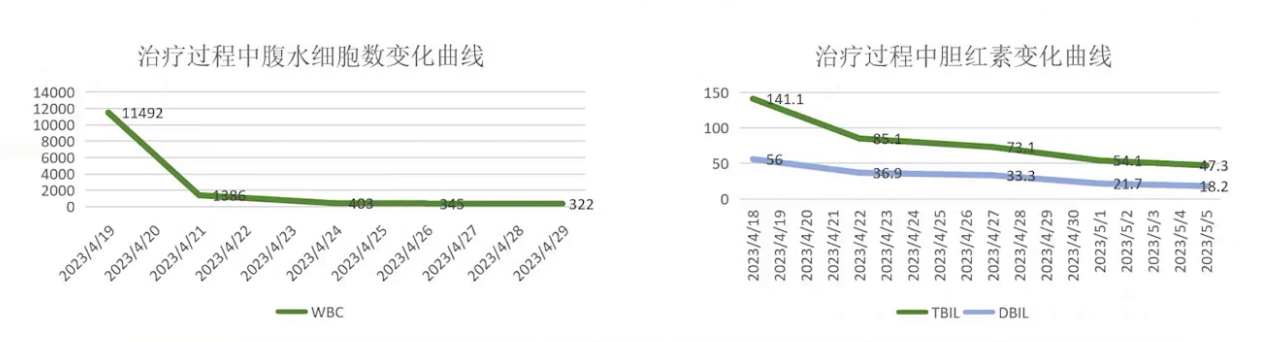
治疗过程中,患者症状逐渐好转。腹水白细胞计数、感染指标及肝功能均明显改善。治疗一周后复查,胆红素下降,血常规白细胞中性粒及感染指标下降,腹水细胞数恢复正常后停止腹腔冲洗,继续抗感染治疗。5月5日复查腹水彩超,腹水胆红素下降,拔除腹腔置管,患者好转出院。
出院诊断为乙型肝炎后肝硬化失代偿期腹水、食管胃底静脉曲张、低蛋白血症,第二诊断为自发性腹膜炎。嘱患者出院后严格软食,避免刺激性食物,继续口服药物巩固治疗,一月后门诊随访。
查看更多
专家点评
本例为乙型肝炎肝硬化失代偿期合并自发性细菌性腹膜炎(SBP)的典型病例。以下从肝硬化病因筛查、并发症识别及SBP诊治三个方面进行评述。
首先,关于肝硬化病因筛查。临床实践中,应对肝硬化患者进行针对性而非全覆盖式的病因筛查。需结合患者年龄、性别、生活史及临床表现进行个体化评估。在我国,病毒性肝炎仍是主要病因;年轻男性需警惕酒精性肝病;老年人应注意药物性肝损伤;中老年女性需考虑自身免疫性肝炎;儿童则应关注遗传代谢性肝病。明确病因是实现针对性治疗、延缓疾病进展的基础。本例患者由慢性乙型肝炎进展而来,治疗后仍需动态随访,观察其肝硬化进展是否得以延缓。
其次,肝硬化并发症的识别同样需个体化。门脉高压可导致多种并发症,如食管胃底静脉曲张、肝性脑病、肝肾综合征等。并非所有并发症均需在初诊时全面排查,而应依据临床表现、实验室及影像学检查,优先明确并处理关键并发症。本例中,我们明确了脾功能亢进、食管胃底静脉曲张及SBP,并针对性地进行处理,这对改善患者预后及生活质量至关重要。
最后,重点阐述SBP的诊治。 对于肝硬化失代偿期合并腹水的患者,需进行以下系统评估:
1. 明确腹水性质。通过理化指标区分渗出液与漏出液,计算血清-腹水白蛋白梯度(SAAG),若SAAG > 1.1 g/dL,则支持门脉高压性腹水。同时评估腹水量,以指导治疗。
2. 判断感染存在。腹水感染严重影响预后,必须及时明确。除传统细菌涂片与培养外,可采用宏基因组下一代测序等新技术快速鉴定病原体。
3. 合理应用抗生素。SBP常见病原体为肠杆菌科细菌。经验性治疗应遵循指南,首选三代头孢菌素。治疗中需结合经验治疗与目标治疗,根据细菌培养与药敏结果及时调整方案,并密切监测疗效与耐药情况。