查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





近日,由全国32名多学科权威专家共同制定、收录143条参考文献、历经十几次修改的首部“中国放射性直肠炎诊治专家共识(2018年)”终于在《中华胃肠外科杂志》正式发布。从此,放射性直肠炎患者诊治将真正有据可循。
放疗“双刃剑”的副作用——放射性直肠炎
放疗是治疗盆腔恶性肿瘤的有效手段之一,约35%~61%盆腔恶性肿瘤患者接受过盆腔放疗,尽管放疗显著延长了患者的生存时间,但医生们也不得不承认,其对正常组织的物理性损伤作用确实会导致盆腹腔脏器的损伤,其中以直肠损伤即放射性直肠炎最为常见且顽固,也就是常说的放射性直肠炎(RP)。根据国家癌症中心的最新统计数据,我国每年新增盆腔恶性肿瘤约73万例,由此带来的放射性直肠炎的诊治压力形势严峻。
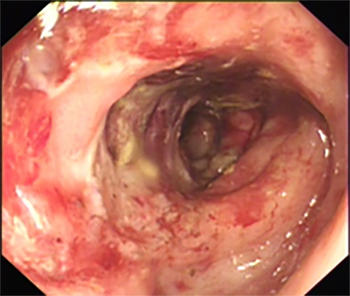
共识主要牵头专家之一、中山大学附属第六医院副院长王磊教授介绍到,RP指因盆腔恶性肿瘤如宫颈癌、子宫内膜癌、卵巢癌、前列腺癌、直肠癌、膀胱癌等接受放疗后引起的直肠放射性损伤。根据起病时间及病程变化情况,可分为急性放射性直肠炎(ARP)与慢性放射性直肠炎(CRP),通常以3个月为急慢性分界。超过75%的接受盆腔放疗的患者会发生ARP,约5%~20%的患者会发展为CRP。CRP患者症状迁延反复,易出现晚期多种严重并发症如消化道大出血、穿孔、梗阻、肠瘘等,临床诊治难度大,患者生活质量受到严重影响。
权威发布首部专家共识,填补国内空缺
目前,国内尚缺乏统一规范的放射性直肠炎诊治指南或共识,致使各医疗机构诊治水平参差不齐,国际上2018年发布的“ASCRS慢性放射性直肠炎诊治指南”为迄今为止第一份放射性直肠炎诊治指南,但由于东西方存在人种差异、疾病谱等的不同,中国亟需建立一份符合中国实际情况的放射性直肠炎诊治共识。

鉴于业界愈发迫切的需求,由《中华胃肠外科杂志》、中国医师协会外科医师分会、中华医学会外科学分会结直肠外科学组牵头、中山六院汪建平教授和王磊教授主导的首部“中国放射性直肠炎诊治专家共识”撰写工作于2018年9月开始紧锣密鼓地开展。经过1个多月的筹划、循证医学证据收集、推荐观点等级强度评定及进一步讨论汇编后,最终形成“共识(讨论稿)”,并于2018年10月26日召开了“中国放射性直肠炎诊治专家共识(讨论稿)”研讨会,来自北京、上海、广州、浙江、南京、四川等地的32名内科、外科、放疗科、影像科及放疗科的权威专家参与了“共识(讨论稿)”的修改。

在共识研讨会上,各专家分别就讨论稿的内容提出个人观点、评价及修改意见并进行共同讨论,会后所有专家对“共识(讨论稿)”中各观点进行投票。随后,中华胃肠外科杂志编辑部和中山六院王磊教授团队相关负责人根据专家意见及投票结果进一步修改全文,发至专家会议各成员得到认后形成了正式发布的定稿。
共识要点
1.诊断:放射性直肠炎缺乏诊断的金标准,主要结合临床、内镜、影像学和组织病理学表现进行综合分析,在排除感染性和其他非感染性直肠炎的基础上作出诊断。盆腔肿瘤病史和放疗过程非常重要,是诊断RP的必要因素,同时需要排除肿瘤活动或复发的影响。
2.鉴别诊断:诊断RP时需要注意与各种感染性和非感染性直肠炎症进行鉴别。
3.病情评估:明确放射性直肠炎诊断后,需对患者进行重点明确而又尽量全面的病情评估,通过临床症状分级评估明确症状的严重程度,通过内镜、影像学、病理(必要时)等的评估明确病变的严重程度,把握患者所处的病程发展阶段,同时也要注重心理状态、营养状态、肛门功能等的评估,以针对性得制定相应的治疗方案、确定今后的总体治疗策略。
4.治疗决策:在RP的治疗决策中,应充分考虑疾病的自限性特点,综合临床症状与内镜表现,尽可能通过非手 术治疗缓解主要症状,避免严重并发症的发生。而对于病情反复、病变进展的患者,转流性肠造口是安全有效的外科干预措施,有助于CRP的良性转归,如迅速缓解顽固性直肠出血,直肠溃疡的坏死、穿孔等。病变肠管切除作为一把“双刃剑”,是处理CRP合并严重并发症的主要手段,但需严格把握适应证,完善围手术期准备,提高手术的质量和安全性。RP的临床决策要根据患者的主要问题选择治疗方式,把改善患者的长期生活质量作为治疗的最终目标。
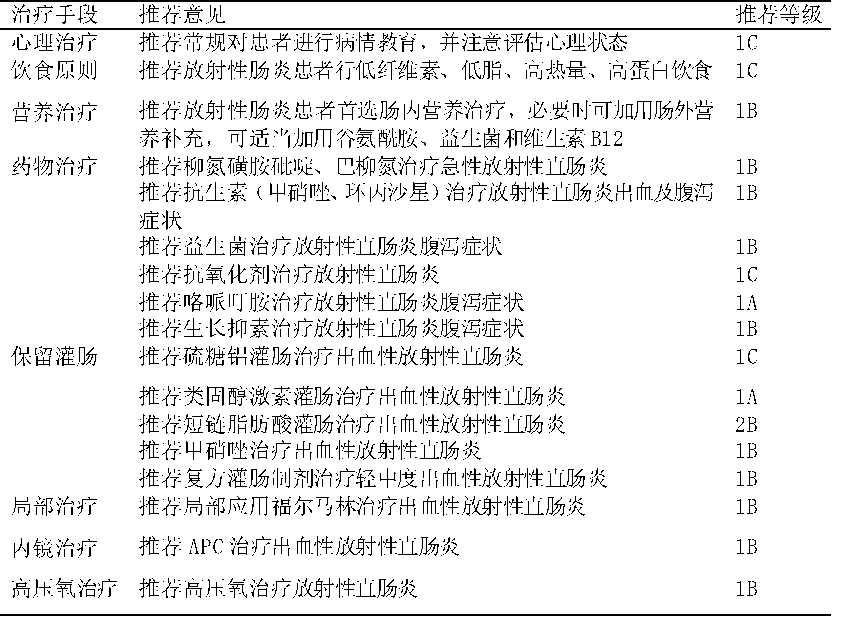
5.非手术治疗手段推荐情况汇总:
6.手术治疗推荐情况:
推荐放射性肠炎患者围手术期行ONS,术后继续ONS2周至数月(推荐等级:1B)
推荐意见:推荐转流性造口治疗顽固性、中重度便血性放射性直肠炎(推荐强度:1B)
推荐对放射性直肠炎患者出现以下情况可考虑切除病变肠管:① 直肠坏死感染导致的顽固的难以忍受的直肠肛门疼痛症状;② 经造口转流及保守治疗后仍难以控制的重度直肠出血;③ 放射性直肠瘘、直肠阴道瘘、直肠尿道瘘、直肠膀胱瘘等。(推荐等级:1C)
7.预防:ARP虽然绝大情况下可自我缓解,但给患者带来极大的不适,部分ARP患者甚至不得不中止放疗。CRP患者则往往病情迁延反复,相当一部分的CRP患者疾病呈持续进展状态,因此RP的预防显得更为重要。盆腔恶性肿瘤患者在接受放疗之前需明确是否存在RP高危因素,对高危患者应通过放疗技术的改进、物理防护及药物预防等方法进行综合的预防。
推荐盆腔肿瘤患者进行盆腔放疗前通过易感因素充分评估出现放射性直肠损伤风险。(推荐等级:1B)
推荐意见:推荐应用氨磷汀预防急性放射性直肠反应。(推荐等级:1B)
推荐意见:推荐通过精准放疗技术及物理防护来预防放射性直肠炎发生。(推荐等级:1B)
(简文杨 李饶尧)
查看更多