查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





44岁男性,主诉:乏力、餐后腹胀不适2月。
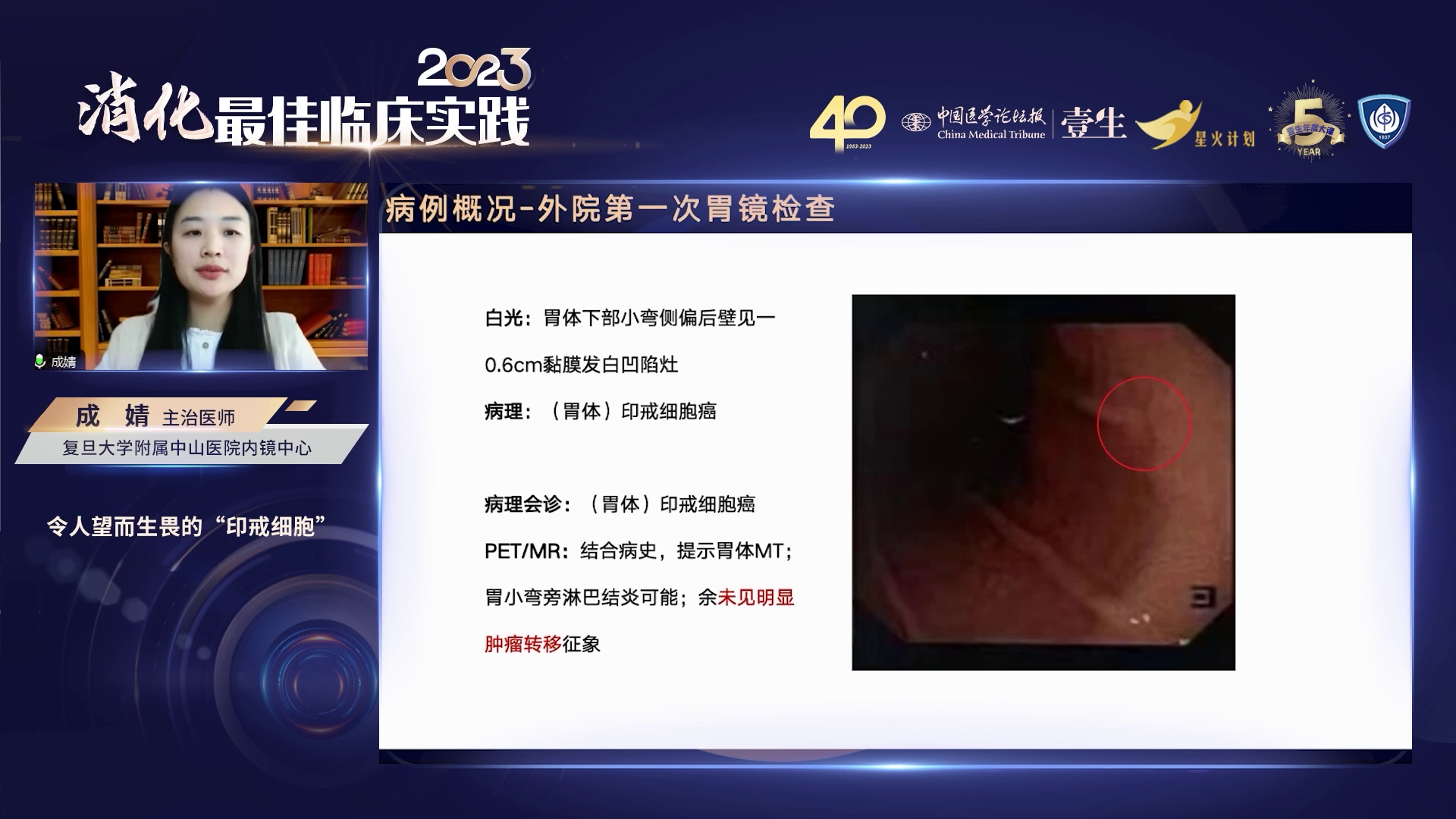
因乏力、餐后腹胀不适两月前往外院就诊。外院首次镜检发现胃体黏膜病变,活检病理提示为印戒细胞癌。患者至复旦大学附属中山医院寻求外科手术。
乙肝病史30年,曾行治疗(具体不详,目前未服药)。无恶性肿瘤家族。
眼睑结膜无苍白,浅表淋巴结无肿大,腹部平软,无压痛,未能触及包块。
印戒细胞癌

1) 首次复查胃镜及处理:患者至中山医院复查胃镜并进行外科术前金属夹定位。常规规范化扫查发现患者背景黏膜为慢性非活动性胃炎,萎缩越过胃角,胃癌风险评分为两分。经仔细寻找,定位到小弯侧疑似外院活检疤痕处,在此处进行活检并放置金属夹,但此次活检结果为阴性。
2) 内镜精细评估:鉴于首次复查活检阴性,决定对患者进行内镜精细评估。第二次检查时,在原来金属夹定位处的口侧后壁发现一处活检疤痕,周围黏膜呈表浅凹陷性伴褪色改变。依据文献,通过放大内镜观察表面微结构可判断印戒细胞癌浸润深度,如肿瘤局限于增殖带区可见癌胚增宽;累及表层或增殖带可见波浪状血管;累及全层则出现CSP血管或螺纹血管。白光结合电子染色放大可使未分化癌范围诊断准确率提升到80%左右。对病灶进一步放大观察,虽在标识处发现一些异常,但考虑可能受首次活检影响。最终在微结构最紊乱处活检,病理结果明确为印戒细胞癌,并在病灶周围5毫米处的四个绿色三角处进行四象限活检,结果均为阴性。
3) ESD手术:结合检查结果,考虑该病灶为未分化癌,小于2厘米,无溃疡,局限于黏膜内,符合最新ESD指南的绝对适应证,遂决定对患者进行内镜下ESD手术。手术以金属夹定位处产生的增生性改变为参照点,根据四象限活检阴性点,在阴性点外一厘米处用钩刀标记,联合电刀逐步完整剥离病灶。
4) 术后病理评估:术后将标本用10%福尔马林固定,以2毫米间隔连续切片。病理评估显示,病灶位于第六至第九条组织条标本,整体大小为4.5×5 cm,病灶范围约1.2×0.9 cm。六号组织条可见腺体颈部呈水平跳跃式分布的印戒癌细胞团;七号和八号组织条印戒癌细胞同样在腺颈部呈水平跳跃式增殖,下方固有腺体完整;九号组织条印戒癌细胞数量明显聚集,下方固有腺体有被替换侵蚀痕迹,病灶下方可见较多淋巴细胞聚集,黏膜肌层完整。对6-9号病灶组织条深切后免疫组化显示,该病灶为单纯胃型黏液表型,MUC5AC和MUC6阳性,MUC2和CDX2阴性,Ki-67分布于腺颈部,P53呈野生型,Des和CK双染提示粘膜肌完整,无向下浸润,D2-40显示无脉管浸润。最终病理诊断为病灶大小约1.2×0.9厘米,局限于黏膜内,切缘均为阴性,无脉管浸润的纯印戒细胞癌,患者属于eCura A级,可在内镜下随访,无需追加进一步手术或其他治疗。
查看更多
专家点评
1) 印戒细胞癌的生长特点:回顾该病例诊疗过程,发现印戒细胞癌呈现跳跃式卫星灶样分布,这与文献中提及的印戒细胞癌生长方式为浸润式生长和扩张膨胀式生长相符,且该患者病理提示浸润式生长、跳跃式分布,周围粘膜萎缩,无萎缩肠化及中性粒细胞浸润,呈除菌后状态。此外,在九号组织条上发现两处双层楼样结构,文献提出这种结构作为早期印戒细胞癌表现,提示患者淋巴结转移风险非常低,对于局限于粘膜内、无溃疡、无脉管侵犯,即使病灶大于2厘米,淋巴结转移风险也为零。该患者具备局限于粘膜内、病灶小于2 cm、无淋巴管浸润、纯印戒细胞且存在双层楼样结构等特征,均提示术后淋巴结转移风险低,可进行术后随访。
2) 诊断要点:印戒细胞癌在阴性背景的胃中,常呈现褪色或略有凹陷的胃角水平病灶特点;在阳性背景下,则往往颜色更深或更红,病灶高低差更大,发生部位更偏口侧。早期印戒细胞癌在白光或放大内镜下特异性不强,诊断需规范内镜操作及医生细致观察,并结合活检。
3) 治疗策略:传统观念认为印戒细胞癌恶性程度高,多采用外科手术。但近些年文献表明,部分早期印戒细胞癌呈惰性表现。对于符合特定条件,如纯印戒细胞癌、大小小于2 cm、局限在粘膜层内、无脉管血管浸润的患者,内镜下切除也是可行的治疗方法。然而,治疗后需与病理科进行多学科联合会诊(MDT),精准评估组织学类型、大小、浸润深度、脉管情况等,以评估淋巴结转移风险。因内镜切除无法清扫淋巴结,只有评估淋巴结转移风险很低的患者,才适合进行ESD手术,这也是指南严格把控适应证的原因。
总结:
1) 印戒细胞癌虽恶性程度通常较高,但部分早期病例呈惰性表现,诊疗需精准评估。
2) 规范的内镜操作、细致观察及活检对早期印戒细胞癌诊断至关重要。
3) 对于符合指南标准的早期印戒细胞癌,内镜下ESD手术可使患者避免外科手术创伤,提高生存质量,但术后需与病理科紧密协作,准确评估淋巴结转移风险。